Virusul HPV: simptome, transmitere, tratament si prevenire la femei si barbati

Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Virusul HPV este una dintre cele mai răspândite infecții cu transmitere sexuală la nivel global, cuprinde peste 100 de tulpini diferite și se transmite prin contact direct piele-pe-piele în timpul activității sexuale. Majoritatea persoanelor infectate nu dezvoltă simptome, iar sistemul imunitar reușește să elimine virusul în mod natural în decurs de doi ani.
Înțelegerea virusului HPV este esențială pentru prevenirea și gestionarea infecțiilor. Acest articol oferă o perspectivă detaliată asupra virusului HPV, acoperind aspecte precum modalitățile de transmitere, riscurile specifice pentru femei și bărbați, simptomele, opțiunile de tratament și, cel mai important, metodele de prevenire, inclusiv vaccinarea. Scopul este de a oferi informații clare și precise, astfel încât cititorii să poată lua decizii informate cu privire la sănătatea lor sexuală și reproductivă. Prin urmare, vom explora în detaliu ce este virusul HPV și cum se transmite, pentru a înțelege mai bine impactul său asupra sănătății.

Înțelegerea virusului HPV este esențială pentru prevenirea și gestionarea infecțiilor. Acest articol oferă o perspectivă detaliată asupra virusului HPV, acoperind aspecte precum modalitățile de transmitere, riscurile specifice pentru femei și bărbați, simptomele, opțiunile de tratament și, cel mai important, metodele de prevenire, inclusiv vaccinarea. Scopul este de a oferi informații clare și precise, astfel încât cititorii să poată lua decizii informate cu privire la sănătatea lor sexuală și reproductivă. Prin urmare, vom explora în detaliu ce este virusul HPV și cum se transmite, pentru a înțelege mai bine impactul său asupra sănătății.
Ce este virusul HPV și cum se transmite
Ce reprezintă papilomavirus uman
Papilomavirus uman, cunoscut sub acronimul HPV, reprezintă una dintre cele mai răspândite infecții cu transmitere sexuală la nivel global. Acest virus cuprinde peste 100 de tulpini diferite, fiecare având caracteristici distincte și potențial de a afecta sănătatea în moduri variate. Unele tulpini provoacă leziuni benigne, precum verucile genitale, în timp ce altele prezintă un risc oncogen semnificativ, fiind asociate cu dezvoltarea cancerului de col uterin, dar și a altor forme de cancer.
Cum se transmite virusul HPV?
- Contact direct piele-pe-piele: Transmiterea se realizează în principal prin contact direct în timpul activității sexuale, inclusiv prin relații vaginale, anale sau orale
- Transmitere asimptomatică: Infecția poate fi transmisă chiar și în absența simptomelor vizibile, ceea ce contribuie la răspândirea sa extinsă în rândul populației sexualmente active
- Protecție incompletă prin prezervativ: Această modalitate de transmitere face ca protecția completă să fie dificil de realizat, chiar și prin utilizarea prezervativului, deoarece virusul poate fi prezent pe zonele de piele neacoperite
Majoritatea persoanelor infectate nu dezvoltă simptome și sistemul imunitar reușește să elimine virusul în mod natural în decurs de doi ani. În cazurile în care infecția persistă, riscul de complicații crește considerabil, motiv pentru care depistarea precoce prin teste de screening devine esențială pentru protejarea sănătății pe termen lung. Având în vedere aceste aspecte generale, este important să înțelegem cum se manifestă și ce riscuri implică infecția cu HPV specific la femei.
HPV la femei - riscuri și manifestări specifice
Tipuri de virus cu risc oncogen ridicat
- HPV 16: Responsabil pentru majoritatea cazurilor de cancer de col uterin, prezintă cel mai ridicat potențial oncogen
- HPV 18: Al doilea cel mai periculos tip viral, împreună cu HPV 16 sunt responsabile pentru aproximativ 70% din cazurile de cancer de col uterin diagnosticate la nivel mondial
- Evoluție către leziuni precanceroase: Aceste tulpini pot provoca modificări celulare la nivelul colului uterin care, dacă nu sunt detectate și tratate la timp, pot evolua către leziuni precanceroase și, în final, către cancer
Particularitatea infecției cu HPV la femei constă în faptul că aceasta este frecvent asimptomatică în fazele inițiale. Multe femei descoperă că sunt purtătoare ale virusului doar în urma testelor de screening de rutină, cum ar fi testul Babeș-Papanicolau sau testarea specifică pentru detectarea ADN-ului viral. Această realitate subliniază importanța controalelor ginecologice periodice, care permit identificarea modificărilor celulare înainte ca acestea să devină problematice.
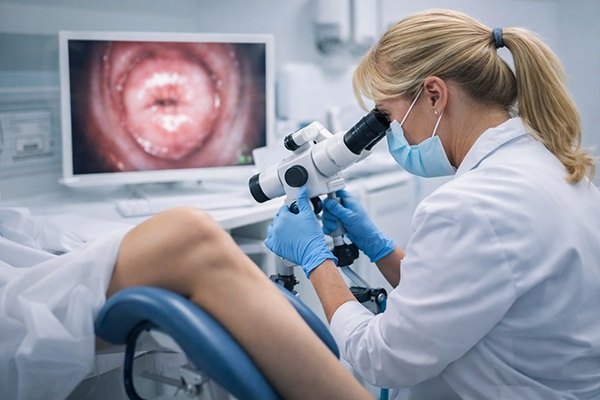
Colposcopia HPV - procedură diagnostică esențială
Colposcopia HPV reprezintă o procedură diagnostică esențială în evaluarea femeilor cu rezultate anormale la testele de screening. Prin intermediul unui colposcop, medicul poate examina în detaliu țesutul colului uterin, identificând zonele cu modificări celulare și prelevând biopsii pentru analiză histopatologică. Această investigație permite stabilirea unui diagnostic precis și ghidează decizia terapeutică, contribuind la prevenirea evoluției către forme maligne. Pentru o depistare avansată a leziunilor precanceroase ale colului uterin, se poate utiliza și testul CINtec PLUS. Femeile cu risc crescut beneficiază de monitorizare atentă prin colposcopie pentru a detecta orice modificare celulară în stadii incipiente. Deși riscurile sunt mai bine definite la femei, infecția cu HPV poate afecta și bărbații, având manifestări și complicații specifice.
HPV la bărbați - simptome și complicații
Manifestări clinice la bărbați
Infecția cu papilomavirus uman la bărbați este adesea trecută cu vederea, deoarece manifestările clinice sunt mai puțin evidente comparativ cu cele întâlnite la femei. Pentru o înțelegere aprofundată, puteți consulta ghidul nostru detaliat despre virusul HPV la bărbați. Majoritatea bărbaților infectați nu dezvoltă simptome și nu sunt conștienți de prezența virusului, ceea ce facilitează transmiterea acestuia către partenerii sexuali. Când simptomele apar, acestea se manifestă cel mai frecvent sub forma condilomului acuminat, cunoscut popular ca veruci genitale.
Condilomul acuminat - caracteristici și localizare
- Localizare: Aceste formațiuni pot apărea pe penis, scrot, în zona inghinală sau perianală
- Aspect: Se prezintă ca excrescențe de dimensiuni variabile, uneori plate, alteori cu aspect de conopidă
- Simptome asociate: Deși în general nu sunt dureroase, pot provoca disconfort, mâncărimi sau jenă din punct de vedere estetic
- Cauza: Condilomul acuminat este cauzat de tulpini cu risc oncogen scăzut, în special tipurile 6 și 11, care nu sunt asociate cu dezvoltarea cancerului
Bărbații nu sunt complet protejați de riscul oncogen al virusului. Anumite tulpini pot determina apariția cancerului de penis, anal sau orofaringian, deși incidența acestor afecțiuni este mai redusă comparativ cu cancerul de col uterin la femei. Depistarea precoce și tratamentul adecvat al leziunilor precanceroase sunt fundamentale pentru prevenirea evoluției către forme maligne, subliniind importanța consultațiilor medicale regulate și a vaccinării preventive. Indiferent de sex, recunoașterea simptomelor este crucială pentru un diagnostic precoce.
Simptome HPV - cum recunoști infecția
Când să efectuezi un test HPV
Recunoașterea infecției cu papilomavirus uman poate fi dificilă, având în vedere că majoritatea cazurilor sunt asimptomatice. Sistemul imunitar al multor persoane reușește să controleze și să elimine virusul fără ca acesta să producă manifestări clinice vizibile. Atunci când simptomele HPV apar, acestea variază în funcție de tipul de virus și de localizarea infecției.
Semnele și simptomele HPV care indică o posibilă infecție HPV
La femei
- Veruci genitale: Apariția verucilor genitale în zona vulvei, vaginului sau anusului
- Rezultate anormale la screening: Rezultate anormale la testele de screening cervical
- Sângerări neobișnuite: Sângerări vaginale neobișnuite între menstruații sau după contactul sexual
La bărbați
- Veruci genitale: Apariția verucilor genitale pe penis, scrot sau în zona perianală
- Disconfort local: Mâncărimi sau disconfort local însoțite uneori de verucile genitale
Absența simptomelor nu înseamnă absența infecției, motiv pentru care testarea devine esențială. Un test HPV cu autorecoltare de acasă poate identifica prezența acestuia chiar și în absența manifestărilor clinice, permițând monitorizarea și intervenția terapeutică la momentul potrivit.
Consultarea medicului la apariția oricăror modificări la nivelul zonei genitale sau la primirea unor rezultate anormale la testele de screening este crucială pentru protejarea sănătății. Odată identificată infecția, este important să cunoaștem opțiunile de tratament HPV disponibile.
Tratament HPV - opțiuni terapeutice disponibile
În prezent, nu există un tratament HPV care să elimine complet virusul din organism, însă există multiple opțiuni terapeutice eficiente pentru gestionarea manifestărilor clinice și a complicațiilor asociate infecției.
Metode de tratament HPV pentru condilomul acuminat
Metode de tratament HPV pentru condilomul acuminat
- Tratamente topice: Aplicarea de creme sau soluții topice care conțin substanțe active precum podofilotoxina sau imiquimod, care stimulează răspunsul imunitar local și distrug țesutul afectat
- Crioterapia: Înghețarea verucilor cu azot lichid pentru distrugerea țesutului afectat
- Electrochirurgia: Utilizarea curentului electric pentru a elimina leziunile
- Terapia cu laser: Distrugerea țesutului afectat prin energie luminoasă concentrată
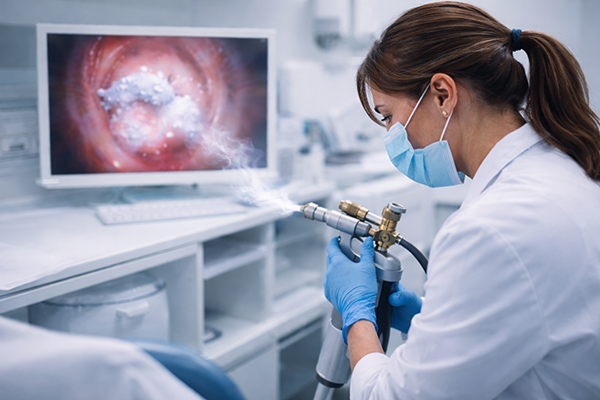
Abordarea medicală pentru leziunile precanceroase
- Conizația: Îndepărtarea unei porțiuni conice de țesut cervical
- LEEP (Loop Electrosurgical Excision Procedure): Tehnică care utilizează un fir încălzit electric pentru excizia țesutului modificat
- Anestezie locală: Aceste intervenții sunt efectuate sub anestezie locală
- Analiză histopatologică: Permit atât îndepărtarea leziunilor, cât și analiza histopatologică pentru confirmarea diagnosticului
Decizia terapeutică este întotdeauna individualizată, bazându-se pe tipul și severitatea leziunilor, vârsta pacientei și planurile reproductive viitoare, fiind esențială colaborarea strânsă cu medicul specialist pentru alegerea celei mai potrivite abordări. Pe lângă tratament HPV, vaccinarea joacă un rol crucial în prevenirea infecției cu HPV.
Vaccinarea împotriva HPV
Vaccinurile disponibile împotriva HPV
Vaccinurile au demonstrat eficacitate ridicată în prevenirea infecțiilor persistente și a leziunilor precanceroase atunci când sunt administrate înainte de expunerea la virus.
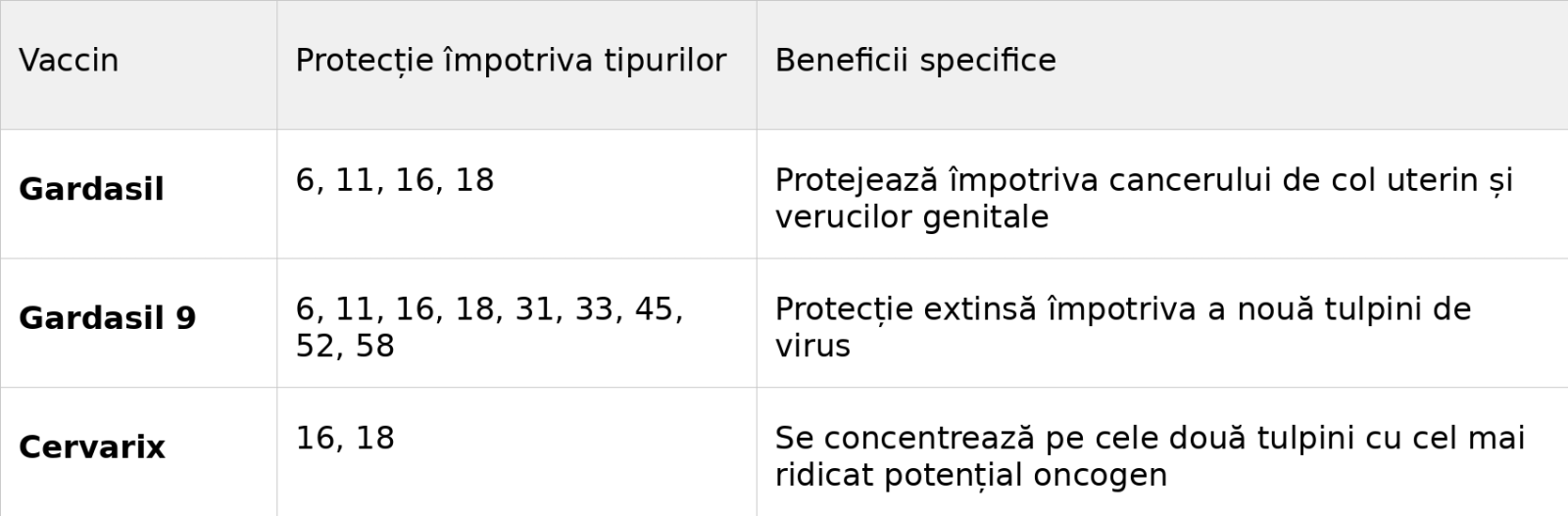
La ce vârstă se recomandă administrarea și ce protecție oferă
- Vârsta optimă: Vaccinarea este recomandată atât fetelor, cât și băieților, ideal între 9 și 14 ani, înainte de debutul activității sexuale, pentru a asigura protecție maximă
- Schema de administrare: Administrarea se realizează în două sau trei doze, în funcție de vârsta la care se inițiază schema de vaccinare
- Beneficii pentru persoanele active sexual: Persoanele care au început deja activitatea sexuală pot beneficia totuși de vaccinare, deoarece este puțin probabil să fi fost expuse la toate tulpinile acoperite de vaccin
Consultarea medicului de familie sau a ginecologului poate oferi informații personalizate despre momentul optim pentru vaccinare și despre beneficiile acesteia în funcție de situația individuală. Pe lângă vaccinare, există și alte măsuri de protecție pe care le putem adopta pentru a preveni infecția cu HPV.
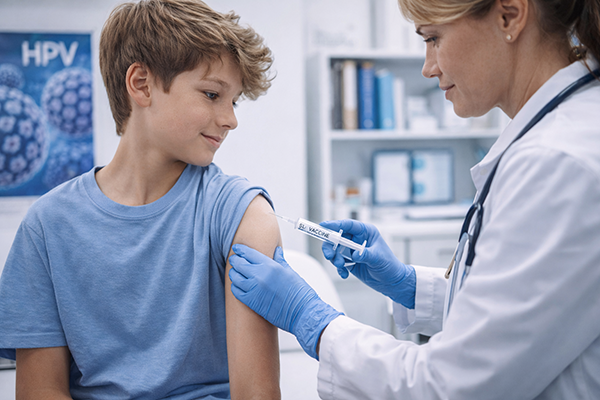
Prevenirea infecției cu HPV - măsuri de protecție
Metode eficiente de prevenire pentru reducerea riscului de infectare
- Vaccinarea: Rămâne piatra de temelie a prevenirii, oferind protecție pe termen lung împotriva celor mai periculoase tulpini virale
- Utilizarea prezervativului: Reduce riscul de transmitere în timpul contactului sexual, deși nu oferă o protecție completă datorită modului de răspândire al virusului prin contact piele-pe-piele
- Limitarea numărului de parteneri sexuali: Comunicarea deschisă cu aceștia despre istoricul medical contribuie la reducerea riscului de expunere
- Renunțarea la fumat: Fumatul afectează capacitatea sistemului imunitar de a combate infecția și crește riscul de persistență virală și de evoluție către leziuni maligne
- Menținerea unui stil de viață sănătos: O alimentație echilibrată și activitate fizică regulată susțin funcționarea optimă a sistemului imunitar, contribuind la eliminarea naturală a virusului în cazul infecției

Când sunt recomandate controalele medicale periodice
Pentru femei, efectuarea regulată a testului Babeș-Papanicolau și a testării pentru detectarea virusului permite identificarea precoce a modificărilor celulare și intervenția terapeutică la momentul potrivit. Aceste controale sunt recomandate să înceapă la vârsta de 25 de ani și să continue periodic, conform recomandărilor medicului ginecolog.
Informarea corectă despre modalitățile de transmitere și despre importanța măsurilor preventive este esențială pentru protejarea sănătății individuale și a comunității.
Pași următori pentru protecția împotriva HPV
În concluzie, virusul HPV reprezintă o problemă de sănătate publică semnificativă, dar prin informare corectă și măsuri preventive adecvate, riscul de infecție și complicațiile asociate pot fi reduse considerabil. Vaccinarea, screening-ul regulat și adoptarea unui stil de viață sănătos sunt esențiale pentru protejarea sănătății individuale și a comunității. Următorul pas important este să discutați cu medicul dumneavoastră despre vaccinarea HPV și despre programul de screening adecvat pentru vârsta și istoricul dumneavoastră medical. Prin acțiuni proactive, putem contribui la prevenirea cancerului de col uterin și a altor afecțiuni asociate cu HPV.
Ai simptome de infecție cu HPV?
Nu ignora semnele infecției cu HPV! Pentru un diagnostic corect și un plan de tratament personalizat, adresează-te medicilor de la Gral Medical:
- Pentru femei: Programează-te la un medic ginecolog pentru evaluare și teste specifice (Babeș-Papanicolau, HPV DNA).
- Pentru bărbati: Programează-te la un medic urolog pentru consult, investigații și îndrumare.


 Solicita programare
Solicita programare

