Dementa: simptome, tipuri (vasculara), evolutie si tratament

Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Demența este un sindrom neurologic complex caracterizat prin declinul progresiv al memoriei, raționamentului, limbajului și capacității de judecată. Nu este o consecință inevitabilă a îmbătrânirii, ci o afecțiune medicală distinctă cu mai multe forme — Alzheimer, vasculară, cu corpi Lewy, frontotemporală — fiecare cu mecanisme și evoluție proprii. Deși nu poate fi vindecată, demența poate fi gestionată prin tratament medicamentos, terapii non-farmacologice și îngrijire specializată, iar diagnosticul precoce îmbunătățește semnificativ calitatea vieții pacienților și a familiilor lor.
Ce este demența și ce înseamnă demența pentru pacienți
Ce este demența?
Demența nu este o boală în sine, ci un sindrom neurologic complex caracterizat prin declinul progresiv al funcțiilor cognitive — memorie, raționament, limbaj, orientare și capacitate de judecată. Acest declin depășește ceea ce se consideră îmbătrânire normală și devine suficient de sever încât interferează cu independența și viața de zi cu zi a persoanei afectate. Este important de subliniat că demența nu reprezintă o consecință inevitabilă a vârstei, chiar dacă frecvența sa crește semnificativ după 65 de ani.

Pentru pacienți și familiile lor, diagnosticul de demență aduce o schimbare profundă a modului de viață. Persoana afectată pierde treptat capacitatea de a gestiona activitățile cotidiene — de la gătit și administrarea medicamentelor, până la recunoașterea celor dragi. Această pierdere progresivă a autonomiei generează frustrare, anxietate și, adesea, depresie. Familia devine pilonul central al îngrijirii, asumând responsabilități tot mai complexe pe măsură ce boala avansează. Înțelegerea naturii acestei afecțiuni este primul pas esențial pentru a oferi sprijin adecvat și pentru a naviga cu mai multă claritate prin provocările pe care le aduce. Diagnosticul precoce, stabilit printr-o evaluare neurologică completă, permite inițierea la timp a tratamentului și planificarea îngrijirii pe termen lung.
- Sindrom, nu boală unică: Demența este un sindrom care grupează mai multe afecțiuni neurologice distincte, fiecare cu mecanisme proprii.
- Declin cognitiv progresiv: Afectează memoria, raționamentul, limbajul, orientarea și capacitatea de judecată dincolo de limitele îmbătrânirii normale.
- Impact asupra autonomiei: Persoana afectată pierde treptat capacitatea de a gestiona activitățile cotidiene, devenind dependentă de îngrijire.
- Importanța diagnosticului precoce: Evaluarea neurologică timpurie permite inițierea tratamentului și planificarea îngrijirii pe termen lung.
Tipuri de demență - de la Alzheimer la demența cu corpi Lewy
Medicina modernă identifică mai multe forme distincte de demență, fiecare cu mecanisme, simptome și evoluție proprii. Cunoașterea acestor diferențe este esențială atât pentru diagnostic, cât și pentru alegerea celei mai potrivite strategii terapeutice.
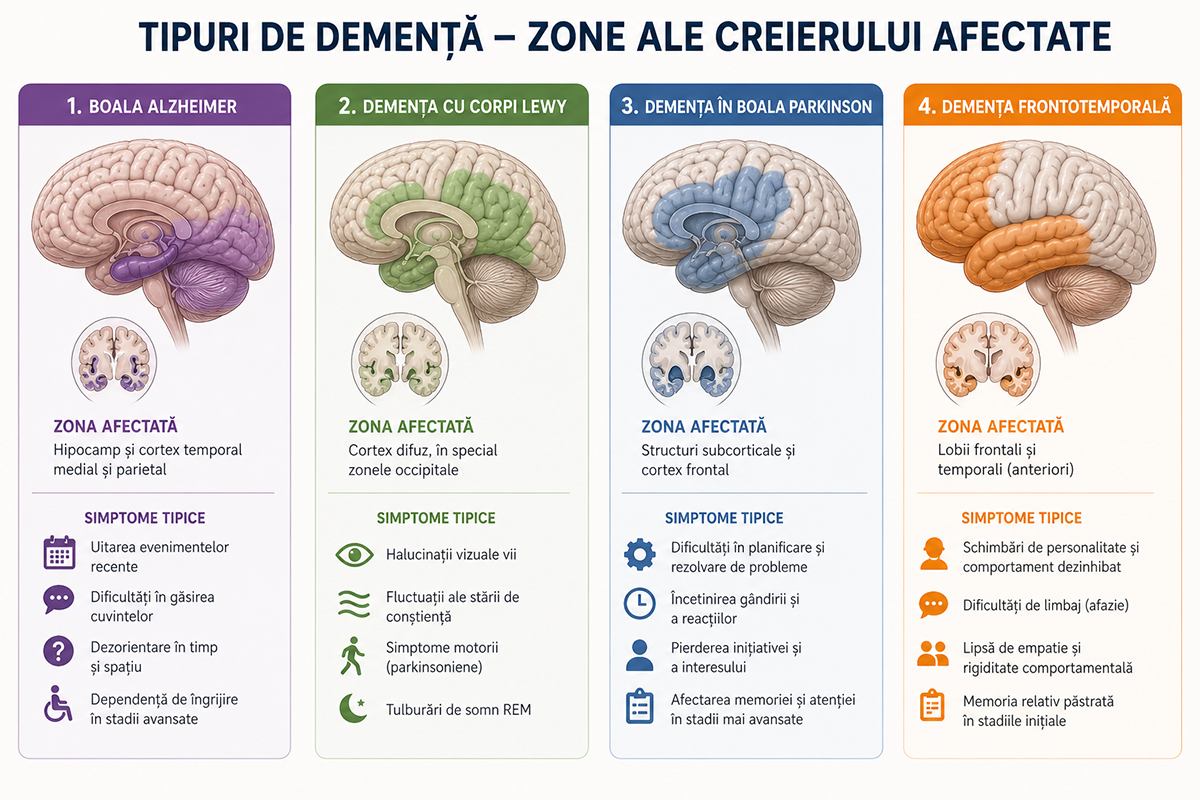

- Boala Alzheimer: Cea mai frecventă formă, reprezentând aproximativ 60-70% din totalul cazurilor de demență. Se caracterizează prin acumularea anormală de proteine beta-amiloid și tau în creier, care distrug treptat conexiunile neuronale. Primele semne includ uitarea evenimentelor recente și dificultăți în găsirea cuvintelor, iar în stadiile avansate pacientul devine complet dependent de îngrijire. Progresia este lentă și continuă, desfășurându-se de-a lungul mai multor ani.
- Demența cu corpi Lewy: Cauzată de depozitele anormale de proteină alfa-sinucleină în celulele nervoase. Această formă se distinge prin halucinații vizuale vii, fluctuații marcante ale stării de conștiență și simptome motorii similare celor din boala Parkinson — tremor, rigiditate musculară și instabilitate posturală. Tulburările de somn REM, în care pacientul acționează fizic visele, reprezintă adesea un semn precoce al acestei afecțiuni și pot preceda cu ani de zile apariția simptomelor cognitive.
- Demența în boala Parkinson: Deși Parkinsonul este în primul rând o afecțiune a sistemului motor, un procent semnificativ dintre pacienți dezvoltă în timp tulburări cognitive care le afectează capacitatea de a îndeplini sarcini complexe. Această formă de demență asociată Parkinsonului apare de obicei la cel puțin un an după instalarea simptomelor motorii, ceea ce o diferențiază clinic de demența cu corpi Lewy.
- Demența frontotemporală: Afectează lobii frontali și temporali ai creierului, manifestându-se mai ales prin schimbări de personalitate, comportament dezinhibat și dificultăți de limbaj, cu o afectare relativ redusă a memoriei în stadiile inițiale. Această formă tinde să apară la vârste mai tinere, uneori chiar înainte de 60 de ani, ceea ce face diagnosticul diferențial cu tulburările psihiatrice deosebit de important. Identificarea corectă a tipului de demență ghidează atât alegerea medicamentelor, cât și strategiile de îngrijire pe termen lung.
Demența vasculară - cauze, simptome și evoluție
Ce este demența vasculară?
Demența vasculară reprezintă a doua cea mai frecventă formă de demență după boala Alzheimer și apare ca urmare a unui aport insuficient de sânge către anumite zone ale creierului. Cauza principală o constituie accidentele vasculare cerebrale — fie un eveniment major, fie o serie de episoade minore care afectează cumulativ țesutul nervos. Factorii de risc cardiovascular, precum hipertensiunea arterială, diabetul zaharat, colesterolul crescut și fumatul, joacă un rol central în apariția acestei forme de demență și reprezintă totodată ținte terapeutice prioritare.
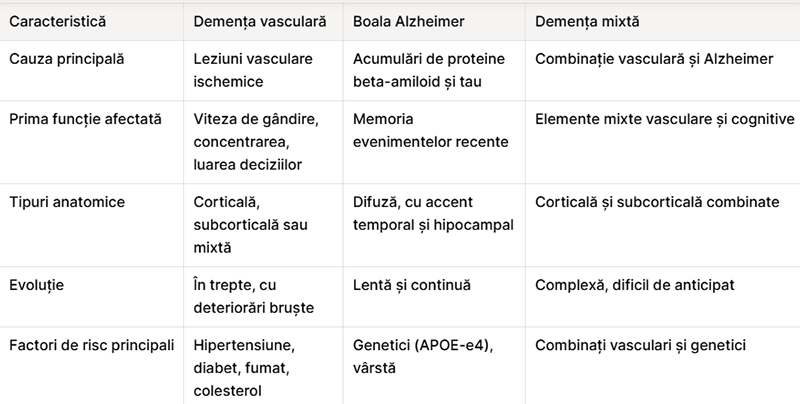
Din punct de vedere anatomic, demența vasculară poate fi corticală, subcorticală sau mixtă, în funcție de localizarea leziunilor cerebrale. Forma mixtă corticală și subcorticală combină afectarea straturilor superficiale ale creierului cu leziuni în structurile mai profunde, generând un tablou clinic complex. Spre deosebire de boala Alzheimer, în care memoria este prima funcție afectată, demența vasculară se manifestă inițial mai ales prin încetinirea vitezei de gândire, dificultăți de concentrare și probleme în luarea deciziilor. Simptomele demenței mixte pot include atât elemente vasculare, cât și caracteristici tipice Alzheimer, ceea ce complică atât diagnosticul, cât și managementul terapeutic.
Evoluția demenței mixte este adesea în trepte — perioadele de stabilitate relativă alternează cu deteriorări bruște care coincid cu noi episoade vasculare. Această dinamică impune monitorizare medicală constantă și adaptarea continuă a planului terapeutic pentru a limita progresia bolii. Controlul riguros al factorilor de risc cardiovascular poate încetini semnificativ avansarea deteriorării cognitive și poate preveni episoadele vasculare ulterioare.
Cauzele demenței și factorii de risc
La baza demenței se află deteriorarea celulelor cerebrale, care își pierd capacitatea de a comunica eficient între ele. Este important de menționat că și alte afecțiuni, precum encefalita (inflamația creierului), pot duce la probleme neurologice și cognitive. Mecanismele prin care se produce această deteriorare diferă în funcție de tipul de demență: acumulări anormale de proteine în cazul Alzheimer și al demenței cu corpi Lewy, leziuni vasculare ischemice în demența vasculară sau degenerarea selectivă a unor regiuni cerebrale în demența frontotemporală.
Dementa se mosteneste?
Componenta genetică există și nu trebuie ignorată. Persoanele cu rude de gradul întâi diagnosticate cu demență prezintă un risc mai ridicat de a dezvolta afecțiunea. În cazul bolii Alzheimer, prezența variantei genetice APOE-e4 crește semnificativ probabilitatea de îmbolnăvire, deși nu o garantează. Există și forme rare de Alzheimer cu debut precoce, transmise ereditar prin mutații specifice în genele APP, PSEN1 și PSEN2. Demența se moștenește parțial — rudele de gradul întâi ale pacienților prezintă un risc mai ridicat de a dezvolta afecțiunea.
Vârsta rămâne cel mai important factor de risc nemodificabil — incidența demenței crește exponențial după 65 de ani. Printre factorii modificabili se numără bolile cardiovasculare necontrolate, sedentarismul, obezitatea, consumul excesiv de alcool, fumatul și traumatismele craniene repetate. Depresia netratată și izolarea socială sunt, de asemenea, asociate cu un risc crescut de declin cognitiv la bătrâni, ceea ce subliniază importanța abordării holistice a sănătății mintale la această categorie de vârstă. Identificarea și gestionarea acestor factori de risc reprezintă o oportunitate concretă de a reduce probabilitatea de a dezvolta demență sau de a întârzia debutul simptomelor.
Dementa se mosteneste?
Componenta genetică există și nu trebuie ignorată. Persoanele cu rude de gradul întâi diagnosticate cu demență prezintă un risc mai ridicat de a dezvolta afecțiunea. În cazul bolii Alzheimer, prezența variantei genetice APOE-e4 crește semnificativ probabilitatea de îmbolnăvire, deși nu o garantează. Există și forme rare de Alzheimer cu debut precoce, transmise ereditar prin mutații specifice în genele APP, PSEN1 și PSEN2. Demența se moștenește parțial — rudele de gradul întâi ale pacienților prezintă un risc mai ridicat de a dezvolta afecțiunea.
Vârsta rămâne cel mai important factor de risc nemodificabil — incidența demenței crește exponențial după 65 de ani. Printre factorii modificabili se numără bolile cardiovasculare necontrolate, sedentarismul, obezitatea, consumul excesiv de alcool, fumatul și traumatismele craniene repetate. Depresia netratată și izolarea socială sunt, de asemenea, asociate cu un risc crescut de declin cognitiv la bătrâni, ceea ce subliniază importanța abordării holistice a sănătății mintale la această categorie de vârstă. Identificarea și gestionarea acestor factori de risc reprezintă o oportunitate concretă de a reduce probabilitatea de a dezvolta demență sau de a întârzia debutul simptomelor.
- Factori de risc nemodificabili: Vârsta (incidența crește exponențial după 65 de ani), predispoziția genetică (varianta APOE-e4, mutații în genele APP, PSEN1, PSEN2).
- Factori de risc modificabili: Boli cardiovasculare necontrolate, sedentarism, obezitate, consum excesiv de alcool, fumat și traumatisme craniene repetate.
- Factori psihosociali: Depresia netratată și izolarea socială sunt asociate cu un risc crescut de tulburări cognitive la bătrâni.
- Componenta genetică: Demența se moștenește parțial — rudele de gradul întâi ale pacienților prezintă un risc mai ridicat de a dezvolta afecțiunea.
Simptomele demenței în diferite stadii de evoluție
Demența evoluează gradual, iar simptomele se intensifică pe măsură ce boala progresează. Recunoașterea manifestărilor specifice fiecărui stadiu ajută familia și echipa medicală să anticipeze nevoile pacientului și să adapteze îngrijirea în consecință.

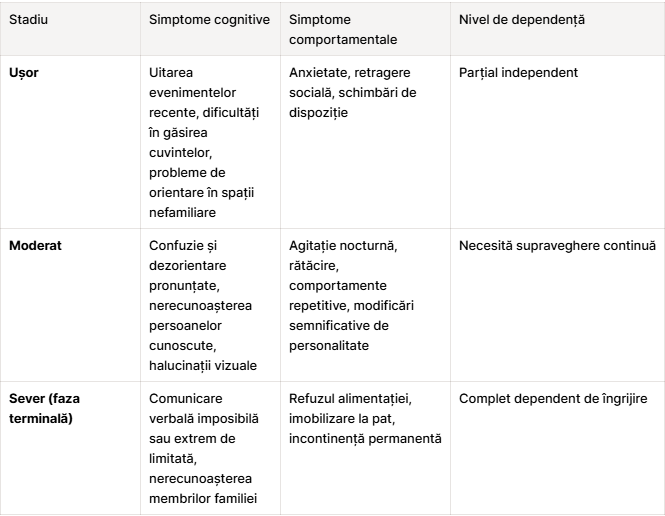
În stadiul ușor, semnele sunt adesea subtile și pot fi confundate cu efectele normale ale îmbătrânirii. Pacientul uită evenimente recente, repetă aceleași întrebări, are dificultăți în găsirea cuvintelor sau în planificarea activităților complexe. Orientarea în spații nefamiliare poate deveni problematică, iar schimbările de dispoziție sunt frecvente. Persoana afectată poate conștientiza aceste dificultăți, ceea ce generează anxietate și retragere socială.
Pe măsură ce boala avansează spre stadiul moderat, confuzia și dezorientarea devin tot mai pronunțate. Pacientul nu mai recunoaște persoane cunoscute, are dificultăți în gestionarea banilor sau a medicamentelor și prezintă modificări semnificative de personalitate. Halucinațiile în demență — în special cele vizuale — pot apărea în această fază, mai ales în demența cu corpi Lewy. Agitația nocturnă, rătăcirea și comportamentele repetitive devin provocări majore pentru îngrijitori, solicitând intervenții specifice și supraveghere continuă.


În stadiul ușor, semnele sunt adesea subtile și pot fi confundate cu efectele normale ale îmbătrânirii. Pacientul uită evenimente recente, repetă aceleași întrebări, are dificultăți în găsirea cuvintelor sau în planificarea activităților complexe. Orientarea în spații nefamiliare poate deveni problematică, iar schimbările de dispoziție sunt frecvente. Persoana afectată poate conștientiza aceste dificultăți, ceea ce generează anxietate și retragere socială.
Pe măsură ce boala avansează spre stadiul moderat, confuzia și dezorientarea devin tot mai pronunțate. Pacientul nu mai recunoaște persoane cunoscute, are dificultăți în gestionarea banilor sau a medicamentelor și prezintă modificări semnificative de personalitate. Halucinațiile în demență — în special cele vizuale — pot apărea în această fază, mai ales în demența cu corpi Lewy. Agitația nocturnă, rătăcirea și comportamentele repetitive devin provocări majore pentru îngrijitori, solicitând intervenții specifice și supraveghere continuă.
Dementa faza terminala simptome (ultima faza a dementei)
Ultima fază a demenței aduce o deteriorare severă a tuturor funcțiilor cognitive și fizice. Comunicarea verbală devine imposibilă sau extrem de limitată, pacientul nu mai recunoaște membrii familiei și este imobilizat la pat. Demența senilă refuz mâncare reprezintă o problemă critică în acest stadiu — pacientul uită cum să mestece sau să înghită, ceea ce crește riscul de malnutriție și de pneumonie prin aspirație. Incontinența devine permanentă, iar pacientul necesită îngrijire completă pentru toate nevoile de bază. Simptomele demenței în faza terminală includ și managementul durerii, care devine prioritate principală a echipei de îngrijire. Înțelegerea acestor etape permite familiilor să se pregătească emoțional și logistic pentru provocările care urmează.
Câți ani trăiește un om cu demență - prognostic și factori de influență
Speranța de viață după diagnosticarea demenței variază considerabil de la un pacient la altul, în funcție de mai mulți factori. În general, durata medie de supraviețuire se situează între 4 și 10 ani de la momentul diagnosticului, deși există cazuri în care pacienții trăiesc 15-20 de ani. În boala Alzheimer, speranța de viață medie după diagnosticare este de aproximativ 8-10 ani, în timp ce demența vasculară poate evolua mai rapid sau mai lent, în funcție de frecvența și severitatea episoadelor vasculare ulterioare.
- Durata medie de supraviețuire: 4-10 ani de la momentul diagnosticului, cu cazuri excepționale de 15-20 de ani.
- Boala Alzheimer: Speranța de viață medie după diagnosticare este de aproximativ 8-10 ani.
- Vârsta la diagnostic: Pacienții diagnosticați înainte de 65 de ani tind să supraviețuiască mai mult timp comparativ cu cei diagnosticați după 85 de ani.
- Starea generală de sănătate: Prezența bolilor cardiovasculare, a diabetului sau a altor afecțiuni cronice poate accelera declinul și reduce fereastra terapeutică disponibilă.
- Calitatea îngrijirii: Pacienții care beneficiază de supraveghere medicală constantă și îngrijire specializată prezintă o evoluție mai favorabilă.
- Complicații frecvente: Pneumonia prin aspirație, infecțiile urinare recurente și malnutriția reprezintă principalele cauze de deces și pot fi parțial prevenite printr-o îngrijire atentă.
Vârsta la momentul diagnosticării influențează semnificativ prognosticul. Pacienții diagnosticați înainte de 65 de ani tind să supraviețuiască mai mult timp comparativ cu cei diagnosticați după 85 de ani, deși boala poate fi mai agresivă la vârste mai tinere. Starea generală de sănătate contează enorm: prezența bolilor cardiovasculare, a diabetului sau a altor afecțiuni cronice poate accelera declinul și reduce fereastra terapeutică disponibilă.
Calitatea îngrijirii joacă un rol determinant. Pacienții care beneficiază de supraveghere medicală constantă, tratament adecvat și îngrijire specializată prezintă o evoluție mai favorabilă. Complicațiile frecvente în stadiile avansate — pneumonia prin aspirație, infecțiile urinare recurente și malnutriția — reprezintă principalele cauze de deces și pot fi parțial prevenite printr-o îngrijire atentă și proactivă. Deși prognosticul variază, planificarea timpurie a îngrijirii și accesul la servicii medicale de calitate pot îmbunătăți semnificativ atât durata, cât și calitatea vieții pacienților cu demență.
Calitatea îngrijirii joacă un rol determinant. Pacienții care beneficiază de supraveghere medicală constantă, tratament adecvat și îngrijire specializată prezintă o evoluție mai favorabilă. Complicațiile frecvente în stadiile avansate — pneumonia prin aspirație, infecțiile urinare recurente și malnutriția — reprezintă principalele cauze de deces și pot fi parțial prevenite printr-o îngrijire atentă și proactivă. Deși prognosticul variază, planificarea timpurie a îngrijirii și accesul la servicii medicale de calitate pot îmbunătăți semnificativ atât durata, cât și calitatea vieții pacienților cu demență.
Tratament pentru demență - medicamente și terapii
Deși demența nu poate fi vindecată în prezent, există opțiuni terapeutice care pot încetini progresia bolii și pot îmbunătăți semnificativ calitatea vieții pacienților. Abordarea terapeutică este întotdeauna individualizată, adaptată tipului de demență, stadiului bolii și nevoilor specifice ale fiecărui pacient.

- Inhibitorii de colinesterază: Acționează prin creșterea nivelurilor de acetilcolină, un neurotransmițător esențial pentru memorie și învățare. Sunt recomandați în stadiile ușoare și moderate ale bolii Alzheimer și ale demenței cu corpi Lewy. Aceste pastile pentru demență pot îmbunătăți temporar funcțiile cognitive și pot întârzia progresia simptomelor.
- Memantina: Reglează activitatea glutamatului și este indicată în stadiile moderate și severe. Nu oprește deteriorarea neuronală, dar poate întârzia declinul cognitiv cu câteva luni, oferind pacientului o perioadă mai lungă de autonomie relativă.
- Tratamentul agitației și tulburărilor de comportament: Metodele non-medicamentoase — terapia prin muzică, aromoterapia, masajul terapeutic și menținerea unei rutine stabile — sunt întotdeauna preferate ca primă linie de intervenție. Medicamentele sedative sau antipsihoticele (calmante pentru demența senilă) se prescriu doar în situații severe și sub strictă supraveghere medicală pentru tratament agitație demență.
- Vitamine și suplimente pentru demență: Deficitul de vitamina B12 poate agrava simptomele cognitive și trebuie corectat. Vitamine pentru demență au demonstrat efecte benefice în protejarea neuronilor și reducerea inflamației cerebrale.
- Preparate vasodilatatoare și neurometabolice: Menite să optimizeze nutriția țesutului nervos și să susțină funcționarea cerebrală reziduală.
Gestionarea agitației și a tulburărilor de comportament necesită o abordare prudentă. Metodele non-medicamentoase — terapia prin muzică, aromoterapia, masajul terapeutic și menținerea unei rutine stabile — sunt întotdeauna preferate ca primă linie de intervenție. Medicamentele sedative sau antipsihoticele se prescriu doar în situații severe și sub strictă supraveghere medicală, deoarece pot agrava confuzia și cresc riscul de căderi. Decizia de a introduce astfel de calmante pentru demența senilă trebuie luată în urma unei evaluări neurologice și geriatrice complete.
Suplimentele nutritive au și ele un rol de susținere. Deficitul de vitamina B12 poate agrava simptomele cognitive și trebuie corectat prin suplimentare sau dietă adecvată. Vitamine pentru demență precum vitamina D, acizii grași omega-3 și coenzima Q10 au demonstrat efecte benefice în protejarea neuronilor și reducerea inflamației cerebrale. Schema terapeutică completă poate include și preparate vasodilatatoare și neurometabolice, menite să optimizeze nutriția țesutului nervos și să susțină funcționarea cerebrală reziduală. Combinarea tratamentului medicamentos cu terapiile non-farmacologice oferă cele mai bune rezultate în managementul pe termen lung al demenței.
Suplimentele nutritive au și ele un rol de susținere. Deficitul de vitamina B12 poate agrava simptomele cognitive și trebuie corectat prin suplimentare sau dietă adecvată. Vitamine pentru demență precum vitamina D, acizii grași omega-3 și coenzima Q10 au demonstrat efecte benefice în protejarea neuronilor și reducerea inflamației cerebrale. Schema terapeutică completă poate include și preparate vasodilatatoare și neurometabolice, menite să optimizeze nutriția țesutului nervos și să susțină funcționarea cerebrală reziduală. Combinarea tratamentului medicamentos cu terapiile non-farmacologice oferă cele mai bune rezultate în managementul pe termen lung al demenței.
Îngrijirea pacientului cu demență senilă - ghid practic
Îngrijirea pacientului cu demență senilă este una dintre cele mai solicitante responsabilități pe care le poate prelua un aparținător. O abordare structurată și empatică face diferența atât pentru calitatea vieții pacientului, cât și pentru bunăstarea îngrijitorului pe termen lung.
Cum se îngrijește un pacient cu demență senilă
Cum se îngrijește un pacient cu demență senilă
- Adaptarea mediului de locuit: Eliminarea obstacolelor, asigurarea unei iluminări adecvate, instalarea balustradelor și blocarea accesului la zone periculoase reduc semnificativ riscul de accidente. Obiectele familiare și fotografiile de familie pot oferi pacientului un sentiment de siguranță și continuitate, ancorându-l în realitatea imediată.
- Comunicarea adaptată: Comunicarea cu persoana afectată trebuie să fie simplă, calmă și răbdătoare. Frazele scurte, contactul vizual direct și un ton liniștitor facilitează înțelegerea și reduc anxietatea.
- Menținerea unei rutine zilnice previzibile: Mese la ore fixe, activități regulate, program de somn constant ajută la diminuarea dezorientării și a agitației. Orice schimbare bruscă a rutinei poate declanșa episoade de confuzie sau agresivitate, motiv pentru care tranzițiile trebuie gestionate cu atenție.
- Activități recreative adaptate: Muzică, plimbări scurte, activități manuale simple stimulează funcțiile cognitive reziduale și contribuie la starea emoțională pozitivă.
- Sprijin pentru îngrijitori: Îngrijitorii trebuie să caute sprijin pentru ei înșiși, prin grupuri de suport sau consiliere psihologică, pentru a preveni epuizarea și a-și menține capacitatea de a oferi îngrijire de calitate. Echilibrul între nevoile pacientului și sănătatea îngrijitorului este esențial pentru sustenabilitatea îngrijirii pe termen lung.
Prevenția demenței și menținerea sănătății cognitive
Deși demența nu poate fi întotdeauna prevenită, adoptarea unui stil de viață sănătos poate reduce semnificativ riscul și poate întârzia debutul simptomelor. Activitatea fizică regulată îmbunătățește circulația cerebrală și stimulează neuroplasticitatea, în timp ce stimularea cognitivă — lectura, rezolvarea de puzzle-uri, învățarea de noi abilități — menține creierul activ și flexibil. Dieta mediteraneană, bogată în acizi grași omega-3, antioxidanți și fibre, protejează neuronii împotriva inflamației și stresului oxidativ. Somnul de calitate, gestionarea stresului și controlul factorilor de risc cardiovascular — hipertensiune, diabet, colesterol — reprezintă pilonii unei strategii eficiente de protecție a sănătății cognitive pe termen lung. Socializarea activă și evitarea izolării contribuie, de asemenea, la menținerea unui creier sănătos la orice vârstă.
- Activitate fizică regulată: Îmbunătățește circulația cerebrală și stimulează neuroplasticitatea.
- Stimulare cognitivă: Lectura, rezolvarea de puzzle-uri și învățarea de noi abilități mențin creierul activ și flexibil.
- Dieta mediteraneană: Bogată în acizi grași omega-3, antioxidanți și fibre, protejează neuronii împotriva inflamației și stresului oxidativ.
- Somn de calitate și gestionarea stresului: Piloni esențiali ai unei strategii eficiente de protecție a sănătății cognitive.
- Controlul factorilor de risc cardiovascular: Hipertensiunea, diabetul și colesterolul necontrolate cresc riscul de demență și trebuie gestionate activ.
- Socializare activă: Evitarea izolării contribuie la menținerea unui creier sănătos la orice vârstă.

Servicii medicale pentru diagnostic și îngrijire
Diagnosticul precoce și monitorizarea constantă a demenței necesită acces la investigații medicale complete și consultații specializate. Evaluarea neurologică detaliată, testele cognitive standardizate și imagistica cerebrală — RMN Spectroscopie Cerebrală sau CT — permit identificarea tipului de demență și stabilirea unui plan terapeutic personalizat. Analizele de laborator completează tabloul clinic prin excluderea cauzelor reversibile de declin cognitiv, precum deficiențele vitaminice sau disfuncțiile tiroidiene. Accesul la servicii medicale integrate — de la consultații neurologice și geriatrice până la terapii de reabilitare cognitivă — îmbunătățește semnificativ prognosticul și calitatea vieții pacienților. Monitorizarea regulată permite ajustarea tratamentului în funcție de evoluția bolii și prevenirea complicațiilor. Pentru familiile care se confruntă cu demența, sprijinul medical profesional și coordonarea îngrijirii devin esențiale în gestionarea eficientă a acestei afecțiuni complexe pe termen lung.
Pentru diagnostic precis și îngrijire personalizată în cazuri de demență, echipa multidisciplinară GRAL Medical vă stă la dispoziție cu medici neurologi, geriatrie și specialiști în reabilitare cognitivă. Contactați GRAL Medical pentru o evaluare completă și recomandarea celor mai potrivite opțiuni de tratament și suport pentru pacient și familie!
Pentru diagnostic precis și îngrijire personalizată în cazuri de demență, echipa multidisciplinară GRAL Medical vă stă la dispoziție cu medici neurologi, geriatrie și specialiști în reabilitare cognitivă. Contactați GRAL Medical pentru o evaluare completă și recomandarea celor mai potrivite opțiuni de tratament și suport pentru pacient și familie!


 Solicita programare
Solicita programare

