Onicomicoza (ciuperca unghiilor): cauze, simptome, tratament si prevenire

Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Ce este onicomicoza și cum recunoști infecția fungică a unghiilor
Onicomicoza reprezintă o infecție fungică ce afectează una sau mai multe unghii, fiind cunoscută în limbajul comun drept ciuperca unghiilor. Această afecțiune este provocată de diverse tipuri de fungi care se hrănesc cu cheratina, proteina structurală principală a unghiilor.
Te confrunți cu o unghie decolorată, îngroșată sau sfărâmicioasă? Acestea pot fi semne ale onicomicozei, o infecție fungică frecventă, dar adesea subestimată. Onicomicoza, cunoscută popular ca ciuperca unghiilor, nu este doar o problemă estetică, ci o afecțiune medicală care necesită atenție. Identificarea corectă și precoce a semnelor este esențială pentru un tratament eficient și pentru a preveni complicațiile.
Deși poate apărea la orice vârstă, onicomicoza este mai frecventă la adulții în vârstă, datorită circulației sanguine reduse și expunerii îndelungate la factorii de risc.
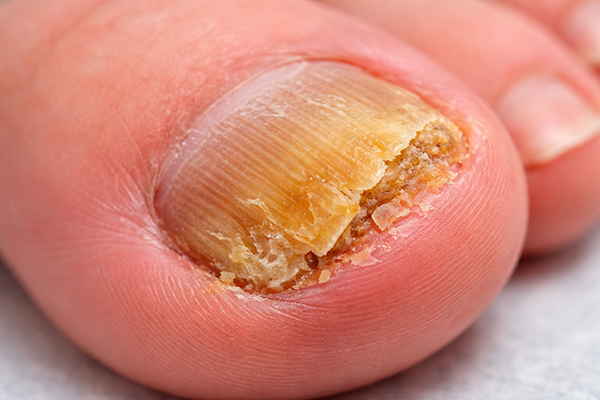
Cum recunoști primele semne ale onicomicozei
Te confrunți cu o unghie decolorată, îngroșată sau sfărâmicioasă? Acestea pot fi semne ale onicomicozei, o infecție fungică frecventă, dar adesea subestimată. Onicomicoza, cunoscută popular ca ciuperca unghiilor, nu este doar o problemă estetică, ci o afecțiune medicală care necesită atenție. Identificarea corectă și precoce a semnelor este esențială pentru un tratament eficient și pentru a preveni complicațiile.
Deși poate apărea la orice vârstă, onicomicoza este mai frecventă la adulții în vârstă, datorită circulației sanguine reduse și expunerii îndelungate la factorii de risc.

Cum recunoști primele semne ale onicomicozei
- Observă decolorarea: Infecția debutează, de obicei, discret, manifestându-se printr-o mică pată albă sau galbenă sub vârful unghiei
- Monitorizează extinderea: Această pată tinde să se extindă progresiv spre baza unghiei, afectând treptat întreaga suprafață
- Evaluează modificările structurale: Unghia își schimbă treptat culoarea, textura și forma, transformându-se într-o problemă nu doar estetică, ci și medicală
- Identifică diferențele: Onicomicoza diferă de alte afecțiuni ale unghiilor prin evoluția sa lentă, dar constantă, extinzându-se de la marginea unghiei spre baza acesteia
Recunoașterea precoce a infecției fungice este esențială pentru succesul tratamentului. Primele semne vizibile includ decolorarea unghiei, care poate varia de la galben pal la nuanțe de maro sau chiar negru. Unghia începe să se îngroașe progresiv, devenind mai dificil de tăiat cu instrumentele obișnuite de manichiură. În stadii mai avansate, unghia își poate pierde forma naturală, devenind deformată sau friabilă, sfărâmându-se ușor la atingere.
În plus, poate fi însoțită de un miros caracteristic neplăcut, cauzat de descompunerea țesutului unghial de către fungi. Această evoluție specifică ajută la diferențierea onicomicozei de alte probleme unghiale care pot avea un aspect similar inițial.
Acum că știi cum să identifici onicomicoza, este important să înțelegi ce anume o cauzează și care sunt factorii care te pot predispune la această infecție.
Cauze și factori de risc pentru ciuperca unghii
Principalele cauze ale onicomicozei
- Dermatofiți: Cei mai frecvenți agenți patogeni responsabili de infecțiile fungice ale unghiilor
- Levuri (Candida): Microorganisme care afectează în special unghiile de la mâini
- Mucegaiuri: Fungi care prosperă în medii calde, umede și întunecate
Acești microorganisme prosperă în medii calde, umede și întunecate, motiv pentru care unghiile de la picioare sunt mai susceptibile la infecție decât cele de la mâini. Fungi pătrund în unghie prin fisuri microscopice sau prin spațiul dintre unghie și patul unghial, stabilindu-se apoi în straturile profunde ale țesutului unde se înmulțesc rapid.

Factorii de risc majori
- Transpirația excesivă: Creează un mediu ideal pentru proliferarea fungilor
- Încălțăminte închisă: Nu permite aerisirea adecvată a picioarelor
- Afecțiuni cronice: Diabetul zaharat, bolile vasculare periferice sau psoriazisul cresc riscul semnificativ
- Vârsta înaintată: Circulația sanguină redusă și unghiile mai groase facilitează pătrunderea fungilor
- Sistem imunitar slăbit: Diminuează capacitatea organismului de a combate infecțiile
- Traumatisme repetate: Leziunile unghiei sau ale pielii din jur creează porți de intrare pentru agenții patogeni
Transmiterea infecției poate avea loc prin contact direct cu o persoană infectată sau, mai frecvent, prin contact indirect cu suprafețe contaminate. Mediile publice umede, precum piscinele, sălile de sport, dușurile comune sau cabinele de duș din hoteluri, reprezintă locuri cu risc crescut de contaminare. De asemenea, utilizarea în comun a prosoapelor, a încălțămintei sau a instrumentelor de manichiură și pedichiură poate facilita răspândirea fungilor între persoane.
Practicarea sporturilor care implică traumatisme repetate ale unghiilor, precum fotbalul sau alergarea pe distanțe lungi, poate de asemenea favoriza apariția onicomicozei.
Odată ce înțelegem cauzele și factorii de risc, este crucial să recunoaștem simptomele specifice ale micozei unghiilor pentru a acționa rapid și eficient.
Simptome și semne ale micozei unghiilor
Evoluția simptomelor onicomicozei
- Stadiul inițial: Prima modificare observabilă este, de obicei, o decolorare localizată a unghiei, care apare sub forma unei pete albe, galbene sau maronii la marginea liberă a unghiei
- Progresia infecției: Această pată tinde să se extindă progresiv spre baza unghiei, afectând treptat întreaga suprafață și modificând aspectul general al unghiei
- Modificări structurale: Îngroșarea unghiei devine unul dintre cele mai caracteristice semne, unghia devenind mult mai groasă decât în mod normal
- Stadiul avansat: Poate apărea desprinderea parțială sau totală a unghiei de patul unghial
Manifestările clinice ale micozei unghiilor variază în funcție de stadiul infecției și de tipul de fungus implicat. În fazele inițiale, simptomele pot fi subtile și ușor de trecut cu vederea.
Pe măsură ce infecția progresează, unghia suferă modificări structurale semnificative. Această îngroșare este rezultatul acumulării de detritus fungic și celule moarte sub placa unghială, care împing unghia în sus, creând o structură stratificată și neuniformă. Procesul poate fi atât de avansat încât unghia devine aproape imposibil de tăiat cu foarfecele obișnuite.
Semnele caracteristice ale infecției avansate
- Aspectul suprafeței: Unghia devine aspră, neregulată și lipsită de strălucire naturală
- Striații: Pot apărea striații longitudinale sau transversale
- Friabilitate: Unghia poate deveni friabilă și se poate sfărâma la margini
- Deformarea: Unghia poate căpăta forme neobișnuite, fie concave, fie convexe
- Miros neplăcut: Poate apărea un miros caracteristic cauzat de acumularea de detritus și bacterii
Acest lucru creează un spațiu sub unghie unde se pot acumula detritus și bacterii, agravând infecția și provocând un miros neplăcut caracteristic. Unele persoane pot experimenta durere sau disconfort, în special la purtarea încălțămintei strâmte sau la presiunea exercitată asupra unghiei afectate. Deși onicomicoza este în general nedureroasă în stadiile incipiente, complicațiile pot duce la inflamație și sensibilitate crescută în zona afectată, afectând calitatea vieții și capacitatea de a desfășura activități zilnice normale.
Pentru a confirma prezența onicomicozei și a exclude alte afecțiuni, este esențial un diagnostic precis, bazat pe investigații specifice.
Diagnostic și investigații pentru onicomicoza
Ce presupune diagnosticul onicomicozei
Stabilirea unui diagnostic corect de onicomicoză necesită o evaluare medicală atentă, deoarece aspectul clinic al unghiei poate fi similar cu cel al altor afecțiuni, precum psoriazisul unghial, lichenul plan sau traumatismele repetate.
Examinarea clinică inițială constă în evaluarea vizuală a unghiei afectate, medicul analizând culoarea, textura, grosimea și forma acesteia, precum și prezența eventualelor semne de inflamație a țesuturilor din jur. Medicul va pune întrebări despre istoricul medical, factorii de risc și evoluția simptomelor pentru a stabili un tablou clinic complet.
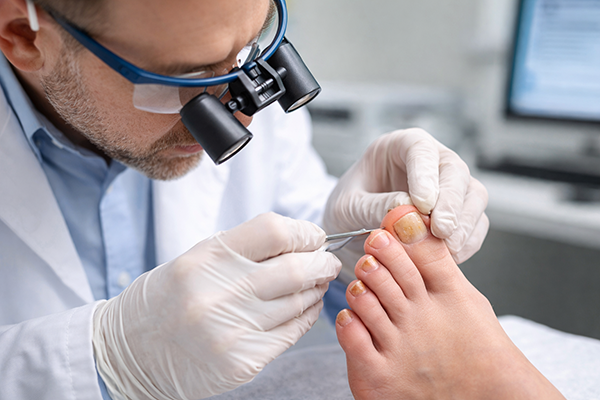
Investigații de laborator necesare

Pentru confirmarea diagnosticului, sunt necesare investigații de laborator specifice. Examenul micologic direct reprezintă prima linie de investigație și implică prelevarea unei mostre de material unghial din zona afectată. Această mostră este tratată cu o soluție specială care dizolvă cheratina, permițând vizualizarea directă a elementelor fungice la microscop. Avantajul principal al acestei metode este rapiditatea cu care se obțin rezultatele, permițând inițierea promptă a tratamentului.
Cultura fungică este o investigație mai complexă, dar și mai precisă, care permite identificarea tipului specific de fungus responsabil de infecție. Mostra de unghie este plasată într-un mediu de cultură special și este monitorizată timp de câteva săptămâni pentru a permite creșterea fungilor. Această metodă are o sensibilitate mai mare decât examenul direct și oferă informații valoroase pentru alegerea celui mai adecvat tratament antifungic.
Dezavantajul principal al culturii fungice este durata lungă necesară pentru obținerea rezultatelor, care poate varia între două și șase săptămâni, perioadă în care medicul poate decide să inițieze un tratament empiric bazat pe aspectul clinic.
În cazuri selectate, când diagnosticul rămâne incert sau când există suspiciunea unor afecțiuni asociate, poate fi necesară efectuarea unei biopsii unghiale. Această procedură implică prelevarea unui fragment de țesut unghial care este apoi examinat histopatologic. Biopsia poate evidenția nu doar prezența fungilor, ci și eventuale modificări ale țesuturilor care ar putea indica alte patologii concomitente. Investigațiile de laborator sunt esențiale nu doar pentru confirmarea diagnosticului, ci și pentru monitorizarea eficacității tratamentului pe parcursul terapiei, asigurând că abordarea terapeutică aleasă produce rezultatele dorite.
După stabilirea diagnosticului, este esențial să cunoaștem opțiunile terapeutice eficiente disponibile pentru a combate onicomicoza.
Onicomicoza tratament - opțiuni terapeutice eficiente
Tratamentul onicomicozei necesită o abordare personalizată, adaptată severității infecției, tipului de fungus implicat și stării generale de sănătate a pacientului. Vindecarea completă a unei infecții fungice a unghiilor este un proces îndelungat, care poate dura de la câteva luni până la peste un an.
Succesul terapeutic depinde în mare măsură de diagnosticul corect, de alegerea metodei de tratament adecvate și de respectarea riguroasă a schemei terapeutice prescrise. Este important de înțeles că vindecarea completă a unei infecții fungice a unghiilor este un proces îndelungat, care poate dura de la câteva luni până la peste un an, în funcție de viteza de creștere a unghiei și de răspunsul individual la tratament.
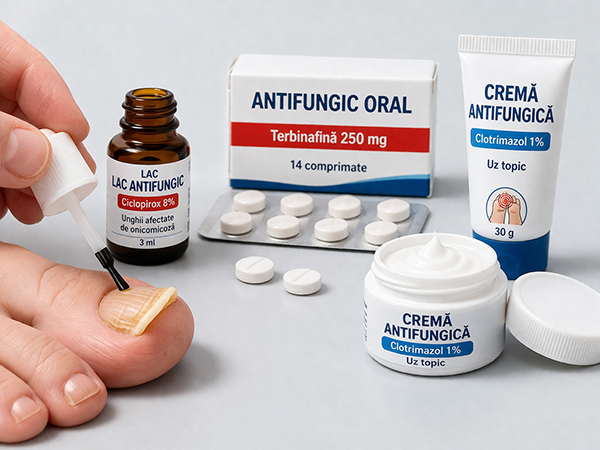
Categoriile principale de tratament
Succesul terapeutic depinde în mare măsură de diagnosticul corect, de alegerea metodei de tratament adecvate și de respectarea riguroasă a schemei terapeutice prescrise. Este important de înțeles că vindecarea completă a unei infecții fungice a unghiilor este un proces îndelungat, care poate dura de la câteva luni până la peste un an, în funcție de viteza de creștere a unghiei și de răspunsul individual la tratament.

Categoriile principale de tratament
- Tratamente topice: Lacuri antifungice, creme și soluții care se aplică direct pe unghia afectată
- Tratamente sistemice: Medicamente antifungice orale care acționează din interior prin circulația sanguină
- Proceduri medicale speciale: Terapie cu laser și îndepărtarea chirurgicală pentru cazurile rezistente
Alegerea între aceste opțiuni se face în funcție de extinderea infecției, de numărul unghiilor afectate, de prezența unor afecțiuni asociate și de preferințele pacientului. Medicul va lua în considerare și potențialele contraindicații sau interacțiuni medicamentoase înainte de a recomanda un plan terapeutic specific.
Tratamentele topice sunt indicate în special pentru infecțiile superficiale sau pentru cazurile în care sunt afectate doar câteva unghii. Acestea includ lacuri antifungice, creme și soluții care conțin substanțe active precum amorolfină, ciclopirox sau tioconazol. Avantajul principal al tratamentelor topice este absența efectelor secundare sistemice, însă eficacitatea lor este limitată de dificultatea de penetrare a substanțelor active prin placa unghială îngroșată. Pentru a îmbunătăți absorbția, se recomandă adesea pilirea prealabilă a unghiei pentru a reduce grosimea acesteia.
Pentru infecțiile moderate până la severe, sau când sunt afectate mai multe unghii, tratamentele sistemice reprezintă opțiunea terapeutică de elecție. Medicamentele antifungice orale, precum terbinafina, itraconazolul sau fluconazolul, au o rată de succes semnificativ mai mare decât tratamentele topice, deoarece acționează din interior, ajungând la locul infecției prin circulația sanguină. Aceste medicamente se acumulează în placa unghială pe măsură ce aceasta crește, menținând concentrații terapeutice timp îndelungat, chiar și după întreruperea administrării.
În ultimii ani, terapia cu laser a devenit o alternativă promițătoare pentru tratarea onicomicozei. Această metodă utilizează fascicule de lumină laser care penetrează unghia și distrug fungi prin efectul termic, fără a afecta țesuturile înconjurătoare. Terapia cu laser este non-invazivă, are puține efecte secundare și nu necesită administrarea de medicamente, fiind o opțiune atractivă pentru pacienții care nu pot tolera tratamentele orale sau pentru cei care preferă o abordare non-farmacologică. Sunt necesare de obicei mai multe ședințe pentru a obține rezultate optime.
În cazurile severe, când unghia este complet distrusă sau când infecția nu răspunde la celelalte forme de tratament, poate fi necesară îndepărtarea chirurgicală a unghiei. Această procedură poate fi parțială sau totală și este urmată de aplicarea unui tratament antifungic topic pentru a preveni reinfecția pe măsură ce unghia nouă crește. Deși pare o măsură drastică, îndepărtarea unghiei permite aplicarea directă a medicamentelor antifungice pe patul unghial, crescând șansele de vindecare completă.
Procedura se efectuează sub anestezie locală și recuperarea este, în general, rapidă.
Pentru a înțelege mai bine cum funcționează fiecare tip de tratament, vom explora în detaliu opțiunile topice disponibile.
Tratamente topice pentru ciuperca unghii
Cum se aplică corect lacul antifungic
- Pregătirea unghiei: Înainte de fiecare aplicare, unghia trebuie curățată și pilită ușor pentru a îndepărta straturile superficiale afectate
- Aplicarea produsului: Lacul se aplică pe unghia afectată similar unui lac de unghii cosmetic
- Frecvența tratamentului: Lacul se aplică de obicei o dată sau de două ori pe săptămână, în funcție de produsul specific utilizat
- Durata terapiei: Tratamentul trebuie continuat până când unghia sănătoasă crește complet, ceea ce poate dura între șase luni și un an pentru unghiile de la picioare
Tratamentele topice reprezintă prima linie terapeutică pentru infecțiile fungice ale unghiilor în stadii incipiente sau pentru cazurile în care sunt afectate doar una sau două unghii. Lacul antifungic este una dintre cele mai utilizate forme de tratament topic. Substanțele active din compoziția lacului, precum amorolfina sau ciclopiroxul, formează un film protector pe suprafața unghiei și penetrează treptat în straturile profunde, unde distrug fungi și inhibă creșterea acestora.
Consistența în aplicare este crucială pentru succesul terapiei.
Cremele și soluțiile antifungice reprezintă o altă categorie de tratamente topice disponibile. Acestea conțin agenți antifungici și se aplică zilnic pe unghia afectată și pe pielea din jur. Pentru a spori eficacitatea cremelor antifungice, se recomandă pilirea prealabilă a unghiei și, în unele cazuri, înmuierea acesteia în apă caldă pentru a facilita absorbția. Unele preparate topice vin în combinație cu substanțe care ajută la dizolvarea parțială a unghiei, permițând o penetrare mai bună a medicamentului antifungic în straturile profunde ale țesutului unghial.
În cazurile mai severe, tratamentele topice pot fi insuficiente, iar medicul poate recomanda medicație orală. Să vedem în ce situații sunt indicate tratamentele sistemice și ce presupun acestea.
Tratamente sistemice și medicația orală
Când sunt necesare tratamentele orale
- Infecția extinsă: Când sunt afectate mai multe unghii sau infecția este severă
- Eșecul tratamentelor topice: Când tratamentele locale nu au dat rezultate satisfăcătoare
- Rapiditatea vindecării: Pentru o rată de succes semnificativ mai mare decât tratamentele topice
Tratamentele sistemice prin administrare orală sunt indicate atunci când infecția fungică este extinsă, când sunt afectate mai multe unghii sau când tratamentele topice nu au dat rezultate satisfăcătoare. Medicamentele antifungice orale acționează din interior, ajungând la locul infecției prin circulația sanguină și acumulându-se în placa unghială pe măsură ce aceasta crește. Această abordare terapeutică are o rată de succes semnificativ mai mare decât tratamentele topice, însă necesită monitorizare medicală atentă din cauza potențialelor efecte secundare și a interacțiunilor medicamentoase posibile.
Principalele medicamente antifungice orale

Terbinafina este cel mai frecvent prescris medicament antifungic oral pentru tratarea onicomicozei cauzate de dermatofiți. Administrarea se face de obicei zilnic, timp de șase săptămâni pentru unghiile de la mâini și douăsprezece săptămâni pentru cele de la picioare. Terbinafina are o eficacitate ridicată și se acumulează în unghie, menținând concentrații terapeutice chiar și după întreruperea tratamentului. Efectele secundare pot include tulburări digestive, modificări ale gustului și, rar, afectarea funcției hepatice, motiv pentru care sunt necesare analize de sânge periodice pe durata tratamentului pentru monitorizarea enzimelor hepatice.
Itraconazolul și fluconazolul sunt alternative terapeutice utilizate în special pentru infecțiile cauzate de levuri sau când terbinafina nu este tolerată. Itraconazolul poate fi administrat continuu sau în cure intermitente, cunoscute sub numele de terapie pulsatilă, care presupune administrarea medicamentului timp de o săptămână, urmată de trei săptămâni de pauză, ciclul repetându-se de mai multe ori. Această schemă reduce riscul de efecte secundare și îmbunătățește complianța pacientului. Fluconazolul se administrează de obicei o dată pe săptămână, fiind o opțiune convenabilă pentru pacienții care preferă o schemă terapeutică mai simplă și mai ușor de respectat.
Monitorizarea medicală pe durata tratamentului sistemic este esențială pentru detectarea precoce a eventualelor efecte adverse. Analizele de sânge pentru evaluarea funcției hepatice sunt recomandate înainte de inițierea tratamentului și periodic pe parcursul acestuia. De asemenea, medicul trebuie informat despre toate medicamentele pe care pacientul le ia, deoarece antifungicele orale pot interacționa cu alte medicamente, modificându-le eficacitatea sau crescând riscul de efecte secundare. Pacienții cu afecțiuni hepatice preexistente sau cei care iau medicamente cu potențial hepatotoxic necesită o atenție deosebită și o monitorizare mai frecventă.
Deși principiile de bază ale onicomicozei sunt aceleași, există diferențe semnificative între modul în care se manifestă și evoluează infecția la nivelul mâinilor comparativ cu picioarele.
Diferențe între onicomicoza la mâini și la picioare
De ce este mai frecventă infecția la picioare
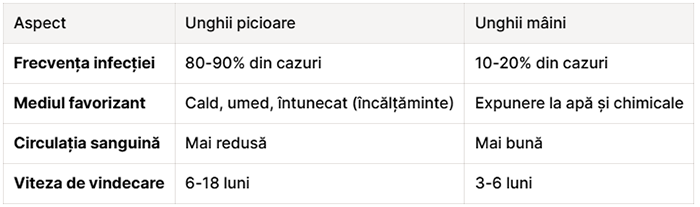
Deși onicomicoza poate afecta atât unghiile de la mâini, cât și pe cele de la picioare, există diferențe notabile în ceea ce privește frecvența, cauzele și evoluția infecției la cele două localizări. Infecția fungică a unghiilor de la picioare este mult mai frecventă decât cea a unghiilor de la mâini, reprezentând aproximativ 80-90% din toate cazurile de onicomicoză. Această diferență se explică prin faptul că picioarele sunt mai des expuse la condiții favorabile dezvoltării fungilor: medii calde, umede și întunecate create de purtarea încălțămintei închise pe perioade lungi de timp.
La nivelul picioarelor, infecția este favorizată de transpirația excesivă, de circulația sanguină mai redusă comparativ cu mâinile și de viteza mai lentă de creștere a unghiilor. Acești factori fac ca tratamentul onicomicozei la picioare să fie mai dificil și mai îndelungat, necesitând adesea terapie sistemică pentru obținerea vindecării complete. În plus, unghiile de la picioare sunt mai groase și mai puțin vascularizate, ceea ce reduce eficacitatea tratamentelor topice și prelungește durata necesară pentru regenerarea completă a unghiei sănătoase. Unghia mare de la picior este cel mai frecvent afectată, datorită dimensiunii sale mai mari și a expunerii crescute la traumatisme.
Onicomicoza la mâini apare mai frecvent la persoanele care au mâinile des în contact cu apa sau cu substanțe chimice, precum lucrătorii din industria alimentară, personalul de curățenie sau coafezele. De asemenea, utilizarea frecventă a unghiilor artificiale sau a gelului pentru unghii poate crea un mediu favorabil dezvoltării fungilor, în special a levurilor din genul Candida. Infecția la mâini tinde să răspundă mai bine la tratament decât cea de la picioare, datorită circulației sanguine mai bune și a vitezei mai rapide de creștere a unghiilor, care permite înlocuirea mai rapidă a țesutului infectat cu unghie sănătoasă. Timpul de vindecare pentru unghiile de la mâini este, în general, cu aproximativ jumătate mai scurt decât pentru cele de la picioare.
Indiferent de localizare, prevenirea este întotdeauna cea mai bună strategie. Iată câteva măsuri practice pe care le poți adopta pentru a reduce riscul de a dezvolta micoza unghiilor.
Prevenirea micozei unghiilor - măsuri practice
Igiena zilnică a picioarelor
- Spălarea corectă: Spălați picioarele zilnic cu apă și săpun, acordând atenție deosebită spațiilor dintre degete
- Uscarea completă: După spălare, uscarea completă a picioarelor este esențială, folosind un prosop curat dedicat exclusiv picioarelor
- Aplicarea produselor preventive: Utilizați pudră antifungică sau spray în pantofi pentru menținerea unui mediu uscat
- Alternarea încălțămintei: Schimbați perechile de pantofi pentru a permite uscarea completă între utilizări
Prevenirea onicomicozei este mult mai ușoară decât tratarea acesteia, iar adoptarea unor măsuri simple de igienă și precauție poate reduce semnificativ riscul de a dezvolta o infecție fungică a unghiilor. Menținerea picioarelor curate și uscate reprezintă prima linie de apărare împotriva fungilor. Mediul umed favorizează proliferarea fungilor.
Alegerea încălțămintei și a șosetelor
- Materiale naturale: Preferați pantofi confecționați din materiale naturale, care permit aerisirea adecvată
- Mărimea corectă: Evitați încălțămintea prea strâmtă, care creează presiune asupra unghiilor
- Șosete absorbante: Alegeți șosete din bumbac sau din materiale care absorb umezeala
- Schimbarea frecventă: Schimbați șosetele zilnic, iar în cazul transpirației excesive, chiar de mai multe ori pe zi
În mediile publice umede, precum piscinele, sălile de sport sau dușurile comune, riscul de contaminare cu fungi este crescut. Purtarea de papuci sau sandale de protecție în aceste locuri este esențială pentru a evita contactul direct cu suprafețele contaminate. De asemenea, evitați să împărțiți obiecte personale, cum ar fi prosoape, încălțăminte sau instrumente de manichiură și pedichiură, cu alte persoane, deoarece acestea pot transmite fungi. Dacă frecventați săli de sport sau piscine, asigurați-vă că vă uscați bine picioarele imediat după duș și aplicați o cremă sau pudră antifungică preventivă.
Îngrijirea corectă a unghiilor contribuie la menținerea sănătății acestora și la reducerea riscului de infecție. Tăiați unghiile drept, fără a le rotunji excesiv la colțuri, și mențineți-le la o lungime rezonabilă. Dezinfectați regulat instrumentele de manichiură și pedichiură cu alcool sau cu o soluție antiseptică. Dacă frecventați saloane de înfrumusețare pentru servicii de pedichiură, asigurați-vă că salonul respectă normele de igienă și că instrumentele sunt sterilizate corespunzător între clienți. Persoanele cu risc crescut de a dezvolta onicomicoză, precum cele cu diabet sau cu sistem imunitar slăbit, ar trebui să fie deosebit de atente la igiena picioarelor și să consulte periodic un medic pentru evaluarea stării unghiilor și pentru identificarea precoce a oricăror semne de infecție.
Ignorarea onicomicozei poate duce la complicații serioase. Iată de ce este important să acționezi la timp și să nu neglijezi tratamentul.
Complicații și riscuri asociate onicomicozei netratate
Consecințele progresiei infecției
- Extinderea la unghiile adiacente: Fungi se extind la unghiile adiacente, putând afecta toate unghiile de la un picior
- Deformarea severă: Unghiile devin extrem de groase, friabile și deformate, provocând durere la mers
- Infecții bacteriene secundare: Risc crescut de dezvoltare a celulitei și a altor infecții ale țesuturilor moi
- Osteomielită: În cazuri severe, infecția se poate extinde la os, necesitând tratament intravenos
Neglijarea tratamentului onicomicozei poate duce la complicații semnificative care afectează nu doar aspectul estetic al unghiilor, ci și sănătatea generală și calitatea vieții. Pe măsură ce infecția progresează netratată, fungi se extind la unghiile adiacente, putând afecta toate unghiile de la un picior sau chiar de la ambele picioare. Această extindere face tratamentul ulterior mult mai dificil, mai costisitor și mai îndelungat, reducând totodată șansele de vindecare completă. Infecția poate deveni cronică, persistând ani de zile și necesitând terapie pe termen lung.
Deformarea severă a unghiilor reprezintă o complicație frecventă a onicomicozei netratate. Unghiile devin extrem de groase, friabile și deformate, provocând durere la purtarea încălțămintei și dificultăți la mers. Această deformare poate afecta postura și mersul, ducând la probleme secundare la nivelul articulațiilor picioarelor, genunchilor sau chiar al coloanei vertebrale. În plus, unghiile deformate pot exercita presiune asupra țesuturilor moi din jur, provocând inflamație cronică și disconfort persistent care interferează cu activitățile zilnice normale.
Un risc serios asociat onicomicozei netratate este dezvoltarea infecțiilor bacteriene secundare. Unghia afectată și pielea din jurul acesteia devin mai vulnerabile la pătrunderea bacteriilor, care pot cauza celulită, un tip de infecție a țesuturilor moi caracterizată prin roșeață, umflătură, căldură locală și durere intensă. În cazuri severe, infecția bacteriană se poate extinde la structurile profunde, inclusiv la os, ducând la osteomielită, o afecțiune gravă care necesită tratament antibiotic intravenos prelungit și, uneori, intervenție chirurgicală. Aceste complicații pot necesita spitalizare și pot pune în pericol integritatea membrului afectat.
Riscuri speciale pentru pacienții cu diabet
Pentru persoanele cu diabet zaharat, onicomicoza netratată prezintă riscuri deosebit de grave. Diabetul afectează circulația sanguină și sensibilitatea la nivelul picioarelor, iar prezența unei infecții fungice crește semnificativ riscul de dezvoltare a ulcerelor diabetice și a complicațiilor severe, inclusiv gangrena, care poate necesita amputație.
De asemenea, persoanele cu sistem imunitar compromis, fie din cauza unor boli cronice, fie ca urmare a tratamentelor imunosupresoare, sunt expuse unui risc crescut de diseminare a infecției fungice la alte părți ale corpului, inclusiv la organe interne, ceea ce poate pune viața în pericol.
Impactul psihologic și social al onicomicozei netratate nu trebuie subestimat. Aspectul inestetic al unghiilor afectate poate provoca jenă, anxietate și scăderea stimei de sine, determinând persoanele să evite activități sociale sau recreative care implică expunerea picioarelor, precum mersul la piscină sau la plajă. Această izolare socială poate afecta calitatea vieții și bunăstarea emoțională, subliniind importanța tratamentului prompt și adecvat al infecției fungice a unghiilor. Studiile arată că pacienții cu onicomicoză raportează frecvent o calitate a vieții diminuată, comparabilă cu cea a persoanelor care suferă de alte afecțiuni cronice.
Pentru a evita aceste complicații, este esențial să știi când este momentul să consulți un medic specialist pentru ciuperca unghiilor.
Când trebuie să mergi la medic pentru ciuperca unghii
Situații care necesită consultul medical urgent
- Modificări ale aspectului unghiilor: Decolorarea, îngroșarea sau deformarea unghiilor de cauză necunoscută
- Pacienți cu risc crescut: Persoane cu diabet zaharat, boli vasculare periferice sau sistem imunitar slăbit
- Eșecul tratamentelor topice: Lipsa îmbunătățirii după câteva săptămâni de tratament fără prescripție
- Semne de complicații: Durere, inflamație, secreții sau sângerare la nivelul unghiei
Consultarea unui medic specialist este recomandată ori de câte ori suspectați prezența unei infecții fungice a unghiilor, chiar dacă simptomele par minore. Un diagnostic precoce și un tratament adecvat pot preveni progresia infecției și pot reduce semnificativ durata și complexitatea terapiei necesare. Există însă situații specifice în care consultul medical devine urgent și nu trebuie amânat, pentru a evita complicațiile și pentru a asigura cele mai bune șanse de vindecare completă.
Dacă observați modificări ale aspectului unghiilor, precum decolorarea, îngroșarea sau deformarea acestora, și nu sunteți sigur de cauza acestor schimbări, este important să consultați un medic pentru un diagnostic corect. Multe afecțiuni ale unghiilor pot avea un aspect similar cu onicomicoza, iar tratamentul diferă în funcție de cauza exactă. Un diagnostic eronat poate duce la aplicarea unui tratament ineficient și la întârzierea vindecării. Medicul dermatolog sau specialistul în boli infecțioase poate efectua investigațiile necesare pentru a stabili cu certitudine natura problemei.
Persoanele cu diabet zaharat, boli vasculare periferice sau sistem imunitar slăbit trebuie să consulte un medic imediat ce observă orice modificare a unghiilor. Pentru aceste categorii de pacienți, o infecție fungică aparent minoră poate evolua rapid spre complicații severe, inclusiv infecții bacteriene secundare sau ulcerații. Monitorizarea atentă și tratamentul prompt sunt esențiale pentru prevenirea acestor complicații care pot pune în pericol sănătatea generală și chiar viața pacientului.
Dacă ați încercat tratamente topice disponibile fără prescripție medicală timp de câteva săptămâni și nu observați nicio îmbunătățire, sau dacă infecția pare să se extindă la alte unghii, este timpul să solicitați ajutor medical specializat. Un medic dermatolog sau un specialist în boli infecțioase poate evalua severitatea infecției, poate efectua investigații de laborator pentru identificarea tipului de fungus implicat și poate prescrie un tratament mai eficient, adaptat situației dumneavoastră specifice. Tratamentele cu prescripție medicală au o eficacitate semnificativ mai mare decât produsele disponibile fără rețetă.
Prezența durerii, a inflamației sau a secrețiilor la nivelul unghiei sau al țesuturilor din jur indică o posibilă infecție bacteriană secundară sau o complicație a onicomicozei și necesită evaluare medicală urgentă. De asemenea, dacă unghia se desprinde complet de patul unghial sau dacă observați sângerare, consultul medical este obligatoriu pentru a preveni complicațiile și pentru a asigura vindecarea corespunzătoare. Aceste semne pot indica o infecție avansată care necesită intervenție medicală imediată și, posibil, tratament sistemic sau proceduri chirurgicale.
Pentru a clarifica și mai mult aspectele legate de onicomicoză și tratamentul acesteia, am adunat o serie de întrebări frecvente adresate de pacienți.
Întrebări frecvente despre onicomicoza și tratament
- Cât durează tratamentul pentru onicomicoză? Răspunsul variază în funcție de severitatea infecției și de metoda terapeutică aleasă. Tratamentele topice necesită aplicare zilnică sau săptămânală timp de șase luni până la un an pentru unghiile de la mâini și până la optsprezece luni pentru cele de la picioare. Tratamentele orale au o durată mai scurtă, de obicei între șase și douăsprezece săptămâni, însă vindecarea completă a unghiei poate dura câteva luni suplimentare.
- Care este eficacitatea diferitelor metode de tratament? Tratamentele orale au, în general, o rată de succes mai mare decât cele topice, situându-se între 60% și 80%, în timp ce tratamentele topice au o eficacitate de aproximativ 30% până la 50% pentru infecțiile moderate. Combinarea tratamentelor topice cu cele orale poate crește șansele de vindecare, în special în cazurile severe sau rezistente la terapie.
- Poate recidiva onicomicoza după tratament? Din păcate, rata de recidivă este relativ ridicată, situându-se între 10% și 50%, în funcție de respectarea măsurilor preventive și de prezența factorilor de risc persistenți. Pentru a reduce riscul de reinfecție, este esențial să continuați să respectați măsurile de igienă și să evitați expunerea la medii cu risc crescut chiar și după vindecarea completă.
- Care este diferența între infecțiile cu dermatofiți și cele cu Candida? Deși ambele tipuri de fungi pot afecta unghiile, tratamentul poate diferi, motiv pentru care identificarea corectă a agentului patogen prin investigații de laborator este importantă. Infecțiile cu Candida sunt mai frecvente la unghiile de la mâini și apar adesea la persoanele care au mâinile des în contact cu apa.
- Sunt eficiente remediile naturale pentru onicomicoză? Deși unele substanțe precum uleiul de arbore de ceai sau oțetul au proprietăți antifungice, eficacitatea lor în tratarea onicomicozei nu este susținută de studii clinice solide. Aceste remedii pot fi utilizate ca măsuri complementare, dar nu ar trebui să înlocuiască tratamentul medical prescris de specialist.
Pacienții diagnosticați cu onicomicoză sau cei care suspectează prezența unei infecții fungice a unghiilor au frecvent întrebări legate de evoluția bolii, opțiunile de tratament și prognosticul.
Unii medici recomandă aplicarea periodică a unui tratament topic preventiv pentru a menține unghiile sănătoase și a preveni reapariția infecției.
Terapia cu laser reprezintă o alternativă modernă cu rezultate promițătoare, deși sunt necesare mai multe studii pentru a stabili eficacitatea pe termen lung.
Aceste infecții pot necesita un tratament specific, diferit de cel utilizat pentru dermatofiți.
Consultarea unui medic rămâne esențială pentru un diagnostic corect și pentru alegerea celui mai eficient plan terapeutic, care să ofere cele mai mari șanse de vindecare completă și de prevenire a recidivelor.
Pași următori pentru unghii sănătoase
Înțelegerea onicomicozei este primul pas spre un tratament eficient și o prevenție adecvată. Nu ignora semnele, consultă un medic pentru un diagnostic precis și urmează cu rigurozitate planul de tratament recomandat. Adoptă măsuri preventive simple, dar eficiente, pentru a-ți proteja unghiile și a evita recidivele. Unghiile sănătoase nu sunt doar o chestiune de estetică, ci și un indicator al stării generale de sănătate. Acționează acum pentru a te bucura de unghii frumoase și sănătoase pe termen lung.
La ce medic trebuie să mergi dacă suspectezi onicomicoză?
Dacă observi modificări ale unghiilor – decolorare, îngroșare, deformare sau apariția unor pete suspecte – este recomandat să te adresezi unui medic dermatolog. Dermatologul este specialistul care poate stabili cu exactitate diagnosticul (prin investigații clinice și analize specifice) și îți va recomanda tratamentul potrivit pentru tipul și severitatea infecției.
Persoanele cu afecțiuni precum diabet zaharat, boli vasculare sau sistem imunitar slăbit ar trebui să solicite consult medical cât mai rapid, deoarece riscurile de complicații sunt mai mari.
Programează-te online la un medic dermatolog Gral Medical!
La ce medic trebuie să mergi dacă suspectezi onicomicoză?
Dacă observi modificări ale unghiilor – decolorare, îngroșare, deformare sau apariția unor pete suspecte – este recomandat să te adresezi unui medic dermatolog. Dermatologul este specialistul care poate stabili cu exactitate diagnosticul (prin investigații clinice și analize specifice) și îți va recomanda tratamentul potrivit pentru tipul și severitatea infecției.
Persoanele cu afecțiuni precum diabet zaharat, boli vasculare sau sistem imunitar slăbit ar trebui să solicite consult medical cât mai rapid, deoarece riscurile de complicații sunt mai mari.
Programează-te online la un medic dermatolog Gral Medical!


 Solicita programare
Solicita programare

