Parkinson: ghid complet despre boala, tratament si cat poti trai cu aceasta afectiune

Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Boala Parkinson este o afecțiune neurodegenerativă progresivă cauzată de deteriorarea neuronilor producători de dopamină din substantia nigra. Simptomele timpurii includ pierderea mirosului, tulburări de somn și tremor fin, iar evoluția parcurge cinci stadii distincte. Tratamentul combină medicamente cu fizioterapie și modificări ale stilului de viață. Diagnosticul precoce și aderența la tratament permit o speranță de viață aproape normală pentru majoritatea pacienților.
Ce este boala Parkinson - definiție și mecanisme neurologice
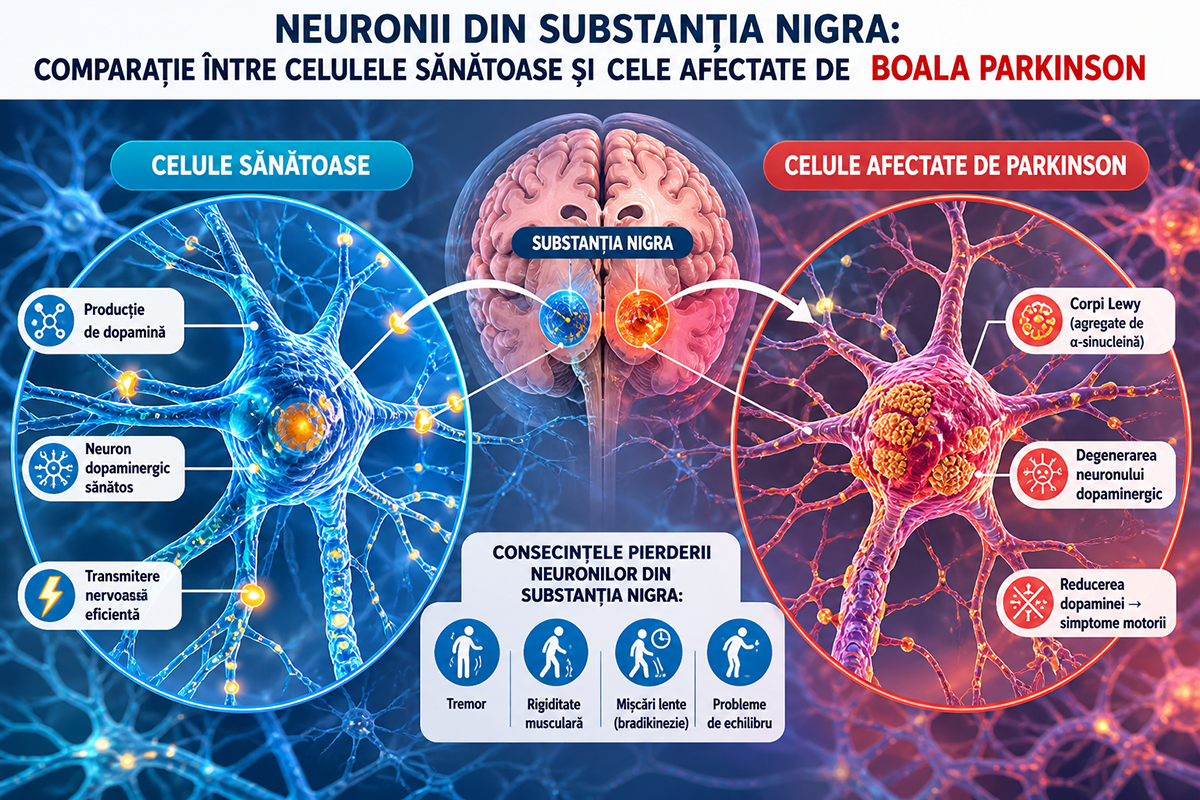
Ce este boala Parkinson?
Boala Parkinson este o afecțiune neurodegenerativă progresivă care afectează sistemul nervos central, parte a unui spectru larg de afecțiuni neurologice, inclusiv cele autoimune, caracterizată prin deteriorarea treptată a neuronilor dintr-o zonă specifică a creierului numită substantia nigra (substanța neagră). Acești neuroni specializați produc dopamina, un neurotransmițător esențial pentru controlul și coordonarea mișcărilor corpului. Pe măsură ce celulele producătoare de dopamină se deteriorează și mor, nivelul acestui neurotransmițător scade semnificativ, perturbând comunicarea dintre zonele cerebrale implicate în controlul motor.
Din perspectivă fiziopatologică, mecanismul neurologic central implică acumularea anormală a proteinei alfa-sinucleină în celulele nervoase, formând agregate cunoscute sub numele de corpi Lewy. Aceste depozite proteice exercită un efect toxic asupra neuronilor, accelerând procesul de degenerare. Când aproximativ 60-80% dintre neuronii dopaminergici sunt afectați, apar simptomele motorii caracteristice — tremor, rigiditate musculară, lentoarea mișcărilor și tulburări de echilibru. Procesul degenerativ începe cu mulți ani înainte de apariția primelor simptome vizibile, evoluând lent pe parcursul deceniilor, ceea ce face diagnosticarea timpurie deosebit de dificilă, dar și deosebit de valoroasă din punct de vedere terapeutic.
Înțelegerea acestor mecanisme neurologice fundamentale permite medicilor să identifice mai precis momentul optim pentru inițierea tratamentului și să adapteze strategiile terapeutice în funcție de stadiul degenerării neuronale.
Parkinson cauze - factori de risc și declanșatori ai bolii
Cauzele bolii Parkinson rămân incomplet elucidate în majoritatea cazurilor, afecțiunea fiind considerată idiopatică. Cercetările actuale indică o combinație complexă între predispoziția genetică și influențele mediului înconjurător. Mutațiile genetice specifice au fost identificate la aproximativ 10-15% dintre pacienți, fiind mai frecvente în familiile cu antecedente ale acestei afecțiuni neurologice.
- Vârsta înaintată: majoritatea diagnosticelor sunt stabilite după 60 de ani, riscul crescând semnificativ odată cu înaintarea în vârstă.
- Sexul masculin: bărbații prezintă o susceptibilitate crescută față de femei, cu un raport de aproximativ 2:1.
- Expunerea la pesticide și erbicide: asociată cu o probabilitate crescută de dezvoltare a simptomelor parkinsoniene, deși mecanismele exacte necesită investigații suplimentare.
- Traumatisme craniene repetate: precum cele suferite de sportivii de contact, pot constitui declanșatori ai procesului degenerativ.
- Intoxicații cu toxine: expunerea la monoxid de carbon sau mangan reprezintă cauze secundare bine documentate ale parkinsonismului.
- Medicamente antipsihotice: administrarea îndelungată a substanțelor care blochează receptorii dopaminergici poate induce un tablou clinic similar bolii Parkinson — o formă medicamentoasă în care simptomele pot fi reversibile după întreruperea tratamentului cauzal.
- Predispoziția genetică: mutații genetice specifice identificate la 10-15% dintre pacienți, mai frecvente în familiile cu antecedente ale afecțiunii.
Recunoașterea acestor factori de risc permite nu doar o evaluare mai precisă a probabilității de dezvoltare a bolii, ci și implementarea unor măsuri preventive care pot reduce expunerea la agenții nocivi și pot întârzia debutul manifestărilor clinice.
Parkinson simptome timpurii - semne de alarmă și manifestări inițiale
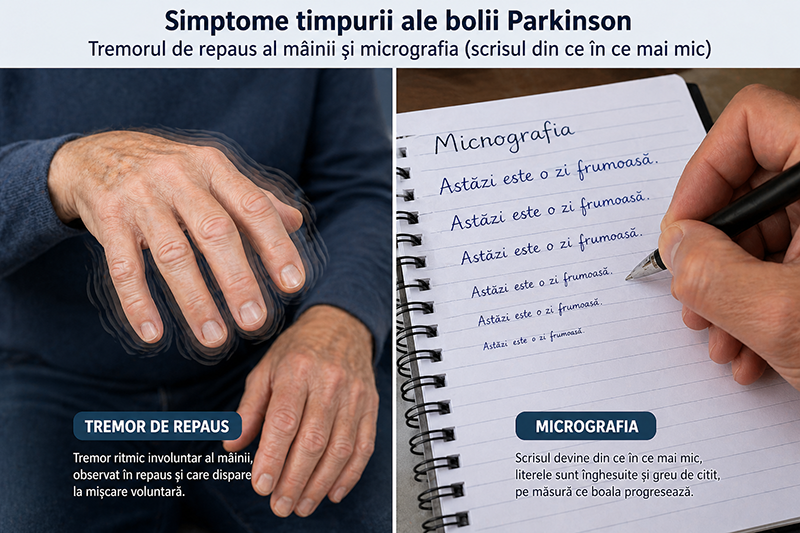
Primele semne ale bolii Parkinson pot apărea cu mulți ani înainte de manifestările motorii clasice, fiind adesea subtile și nespecifice. Recunoașterea lor precoce permite diagnosticarea în stadii incipiente, când intervenția terapeutică poate fi mai eficientă.
- Pierderea simțului mirosului: anosmia sau hiposmia reprezintă unul dintre primele indicii, putând preceda cu 4-6 ani simptomele motorii caracteristice.
- Tulburări de somn: sindromul picioarelor neliniștite și tulburările de comportament în faza REM, când pacienții pot prezenta mișcări violente, vorbire sau strigăte nocturne.
- Constipație cronică: tulburările gastrointestinale persistente pot indica disfuncții ale sistemului nervos autonom, apărând cu ani înainte de diagnosticul propriu-zis.
- Micrografie: modificările subtile ale scrisului de mână sunt adesea printre primele observate — literele devin progresiv mai mici și mai înghesuite.
- Hipomimia facială (Parkinson face): reducerea expresivității feței — privire fixă, clipit rar, trăsături aparent înghețate.
- Modificări ale vocii: vocea poate deveni mai slabă, monotonă sau ușor tremurândă, iar vorbirea mai lentă.
- Tremor fin de repaus: tremorul degetelor sau mâinii în repaus, vizibil inițial doar pe o singură parte a corpului, constituie adesea primul simptom motor observat.
- Rigiditate musculară și bradikinezie: lentoarea mișcărilor sunt uneori interpretate greșit ca semne normale ale îmbătrânirii.
- Simptome neuropsihiatrice timpurii: depresia, anxietatea și fatigabilitatea excesivă completează tabloul clinic timpuriu, afectând semnificativ calitatea vieții încă din fazele inițiale.
Observarea acestor semne timpurii și consultarea promptă a medicului neurolog pot face diferența între un diagnostic stabilit în stadiile incipiente, când tratamentul este cel mai eficient, și unul târziu, când opțiunile terapeutice sunt mai limitate. Un test Parkinson clinic efectuat de specialist poate confirma suspiciunile și orienta către investigații suplimentare.
Tipuri de Parkinson - clasificare și forme ale bolii
Boala Parkinson se clasifică în mai multe forme distincte, în funcție de cauza declanșatoare și de caracteristicile clinice specifice.
- Forma idiopatică: varianta cea mai frecventă, constituind aproximativ 75-80% din totalul cazurilor diagnosticate; nu are o cauză identificabilă, fiind atribuită unei combinații complexe între factori genetici și influențe ale mediului înconjurător.
- Parkinsonismul secundar: apare ca urmare a unor factori externi identificabili — administrarea prelungită a medicamentelor antipsihotice, expunerea la toxine precum pesticidele sau manganul, traumatisme craniene repetate sau accidente vasculare cerebrale; se diferențiază prin posibilitatea ameliorării simptomelor după eliminarea factorului cauzal.
- Parkinsonismul familial sau ereditar: afectează 10-15% dintre pacienți, fiind determinat de mutații genetice specifice transmise în familie; debutează frecvent înainte de vârsta de 50 de ani și necesită consiliere genetică pentru evaluarea riscului la rudele apropiate.
- Formele atipice: demența cu corpi Lewy, atrofia multisistemică și paralizia supranucleară progresivă prezintă fiecare particularități clinice distinctive care influențează prognosticul și răspunsul la tratament, impunând o abordare terapeutică individualizată.
Diferențierea corectă între aceste tipuri de Parkinson este crucială pentru stabilirea strategiei terapeutice optime și pentru anticiparea evoluției bolii pe termen lung.
Stadiile bolii Parkinson - evoluție de la diagnostic la ultima fază
Boala Parkinson evoluează progresiv prin cinci stadii distincte, fiecare caracterizat prin agravarea treptată a simptomelor motorii și non-motorii. Clasificarea Hoehn și Yahr reprezintă sistemul standard utilizat pentru evaluarea progresiei afecțiunii, oferind medicilor și pacienților o perspectivă clară asupra evoluției în timp.
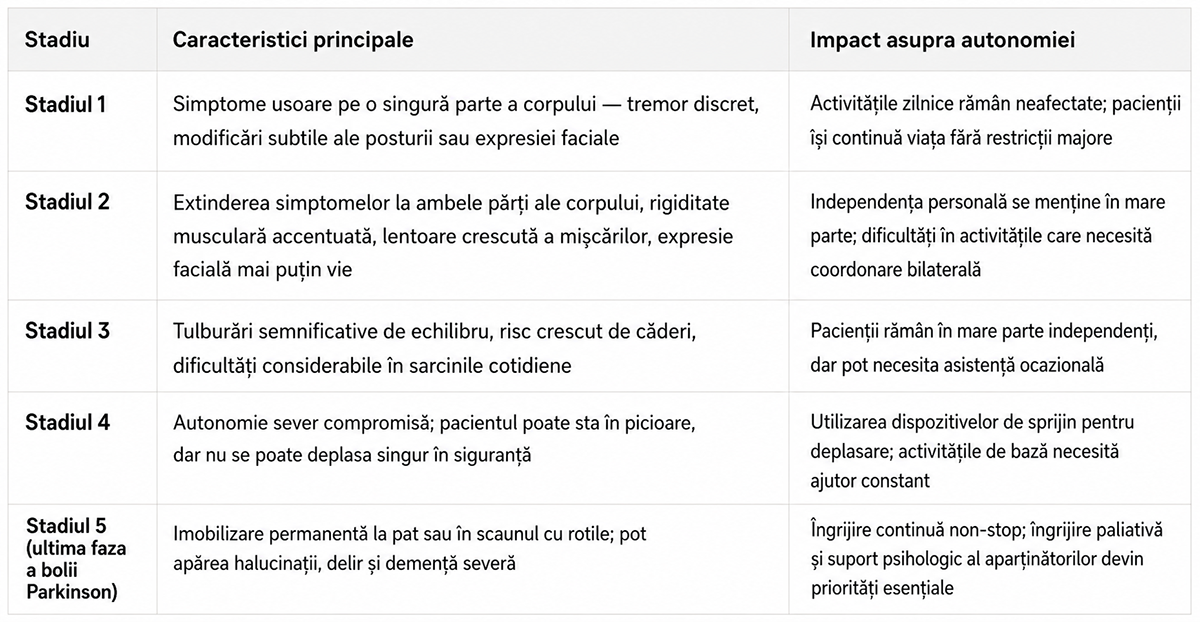
Cunoașterea acestor stadii permite pacienților și familiilor să anticipeze nevoile viitoare și să planifice adaptările necesare pentru menținerea confortului și demnității pe parcursul întregii evoluții a bolii.

Cunoașterea acestor stadii permite pacienților și familiilor să anticipeze nevoile viitoare și să planifice adaptările necesare pentru menținerea confortului și demnității pe parcursul întregii evoluții a bolii.
Diagnostic Parkinson - teste și metode de identificare a bolii
Diagnosticul bolii Parkinson se stabilește în principal pe baza evaluării clinice efectuate de medicul neurolog, neexistând un test de laborator specific care să confirme cu certitudine această afecțiune. Medicul specialist analizează atent istoricul medical complet al pacientului, simptomele prezentate și efectuează un examen neurologic detaliat pentru identificarea semnelor caracteristice: tremor de repaus, rigiditate musculară, bradikinezie și tulburări posturale.
Metode și teste utilizate în diagnostic
Metode și teste utilizate în diagnostic
- Examen neurologic clinic: evaluarea tremorului de repaus, rigidității musculare, bradikineziei și tulburărilor posturale pe baza istoricului medical complet.
- RMN cerebral și tomografie computerizată: recomandate pentru excluderea altor afecțiuni neurologice cu manifestări similare, precum tumorile cerebrale sau accidentele vasculare cerebrale; consultați un RMN cerebral și ghidul despre diferențele dintre RMN și CT.
- Scintigrafie SPECT-CT și PET-CT: evaluează funcționalitatea căii de transmitere a dopaminei, ajutând la diferențierea formei idiopatice de alte sindroame parkinsoniene sau de parkinsonismul medicamentos.
- Testul levodopa-carbidopa: administrarea unor doze de levodopa combinată cu carbidopa; ameliorarea semnificativă a simptomelor motorii după această medicație crește probabilitatea diagnosticului de boală Parkinson.
- Analize de sânge și teste genetice: exclud alte afecțiuni cu simptomatologie asemănătoare și identifică eventualele mutații genetice asociate formelor familiale ale bolii, orientând consilierea genetică a membrilor familiei.
Odată stabilit diagnosticul, atenția se îndreaptă către elaborarea unui plan terapeutic personalizat care să răspundă nevoilor specifice ale fiecărui pacient și să optimizeze controlul simptomelor pe termen lung.
Lista medicamente Parkinson - schema tratament și opțiuni terapeutice
Tratamentul farmacologic al bolii Parkinson cuprinde mai multe categorii terapeutice, fiecare vizând ameliorarea simptomelor motorii și non-motorii prin mecanisme diferite.
- Levodopa combinată cu carbidopa: pilonul fundamental al terapiei, fiind cel mai eficient medicament disponibil pentru controlul manifestărilor clinice; levodopa se transformă în dopamină după trecerea barierei hematoencefalice, compensând deficitul caracteristic bolii, în timp ce carbidopa previne efectele adverse periferice, precum greața și vărsăturile.
- Agoniști dopaminergici: mimează acțiunea dopaminei fără a se transforma în acest neurotransmițător; prezintă o durată de acțiune prelungită și pot fi administrați atât în monoterapie în stadiile incipiente, cât și în asociere cu levodopa în fazele avansate, contribuind la reducerea fluctuațiilor motorii.
- Inhibitori de MAO-B: încetinesc degradarea dopaminei la nivel sinaptic, prelungind efectul acesteia și contribuind la întârzierea progresiei bolii; frecvent recomandate în stadiile timpurii.
- Inhibitori de COMT : reduc catabolizarea dopaminei și potențează efectul levodopei; opțiune valoroasă în stadiile mai avansate când apar fluctuații motorii.
- Amantadina: poate fi recomandată pentru ameliorarea tremorului și a diskineziilor — mișcările involuntare care apar uneori ca efect secundar al tratamentului îndelungat cu levodopa.
- Substanțe anticolinergice: utilizate pentru reducerea tremorului și a rigidității musculare; prezintă efecte secundare mai pronunțate, în special la vârstnici, unde pot afecta funcțiile cognitive și impun o monitorizare atentă.
Ajustarea dozelor și combinarea medicamentelor se realizează întotdeauna individualizat, în funcție de răspunsul pacientului, de stadiul bolii și de tolerabilitatea tratamentului. Medicul neurolog monitorizează periodic eficiența terapiei și modifică schema tratament Parkinson pentru optimizarea controlului simptomelor pe termen lung, urmărind totodată minimizarea efectelor adverse și menținerea calității vieții pacientului. Lista medicamente Parkinson și medicația Parkinson trebuie adaptate constant nevoilor individuale, iar medicamentele pt Parkinson necesită reevaluare periodică.
Dincolo de medicația farmacologică, abordările complementare joacă un rol important în gestionarea holistică a afecțiunii și în îmbunătățirea rezultatelor terapeutice.
Dincolo de medicația farmacologică, abordările complementare joacă un rol important în gestionarea holistică a afecțiunii și în îmbunătățirea rezultatelor terapeutice.
Tratament naturist Parkinson - terapii complementare și stil de viață
Abordările non-farmacologice joacă un rol important în managementul bolii Parkinson, completând terapia medicamentoasă și contribuind la îmbunătățirea calității vieții.
- Fizioterapie și hidroterapie: ajută la menținerea mobilității, flexibilității și echilibrului, reducând riscul de căderi și încetinind declinul motor.
- Exerciții aerobice regulate: mersul pe jos, înotul sau ciclismul susțin sănătatea cardiovasculară și stimulează neuroplasticitatea cerebrală, cu beneficii dovedite asupra evoluției afecțiunii.
- Tai Chi și yoga: s-au dovedit eficiente în îmbunătățirea coordonării mișcărilor, a echilibrului și a forței musculare, contribuind la prevenirea accidentelor.
- Masaj terapeutic: reduce tensiunea musculară, rigiditatea și durerile asociate bolii, oferind relaxare și confort.
- Terapie ocupațională: facilitează adaptarea activităților zilnice la limitările impuse de boală, menținând independența pacientului cât mai mult timp posibil.
- Logopedie: poate ameliora dificultățile de vorbire și înghițire (disfagia) care apar în stadiile avansate.
- Modificări alimentare: creșterea consumului de fibre și lichide combate constipația cronică, iar mesele mici și frecvente ajută la gestionarea hipotensiunii ortostatice; o alimentație echilibrată, bogată în antioxidanți din fructe și legume proaspete, susține protecția celulelor nervoase împotriva stresului oxidativ.
- Managementul stilului de viață în boala Parkinson: renunțarea la fumat, consumul moderat de alcool, somnul de calitate și managementul stresului contribuie la reducerea factorilor care pot accelera progresia afecțiunii.
Integrarea acestor practici de tratament naturist Parkinson în rutina zilnică, alături de tratamentul medicamentos, creează un cadru optim pentru încetinirea progresiei bolii și menținerea autonomiei personale pe perioade cât mai îndelungate.
Stoparea bolii Parkinson - strategii de încetinire a progresiei
În stadiul actual al cunoștințelor medicale, stoparea bolii Parkinson completă nu este posibilă. Cu toate acestea, există strategii terapeutice dovedite care pot încetini semnificativ progresia și pot ameliora simptomele pe termen lung.
- Administrarea precoce a inhibitorilor MAO-B — selegilina și rasagilina pot întârzia apariția manifestărilor motorii severe și pot proteja neuronii dopaminergici rămași funcționali, reprezentând o opțiune importantă în fazele incipiente ale bolii.
- Activitate fizică regulată — studiile demonstrează că pacienții care practică mișcare constantă prezintă o evoluție mai lentă comparativ cu cei sedentari, exercițiile aerobice stimulând neuroplasticitatea și menținând funcționalitatea sistemului nervos.
- Alimentație bogată în antioxidanți — contribuie la reducerea stresului oxidativ care accelerează degenerarea neuronală.
- Evitarea expunerii la pesticide sau toxine industriale — reduce factorii de mediu care pot grăbi progresia bolii.
- Managementul stresului — contribuie la reducerea factorilor care accelerează degenerarea neuronală.
- Stimularea cerebrală profundă (DBS) — cercetările actuale explorează potențialul acestei terapii neuroprotectoare inovatoare, care poate ameliora semnificativ simptomele motorii în stadiile avansate.
- Colaborarea strânsă cu medicul neurolog — ajustarea periodică a tratamentului rămâne esențială în optimizarea evoluției individuale a afecțiunii.
Deși încetinirea progresiei este posibilă prin aceste strategii, o întrebare frecventă rămâne legată de impactul bolii Parkinson asupra longevității și calității vieții pe termen lung.
Cât poți trăi cu Parkinson - prognostic și speranță de viață

Una dintre întrebările frecvente ale pacienților diagnosticați cu această afecțiune neurologică privește speranța de viață. Vestea încurajatoare este că boala Parkinson nu reduce semnificativ durata de viață — majoritatea persoanelor diagnosticate au o speranță de viață similară sau aproape identică cu cea a populației generale. Progresele medicale recente și tratamentele disponibile permit gestionarea eficientă a simptomelor și reducerea riscului de complicații potențial grave.
- Vârsta la diagnostic: influențează prognosticul, iar severitatea simptomelor și viteza de progresie variază considerabil de la un pacient la altul — unii rămânând în stadiile incipiente timp de decenii.
- Răspunsul la tratament: răspunsul favorabil la tratamentul medicamentos și respectarea recomandărilor terapeutice încetinesc semnificativ avansarea bolii.
- Cauze de deces asociate: Parkinson nu este o afecțiune fatală în sine; principalele cauze de deces asociate sunt complicațiile — pneumonia de aspirație, infecțiile severe sau consecințele căderilor.
- Stilul de viață: activitatea fizică regulată, monitorizarea medicală periodică și suportul constant al echipei de specialiști contribuie decisiv la menținerea calității vieții pe termen lung.
Răspunsul la întrebarea cat poti trai cu Parkinson este încurajator: cu tratament adecvat și stil de viață sănătos, majoritatea pacienților pot avea o longevitate aproape normală. Cu toate acestea, pe măsură ce boala progresează, pot apărea complicații care afectează nu doar funcțiile motorii, ci și capacitățile cognitive ale pacienților.
Parkinson demență - complicații cognitive și neuropsihiatrice
Deteriorarea cognitivă reprezintă una dintre cele mai severe complicații ale stadiilor avansate ale bolii Parkinson, afectând aproximativ 50-80% dintre pacienți pe parcursul evoluției afecțiunii. Aceasta apare treptat, manifestându-se inițial prin dificultăți de concentrare, încetinirea procesării informațiilor și probleme de memorie pe termen scurt. Pe măsură ce boala progresează, deficitele cognitive se agravează, putând evolua către demență severă cu impact dramatic asupra autonomiei personale și a capacității de a lua decizii independente.
- Halucinații vizuale și delir: simptome neuropsihiatrice frecvente în stadiile avansate, care complică semnificativ managementul terapeutic.
- Confuzie marcată și tulburări severe de comportament: pot apărea episoade de agitație nocturnă, anxietate intensă sau depresie profundă, crescând povara îngrijirii pentru aparținători.
- Stadiile de apariție: aceste manifestări apar frecvent în stadiile IV și V ale bolii, când tratamentul medicamentos devine mai puțin eficient și necesită ajustări constante.
- Interacțiunea cu medicamentele antiparkinsoniene: unele medicamente — în special dozele mari de levodopa sau agoniștii dopaminergici — pot agrava simptomele cognitive, impunând medicului neurolog o echilibrare atentă între beneficiile controlului motor și riscul deteriorării funcțiilor cognitive.
- Evaluare neuropsihologică periodică: intervenția timpurie rămâne un instrument esențial pentru gestionarea acestor complicații.
Resurse și suport pentru pacienții cu Parkinson
Gestionarea bolii Parkinson necesită o abordare multidisciplinară care depășește tratamentul medicamentos. Accesul la servicii medicale specializate — consultații neurologice regulate, investigații imagistice și teste de laborator — reprezintă fundamentul unei îngrijiri optime. GRAL Medical oferă pacienților acces la investigații complete, de la analize de laborator și imagistică medicală până la consultații de specialitate și terapii oncologice pentru complicațiile asociate.
Suportul psihologic și consilierea sunt esențiale atât pentru pacienți, cât și pentru aparținători, ajutând la gestionarea anxietății, depresiei și a stresului generat de evoluția afecțiunii. Grupurile de suport și asociațiile de pacienți facilitează schimbul de experiențe și oferă informații valoroase despre strategii de adaptare la provocările zilnice. Programele de recuperare medicală — kinetoterapie, hidroterapie, terapie ocupațională — contribuie la menținerea mobilității și independenței personale pe perioade cât mai îndelungate.
Educația continuă a pacienților și familiilor privind evoluția bolii, opțiunile terapeutice și modificările necesare ale stilului de viață îmbunătățește aderența la tratament și calitatea vieții. Planificarea anticipată a nevoilor viitoare — adaptări ale locuinței, dispozitive de asistență, îngrijire la domiciliu — permite o tranziție mai lină prin stadiile progresive ale afecțiunii. Colaborarea strânsă cu echipa medicală și accesul la servicii integrate de sănătate asigură un management optim al bolii Parkinson pe termen lung.
Solicită o consultație specializată la Gral Medical: Dacă ai fost diagnosticat cu boala Parkinson sau ai suspiciuni legate de această afecțiune, echipa medicală de la Gral Medical îți oferă acces la diagnostic de precizie, experți neurologi cu experiență și un plan de tratament personalizat.
Programează-te pentru investigații complete, sprijin multidisciplinar și consiliere dedicată atât pentru pacienți, cât și pentru familie. Ai grijă de sănătatea ta alături de profesioniști!
Suportul psihologic și consilierea sunt esențiale atât pentru pacienți, cât și pentru aparținători, ajutând la gestionarea anxietății, depresiei și a stresului generat de evoluția afecțiunii. Grupurile de suport și asociațiile de pacienți facilitează schimbul de experiențe și oferă informații valoroase despre strategii de adaptare la provocările zilnice. Programele de recuperare medicală — kinetoterapie, hidroterapie, terapie ocupațională — contribuie la menținerea mobilității și independenței personale pe perioade cât mai îndelungate.
Educația continuă a pacienților și familiilor privind evoluția bolii, opțiunile terapeutice și modificările necesare ale stilului de viață îmbunătățește aderența la tratament și calitatea vieții. Planificarea anticipată a nevoilor viitoare — adaptări ale locuinței, dispozitive de asistență, îngrijire la domiciliu — permite o tranziție mai lină prin stadiile progresive ale afecțiunii. Colaborarea strânsă cu echipa medicală și accesul la servicii integrate de sănătate asigură un management optim al bolii Parkinson pe termen lung.
Solicită o consultație specializată la Gral Medical: Dacă ai fost diagnosticat cu boala Parkinson sau ai suspiciuni legate de această afecțiune, echipa medicală de la Gral Medical îți oferă acces la diagnostic de precizie, experți neurologi cu experiență și un plan de tratament personalizat.
Programează-te pentru investigații complete, sprijin multidisciplinar și consiliere dedicată atât pentru pacienți, cât și pentru familie. Ai grijă de sănătatea ta alături de profesioniști!


 Solicita programare
Solicita programare

