
Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Viremiile reprezintă o etapă critică în evoluția multor infecții virale, marcând momentul în care virusurile circulă activ prin fluxul sanguin. Înțelegerea acestui fenomen medical este esențială atât pentru profesioniștii din domeniul sănătății, cât și pentru pacienți, deoarece prezența virusurilor în sânge poate influența semnificativ evoluția bolii și strategia terapeutică.
Acest articol explorează în detaliu mecanismele, manifestările clinice și opțiunile de management ale acestei condiții complexe, oferind informații bazate pe cunoștințele medicale actuale despre patogeneza, diagnosticul și tratamentul infecțiilor virale sistemice.
Acest articol explorează în detaliu mecanismele, manifestările clinice și opțiunile de management ale acestei condiții complexe, oferind informații bazate pe cunoștințele medicale actuale despre patogeneza, diagnosticul și tratamentul infecțiilor virale sistemice.
Ce este viremie - definiție și mecanisme
Ce înseamnă viremie?
Termenul de viremie descrie prezența virusurilor în circulația sanguină, reprezentând o etapă fundamentală în patogeneza multor infecții virale. Acest fenomen apare atunci când particulele virale reușesc să pătrundă în fluxul sanguin și să se răspândească prin organism, având potențialul de a infecta diverse țesuturi și organe.
Mecanismele de pătrundere în circulația sanguină
- Virusurile pătrund în organism prin mucoasele respiratorii, digestive sau prin leziuni cutanate
- Se replică local în celulele țintă primare
- Odată ce ating o concentrație suficientă, pătrund în sistemul limfatic
- Ulterior ajung în circulația sanguină prin fluxul limfatic
Transportul viral în sânge poate avea loc prin două modalități principale. Prima implică virusurile libere care circulă în plasma sanguină, fiind direct expuse sistemului imunitar. A doua modalitate presupune virusurile care se ascund în interiorul celulelor sanguine, precum leucocitele sau eritrocitele, beneficiind astfel de o protecție temporară împotriva răspunsului imun. Această strategie de "camuflaj" permite virusurilor să evite neutralizarea de către anticorpi și să se răspândească mai eficient în organism.
Durata și intensitatea prezenței virale în sânge depind de mai mulți factori, inclusiv tipul virusului, starea sistemului imunitar al gazdei și momentul inițierii tratamentului antiviral. Unele virusuri produc o prezență tranzitorie în sânge, în timp ce altele pot persista pentru perioade prelungite, ducând la infecții cronice. Răspunsul imunitar al organismului joacă un rol esențial în controlul și eliminarea virusurilor din circulația sanguină, prin producerea de anticorpi specifici și activarea celulelor imune efectoare care recunosc și distrug celulele infectate.
Interacțiunea dintre virusuri și sistemul imunitar determină evoluția clinică a infecției. Când sistemul imunitar funcționează optim, acesta poate limita replicarea virală și poate elimina virusurile din circulație într-un interval relativ scurt. În schimb, la persoanele cu imunitate compromisă, virusurile pot circula necontrolat, determinând infecții severe și complicații potențial fatale. Această dinamică explică de ce aceeași infecție virală poate avea evoluții complet diferite la pacienți diferiți. În continuare, vom explora tipurile de viremie și modul în care acestea influențează evoluția bolilor virale.
Tipuri de viremie - primară și secundară
Clasificarea viremiilor în tipuri distincte ajută la înțelegerea evoluției infecțiilor virale și la anticiparea complicațiilor potențiale. Cele două categorii principale sunt viremiile primare și secundare, fiecare având caracteristici specifice și implicații clinice diferite care influențează abordarea diagnostică și terapeutică.
- Viremie primară: Prima fază de diseminare hematogenă a virusurilor, apărând imediat după replicarea inițială la locul de intrare în organism. În această etapă, virusurile pătrund pentru prima dată în circulația sanguină, de obicei în cantități relativ mici. Această fază corespunde adesea perioadei de incubație a bolii, când pacientul poate să nu prezinte încă simptome evidente sau acestea sunt minime și nespecifice.
- Viremie secundară: Apare după ce virusurile s-au replicat masiv în organele țintă și reintră în circulația sanguină în concentrații mult mai mari. Această a doua fază de diseminare hematogenă este responsabilă de manifestările clinice caracteristice ale bolii și de apariția simptomelor specifice. În timpul viremiei secundare, încărcătura virală în sânge atinge valori maxime.
Diferențele dintre cele două tipuri sunt semnificative din punct de vedere al managementului clinic. Viremie primară este dificil de detectat datorită concentrațiilor virale scăzute și absenței simptomelor, în timp ce viremie secundară este asociată cu manifestări clinice evidente și poate fi identificată prin teste de laborator standard. Înțelegerea acestei progresii în două faze este esențială pentru interpretarea corectă a rezultatelor testelor diagnostice și pentru stabilirea momentului optim de inițiere a tratamentului antiviral. Intervenția terapeutică în faza de viremie primară, deși dificil de realizat din cauza lipsei simptomelor, ar putea preveni dezvoltarea viremiei secundare și a manifestărilor clinice severe. În continuare, vom explora cauzele comune ale viremiei, concentrându-ne pe infecțiile virale frecvente.
Cauzele viremiei - infecții virale comune
Numeroase virusuri pot determina apariția viremiei, fiecare având mecanisme specifice de transmitere și factori favorizanți particulari. Cunoașterea acestor agenți patogeni și a modalităților lor de răspândire este fundamentală pentru prevenirea și controlul infecțiilor virale, precum și pentru implementarea măsurilor de sănătate publică adecvate.
Principalele virusuri care produc viremie
Principalele virusuri care produc viremie
- Virusul varicelo-zosterian: Responsabil de varicelă și zona zoster
- Virusul rujeolic: Cauzează rujeola
- Virusul urlian: Asociat cu oreionul
- HIV: Infectează preferențial limfocitele T CD4+
- Virusurile hepatitelor B și C: Au afinitate pentru hepatocite
- Virusul Epstein-Barr: Determină mononucleoza infecțioasă
De exemplu, infecția cu virusul hepatitei B are afinitate pentru hepatocite, în timp ce HIV infectează preferențial limfocitele T CD4+, celule esențiale pentru funcționarea sistemului imunitar.

Căile de transmitere ale infecțiilor virale
- Calea respiratorie prin picăturile eliminate în timpul tusei, strănutului sau vorbirii
- Contactul direct cu persoanele infectate sau cu secreții contaminate
- Transmiterea prin sânge sau fluide corporale
- Contactul sexual
- Transmiterea de la mamă la făt în timpul sarcinii sau nașterii
Pentru a înțelege mai bine modurile de transmitere ale hepatitelor virale și cum să le previi, poți consulta informații suplimentare. Înțelegerea căilor de transmitere este esențială pentru implementarea măsurilor preventive eficiente și pentru întreruperea lanțurilor de transmitere în comunitate.
Factorii care favorizează dezvoltarea viremiei includ starea de imunodeficiență, fie congenitală, fie dobândită prin boli cronice sau tratamente imunosupresoare. Vârsta extremă, atât copilăria mică cât și vârsta înaintată, reprezintă perioade de vulnerabilitate crescută. Malnutriția, stresul cronic, lipsa somnului și alte condiții care afectează funcționarea optimă a sistemului imunitar pot facilita replicarea virală și diseminarea hematogenă. De asemenea, expunerea la concentrații mari de virus sau contactul repetat cu surse de infecție crește riscul de a dezvolta o infecție virală cu viremie semnificativă. Condițiile de viață aglomerate, igiena precară și lipsa accesului la servicii medicale adecvate contribuie, de asemenea, la răspândirea infecțiilor virale în comunitate. Vom detalia în continuare modul în care viremia se manifestă în varicelă și Zona Zoster.
Viremie în varicela și zona zoster
Infecția cu virusul varicelo-zosterian ilustrează perfect conceptul de viremie în contextul bolilor eruptive. După pătrunderea în organism prin căile respiratorii superioare, virusul se replică inițial în mucoasa nazofaringiană și în țesutul limfoid regional. Urmează o primă fază de diseminare hematogenă, în care virusul ajunge în sistemul reticuloendotelial, unde se multiplică intens. Această etapă corespunde perioadei de incubație, care durează în medie 14-16 zile, interval în care pacientul nu prezintă simptome, dar virusul se pregătește pentru invazia masivă a organismului.
Evoluția viremiei în varicelă
Evoluția viremiei în varicelă
- Pătrunderea virusului prin căile respiratorii superioare
- Replicarea inițială în mucoasa nazofaringiană
- Prima fază de diseminare hematogenă către sistemul reticuloendotelial
- Viremie secundară cu infectarea celulelor epidermice
- Apariția erupției cutanate caracteristice sub formă de vezicule
Viremie secundară apare ulterior și este responsabilă de manifestările clinice caracteristice ale varicelei. În această fază, virusul circulă în concentrații mari în sânge și infectează celulele epidermice, determinând apariția erupției cutanate tipice sub formă de vezicule. Pacientul devine contagios cu aproximativ 1-2 zile înainte de apariția primelor leziuni cutanate și rămâne astfel până când toate veziculele se transformă în cruste, proces care durează aproximativ 7-10 zile. Această perioadă de contagiozitate prelungită explică răspândirea rapidă a varicelei în colectivitățile de copii.
După vindecarea varicelei, virusul nu este eliminat complet din organism, ci rămâne latent în ganglionii nervilor senzitivi. În anumite condiții, precum scăderea imunității, stres sau îmbătrânire, virusul se poate reactiva, determinând apariția zonei zoster. Această reactivare implică o nouă fază de replicare virală și posibil o viremie localizată, manifestată prin erupție veziculoasă dureroasă de-a lungul traiectului unui nerv senzitiv. Zona zoster apare de obicei la adulți și vârstnici, reflectând scăderea imunității specifice împotriva virusului varicelo-zosterian odată cu înaintarea în vârstă. Vom continua cu manifestările viremiei în rujeolă, oreion și alte infecții pediatrice.
Viremie în rujeolă, oreion și alte infecții pediatrice
Bolile eruptive ale copilăriei, precum rujeola și oreionul, prezintă mecanisme similare de diseminare hematogenă. În cazul rujeolei, virusul pătrunde prin căile respiratorii și se replică inițial în țesutul limfoid al tractului respirator. Prima fază de prezență virală în sânge permite diseminarea către sistemul reticuloendotelial, unde are loc o replicare masivă. Viremie secundară care urmează este responsabilă de manifestările clinice caracteristice: febră ridicată, conjunctivită, rinoree, tuse și erupția maculo-papuloasă care începe de la nivelul feței și se extinde progresiv pe tot corpul. Rujeola este extrem de contagioasă, un singur caz putând infecta până la 90% din contactele neimunizate.
Manifestările viremiei în bolile eruptive pediatrice
- Rujeola: Febră ridicată, conjunctivită, rinoree, tuse și erupție maculo-papuloasă progresivă
- Oreionul: Tumefacția parotidelor, posibile complicații la pancreas, testicule sau ovare
- Rubeola: Erupție fină, ganglioni măriți, risc de malformații congenitale în sarcină
- Parvoviroză: Eritemul infecțios cu erupție caracteristică "obraz pălmuit"
Oreionul, cauzat de virusul urlian, urmează un pattern similar de evoluție. După intrarea prin căile respiratorii, virusul se răspândește prin sânge către glandele salivare, în special parotidele, determinând tumefacția caracteristică a acestora. Viremie permite și infectarea altor organe, cum ar fi pancreasul, testiculele la băieți sau ovarele la fete, și sistemul nervos central, explicând astfel complicațiile potențiale ale bolii. Orchita oreliană, care apare la aproximativ 20-30% din băieții postpubertari infectați, poate duce la infertilitate în cazurile severe.
Alte infecții pediatrice care implică prezența virusurilor în circulația sanguină includ rubeola, parvoviroză (eritemul infecțios) și mononucleoza infecțioasă. Fiecare dintre aceste boli prezintă particularități în ceea ce privește durata și intensitatea diseminării hematogene, dar toate împărtășesc principiul comun al răspândirii virale prin intermediul sângelui către organele țintă. Rubeola, deși de obicei benignă la copii, poate cauza malformații congenitale severe dacă este contractată de femei în primul trimestru de sarcină, subliniind importanța vaccinării și a imunității de turmă. În continuare, vom discuta despre simptomele viremiei și modul în care se manifestă clinic.
Simptomele viremiei - manifestări clinice
Manifestările clinice ale prezenței virusurilor în circulația sanguină variază considerabil în funcție de tipul agentului patogen, de încărcătura virală și de răspunsul imunitar individual. În multe situații, această condiție poate fi asimptomatică, în special în fazele inițiale sau când sistemul imunitar controlează eficient replicarea virală. Totuși, când simptomele apar, ele reflectă atât efectul direct al virusurilor asupra țesuturilor, cât și răspunsul inflamator al organismului, care, deși protector, poate contribui la disconfortul pacientului.
Simptomele caracteristice ale viremiei
Simptomele caracteristice ale viremiei
- Febra: Unul dintre cele mai frecvente și precoce semne, variind de la subfebrilă la febră ridicată
- Manifestări sistemice: Oboseală profundă, astenie marcată, cefalee, dureri musculare și articulare
- Simptome digestive: Pierderea apetitului, greață, posibilă scădere ponderală
- Manifestări cutanate: Erupții specifice în funcție de virus, pete petehiale sau purpurice
- Limfadenopatie: Ganglioni limfatici măriți și sensibili, în special cervicali, axilari și inghinali
Febra reprezintă unul dintre cele mai frecvente și precoce semne ale diseminării virale hematogene. Aceasta apare ca răspuns la prezența virusurilor și la eliberarea de citokine proinflamatorii de către sistemul imunitar. Temperatura corporală poate varia de la subfebrilă la febră ridicată, în funcție de severitatea infecției. Febra este adesea însoțită de frisoane, transpirații și senzație generală de rău. Acest răspuns febril, deși neplăcut pentru pacient, are un rol protector, deoarece temperaturile crescute inhibă replicarea multor virusuri și stimulează funcția celulelor imune.
Manifestările sistemice includ oboseală profundă și astenie marcată, care pot persista chiar și după rezolvarea altor simptome. Pacienții raportează frecvent cefalee, dureri musculare difuze și dureri articulare, simptome care reflectă răspunsul inflamator sistemic. Pierderea apetitului și greața sunt comune, putând duce la scădere ponderală în infecțiile prelungite. Aceste manifestări generale sunt rezultatul eliberării de mediatori inflamatori în circulația sistemică și al efectului direct al virusurilor asupra diferitelor țesuturi.
Manifestările cutanate variază în funcție de virusul implicat. Unele infecții produc erupții caracteristice, precum veziculele în varicelă sau erupția maculo-papuloasă în rujeolă. Alte virusuri pot determina pete petehiale sau purpurice, reflectând afectarea vasculară. Limfadenopatia generalizată sau localizată este frecventă, indicând activarea sistemului imunitar și replicarea virală în țesutul limfoid. Ganglionii limfatici măriți pot fi palpabili și sensibili la atingere, în special în zonele cervicale, axilare și inghinale.
Simptomele respiratorii, precum tusea, rinoreea și durerea în gât, apar frecvent în infecțiile cu virusuri care au tropism respirator. Manifestările digestive, incluzând diaree, vărsături și dureri abdominale, pot apărea în infecțiile cu virusuri enterotrope sau ca parte a răspunsului sistemic. În cazurile severe, pot apărea semne de afectare a organelor vitale, necesitând intervenție medicală urgentă. Dispneea, durerea toracică, confuzia sau alterarea stării de conștiență sunt semne de alarmă care impun evaluare medicală imediată și posibil spitalizare. În continuare, vom explora metodele de diagnostic utilizate pentru detectarea viremiei.
Diagnosticul viremiei - metode de detectare
Identificarea prezenței virusurilor în circulația sanguină necesită utilizarea unor metode de laborator sofisticate, capabile să detecteze și să cuantifice particulele virale sau componentele lor. Diagnosticul precis este esențial pentru confirmarea infecției virale, monitorizarea evoluției bolii și evaluarea răspunsului la tratament. Progresele tehnologice din ultimele decenii au revoluționat capacitatea noastră de a detecta și caracteriza infecțiile virale cu precizie și rapiditate.

Metodele principale de diagnostic

Metodele principale de diagnostic
- Detectarea directă: Tehnici de biologie moleculară care identifică materialul genetic viral, izolare și cultivare virală
- Detectarea indirectă: Identificarea anticorpilor specifici produși de sistemul imunitar ca răspuns la infecție
- Testele serologice: Detectează anticorpii IgM (infecție acută) și IgG (infecție trecută sau imunitate)
- Izolarea virală: Cultivare în culturi celulare - standardul de aur dar laborios și costisitor
- Microscopia electronică: Vizualizare directă a particulelor virale
Metodele de diagnostic se împart în două categorii principale: detectarea directă a virusurilor sau a componentelor lor și detectarea indirectă prin identificarea răspunsului imunitar al gazdei. Detectarea directă include tehnici de biologie moleculară care identifică materialul genetic viral, precum și metode de izolare și cultivare virală. Detectarea indirectă se bazează pe identificarea anticorpilor specifici produși de sistemul imunitar ca răspuns la infecție. Alegerea metodei diagnostice depinde de tipul virusului, de stadiul infecției și de scopul testării.
Testele serologice detectează prezența anticorpilor specifici împotriva virusurilor. Anticorpii de tip IgM indică o infecție acută sau recentă, în timp ce anticorpii IgG sugerează o infecție trecută sau imunitate dobândită prin vaccinare. Testele serologice sunt utile pentru diagnosticul retrospectiv și pentru evaluarea statusului imunitar, dar nu pot confirma prezența activă a virusurilor în sânge în momentul testării. Interpretarea rezultatelor serologice necesită experiență clinică, deoarece anticorpii pot persista mult timp după vindecarea infecției.
Izolarea virală prin cultivare în culturi celulare reprezintă standardul de aur pentru confirmarea infecției virale, dar este o metodă laborioasă, costisitoare și care necesită timp îndelungat. Din aceste motive, este utilizată mai ales în scopuri de cercetare sau în situații speciale când alte metode nu sunt concludente. Microscopia electronică poate vizualiza direct particulele virale, dar necesită echipament specializat și expertiză tehnică avansată. Aceste metode tradiționale au fost în mare parte înlocuite de tehnicile moleculare moderne, care oferă rezultate mai rapide și mai sensibile. Vom explora în continuare analizele de biologie moleculară utilizate pentru diagnosticarea viremiei.
Analize de biologie moleculară pentru viremie
Tehnicile de biologie moleculară au revoluționat diagnosticul infecțiilor virale, oferind sensibilitate și specificitate superioare metodelor tradiționale. Aceste analize detectează direct materialul genetic viral, fie ADN, fie ARN, permițând identificarea rapidă și precisă a agenților patogeni chiar și în concentrații foarte mici. Această capacitate de detectare precoce este crucială pentru inițierea promptă a tratamentului și pentru prevenirea complicațiilor. Pentru a beneficia de astfel de servicii, puteți apela la Laboratorul Gral Biologie Moleculară, care oferă teste ultraperformante de genetică și virusologie moleculară.
Tehnicile moleculare principale
- PCR calitativ - confirmă prezența sau absența virusului
- PCR cantitativ (qPCR) - măsoară încărcătura virală
- Paneluri multiplex - identifică simultan multiple virusuri
- Secvențierea genomică - caracterizează tulpina specifică și detectează mutații
Reacția de polimerizare în lanț (PCR) reprezintă piatra de temelie a diagnosticului molecular. Această tehnică amplifică exponențial secvențe specifice de acid nucleic viral, permițând detectarea chiar și a unor cantități minime de virus în probele de sânge. PCR-ul calitativ confirmă prezența sau absența virusului, în timp ce PCR-ul cantitativ (qPCR sau PCR în timp real) măsoară încărcătura virală, adică numărul de copii virale per milimetru de sânge. Această informație cantitativă este crucială pentru monitorizarea evoluției infecției și a eficacității tratamentului antiviral, în special în infecțiile cronice precum HIV sau hepatitele virale. Pentru mai multe detalii despre aceste analize de genetică și biologie moleculară, care includ testele de detecție ADN VHB și ARN VHC cantitativ, puteți consulta pagina dedicată.
Testele moleculare moderne pot identifica simultan multiple virusuri într-o singură probă, utilizând paneluri multiplex. Această abordare este deosebit de utilă în situațiile în care diagnosticul diferențial include mai mulți agenți patogeni potențiali. Secvențierea genomică permite nu doar identificarea virusului, ci și caracterizarea tulpinii specifice, detectarea mutațiilor de rezistență la medicamente antivirale și urmărirea epidemiologică a focarelor de infecție. Aceste informații sunt esențiale pentru alegerea tratamentului optim și pentru implementarea măsurilor de control al infecțiilor la nivel de sănătate publică. În continuare, vom discuta despre evoluția viremiei în organism și fazele acesteia.
Evoluția viremiei în organism - faze și durata
Dinamica prezenței virusurilor în circulația sanguină urmează un pattern temporal caracteristic, cu faze distincte care reflectă interacțiunea complexă dintre replicarea virală și răspunsul imunitar al gazdei. Înțelegerea acestei evoluții este esențială pentru interpretarea corectă a testelor diagnostice și pentru stabilirea momentului optim de intervenție terapeutică. Fiecare fază are caracteristici specifice care influențează atât manifestările clinice, cât și strategia de management.
Fazele evoluției viremiei
Fazele evoluției viremiei
- Perioada de incubație: Intervalul dintre momentul infecției și apariția primelor simptome, cu viremie primară în concentrații scăzute
- Faza acută: Corespunde viremiei secundare cu concentrația virală maximă și manifestări clinice evidente
- Faza de convalescență: Scăderea progresivă a concentrației virale pe măsură ce sistemul imunitar câștigă controlul
Perioada de incubație reprezintă intervalul dintre momentul infecției și apariția primelor simptome clinice. În această fază, virusurile se replică la locul de intrare și în organele țintă primare, iar viremie primară poate fi prezentă dar de obicei în concentrații scăzute, dificil de detectat. Durata perioadei de incubație variază semnificativ între diferite virusuri, de la câteva zile până la săptămâni. De exemplu, în varicelă această perioadă durează în medie 14-16 zile, în timp ce în gripă este mult mai scurtă, de doar 1-4 zile. Această variabilitate reflectă diferențele în viteza de replicare virală și în mecanismele de răspândire specifice fiecărui virus.
Faza acută a bolii corespunde viremiei secundare, când concentrația virală în sânge atinge valori maxime. Această perioadă este caracterizată de manifestări clinice evidente și de contagiozitate maximă. Durata fazei acute variază de la câteva zile la câteva săptămâni, în funcție de tipul virusului și de eficiența răspunsului imunitar. În această etapă, testele de detectare virală sunt cel mai probabil să fie pozitive, iar încărcătura virală măsurată prin PCR cantitativ atinge valorile cele mai ridicate. Pacienții prezintă simptomele cele mai severe în această fază și necesită monitorizare atentă pentru detectarea precoce a eventualelor complicații.
Faza de convalescență marchează scăderea progresivă a concentrației virale în sânge, pe măsură ce sistemul imunitar câștigă controlul asupra infecției. Anticorpii specifici neutralizează virusurile libere, iar celulele imune efectoare elimină celulele infectate. În această perioadă, simptomele se ameliorează treptat, dar pacientul poate rămâne contagios pentru o perioadă variabilă. Unele virusuri sunt eliminate complet din organism, în timp ce altele pot persista în stare latentă sau pot determina infecții cronice cu viremie persistentă la niveluri scăzute. Durata fazei de convalescență poate varia de la câteva zile la câteva luni, în funcție de severitatea infecției inițiale și de starea generală a pacientului. Vom discuta în continuare despre complicațiile care pot apărea în urma viremiei.
Complicațiile viremiei - riscuri și consecințe
Prezența prelungită sau intensă a virusurilor în circulația sanguină poate determina complicații severe, afectând multiple organe și sisteme. Riscul de complicații depinde de virulența virusului, de încărcătura virală, de starea sistemului imunitar și de promptitudinea inițierii tratamentului. Recunoașterea precoce a semnelor de complicații și intervenția medicală rapidă pot preveni consecințe grave și pot salva vieți.
Principalele complicații ale viremiei
Principalele complicații ale viremiei
- Afectarea sistemului nervos central: Encefalită virală, meningită virală cu manifestări neurologice severe
- Complicații cardiace: Miocardită, pericardită cu risc de insuficiență cardiacă
- Afectarea hepatică: Hepatită virală cu icter și creșterea enzimelor hepatice
- Complicații respiratorii: Pneumonie virală cu risc de insuficiență respiratorie
- Riscuri în sarcină: Malformații congenitale, întârziere de creștere, deces fetal
Afectarea sistemului nervos central reprezintă una dintre cele mai grave complicații. Encefalita virală apare când virusurile traversează bariera hemato-encefalică și infectează țesutul cerebral, determinând inflamație și disfuncție neurologică. Manifestările pot include cefalee severă, confuzie, convulsii, alterarea stării de conștiență și deficite neurologice focale. Meningita virală, deși de obicei mai puțin severă decât encefalita, poate produce cefalee intensă, rigiditate de ceafă și fotofobă. Aceste complicații neurologice necesită intervenție medicală urgentă și pot lăsa sechele permanente, inclusiv deficite cognitive, tulburări de mișcare sau epilepsie.
Complicațiile cardiace includ miocardita și pericardita, condiții în care virusurile infectează țesutul cardiac sau membrana care învelește inima. Aceste afecțiuni pot determina dureri toracice, dispnee, aritmii și în cazurile severe, insuficiență cardiacă. Hepatita virală poate apărea când virusurile afectează ficatul, manifestându-se prin icter, dureri abdominale și creșterea enzimelor hepatice. Pneumonia virală reprezintă o complicație respiratorie severă, cu risc crescut la persoanele cu boli pulmonare preexistente sau sistem imunitar compromis. Insuficiența respiratorie acută poate necesita ventilație mecanică și îngrijire în secția de terapie intensivă.
La pacienții imunocompromiși, diseminarea virală poate fi mult mai extinsă și mai severă, afectând simultan multiple organe. Infecțiile oportuniste pot complica tabloul clinic, iar răspunsul la tratament poate fi suboptimal. Femeile gravide prezintă riscuri particulare, deoarece unele virusuri pot traversa placenta și pot afecta fătul, determinând malformații congenitale, întârziere de creștere intrauterină sau chiar deces fetal. Sindromul rubeolic congenital, care apare când femeia contractează rubeola în primul trimestru de sarcină, poate cauza surditate, cataractă, malformații cardiace și retard mental la nou-născut, subliniind importanța vaccinării înainte de concepție. În continuare, vom discuta despre tratamentul viremiei și abordările terapeutice disponibile.
Tratamentul viremiei - abordări terapeutice
Managementul terapeutic al prezenței virusurilor în circulația sanguină vizează reducerea replicării virale, ameliorarea simptomelor și prevenirea complicațiilor. Strategia terapeutică trebuie individualizată în funcție de tipul virusului, severitatea infecției, starea generală a pacientului și prezența eventualelor comorbidități. Abordarea modernă combină terapia antivirală specifică, când este disponibilă, cu măsuri de susținere și monitorizare atentă a evoluției clinice.
Strategiile terapeutice principale
Strategiile terapeutice principale
- Terapia antivirală specifică: Aciclovir pentru virusurile herpetice, TARV pentru HIV, medicamente pentru hepatite
- Tratamentul simptomatic: Antipiretice, hidratare, odihna, alimentație echilibrată
- Terapia de susținere: Fluide intravenoase, oxigenoterapie, suport nutrițional
- Monitorizarea răspunsului: Evaluare clinică regulată și teste de laborator
Terapia antivirală specifică reprezintă piatra de temelie a tratamentului pentru infecțiile virale care beneficiază de astfel de medicamente. Aciclovirul și derivații săi sunt eficienți împotriva virusurilor herpetice, inclusiv virusul varicelo-zosterian, reducând durata și severitatea bolii când sunt administrate precoce. Pentru infecția cu HIV, terapia antiretrovirală combinată (TARV) suprimă replicarea virală și menține încărcătura virală la niveluri nedetectabile, prevenind progresia către SIDA. Medicamentele antivirale pentru hepatitele B și C au revoluționat tratamentul acestor infecții, oferind șanse mari de vindecare sau control pe termen lung. Inhibitorii de neuraminidază, pot reduce durata și severitatea gripei dacă sunt administrați în primele 48 de ore de la debutul simptomelor.
Tratamentul simptomatic joacă un rol important în ameliorarea disconfortului și în susținerea organismului pe perioada bolii. Antipiretice precum paracetamolul sau ibuprofenul reduc febra și ameliorează durerile musculare și cefalea. Hidratarea adecvată este esențială pentru menținerea funcțiilor vitale și pentru facilitarea eliminării toxinelor. Odihna și somnul suficient permit sistemului imunitar să funcționeze optim și să combată infecția mai eficient. Alimentația echilibrată, bogată în vitamine și minerale, susține procesele de vindecare și regenerare tisulară.
În cazurile severe sau la pacienții cu risc crescut de complicații, poate fi necesară spitalizarea pentru monitorizare atentă și administrarea de tratamente intravenoase. Terapia de susținere poate include administrarea de fluide intravenoase, oxigenoterapie, suport nutrițional și în situații critice, ventilație mecanică sau alte măsuri de terapie intensivă. Imunoglobulinele specifice pot fi administrate în anumite situații pentru a oferi protecție pasivă imediată împotriva virusurilor. Corticosteroizii pot fi utilizați în cazuri selectate pentru a reduce inflamația excesivă, dar trebuie administrați cu precauție deoarece pot suprima răspunsul imunitar necesar eliminării virusurilor.
Monitorizarea răspunsului la tratament se realizează prin evaluarea clinică regulată și prin teste de laborator care măsoară încărcătura virală și funcția organelor afectate. Ajustarea terapiei în funcție de evoluția clinică și de rezultatele testelor este esențială pentru obținerea celor mai bune rezultate. Educația pacientului privind importanța aderenței la tratament și a măsurilor de prevenire a transmiterii infecției către alte persoane completează abordarea terapeutică comprehensivă. Urmărirea pe termen lung este necesară în infecțiile cronice pentru detectarea precoce a complicațiilor și pentru ajustarea tratamentului în funcție de evoluția bolii. În continuare, vom compara viremia la copii și adulți, evidențiind particularitățile fiecărei grupe de vârstă.
Viremie la copii versus adulți - particularități
Manifestarea și evoluția prezenței virusurilor în circulația sanguină prezintă diferențe notabile între copii și adulți, reflectând particularitățile sistemului imunitar la diferite vârste și tipurile de infecții virale predominante în fiecare grupă de vârstă. Aceste diferențe au implicații importante pentru diagnosticul, tratamentul și prognosticul infecțiilor virale.
La copii, sistemul imunitar este încă în proces de maturare și de "învățare" a răspunsurilor adecvate la diferiți agenți patogeni. Această imaturitate imunologică explică de ce anumite infecții virale, precum varicelă, rujeola și oreionul, sunt mai frecvente în copilărie. Paradoxal, unele dintre aceste infecții tind să aibă o evoluție mai blândă la copii decât la adulți, deoarece răspunsul inflamator exagerat, care contribuie la severitatea simptomelor, este mai puțin pronunțat. Copiii au o capacitate remarcabilă de recuperare și de obicei se vindecă mai rapid decât adulții de infecțiile virale comune. Sistemul imunitar al copilului este extrem de adaptabil și învață rapid să recunoască și să răspundă la noi agenți patogeni.
La adulți, sistemul imunitar este complet dezvoltat și a acumulat memorie imunologică prin expunerea la numeroși agenți patogeni de-a lungul vieții. Această experiență imunologică oferă protecție împotriva multor virusuri întâlnite în copilărie. Totuși, când adulții contractează infecții virale tipice copilăriei, acestea tind să fie mai severe, cu simptome mai pronunțate și risc crescut de complicații. De exemplu, varicelă la adulți poate determina pneumonie virală sau encefalită cu o frecvență mult mai mare decât la copii. Această severitate crescută este parțial explicată de răspunsul inflamator mai intens al sistemului imunitar matur, care, deși eficient în eliminarea virusurilor, poate cauza daune tisulare semnificative.
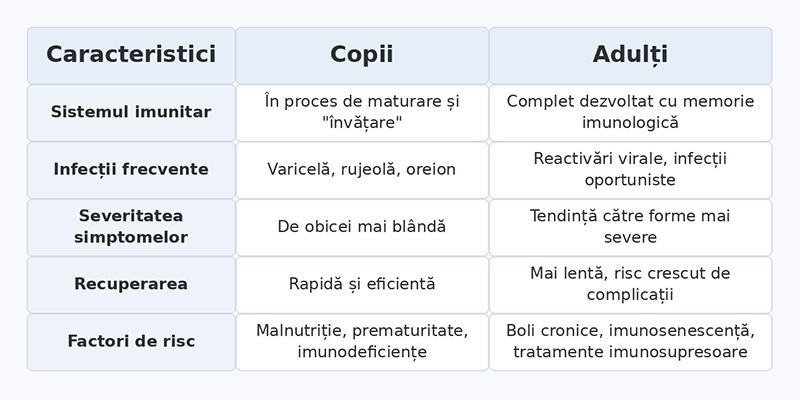
Factorii de risc pentru complicații diferă, de asemenea, între cele două grupe de vârstă. La copii, malnutriția, prematuritatea și imunodeficiențele congenitale reprezintă factori de risc importanți. La adulți, bolile cronice precum diabetul, bolile cardiovasculare, afecțiunile pulmonare și tratamentele imunosupresoare cresc vulnerabilitatea la infecții virale severe. Vârsta înaintată este asociată cu un declin fiziologic al funcției imune, fenomen cunoscut sub numele de imunosenescență, care predispune la infecții mai severe și la recuperare mai lentă. Adulții vârstnici prezintă, de asemenea, un risc crescut de reactivare a virusurilor latente, precum virusul varicelo-zosterian care determină zona zoster. În continuare, vom discuta despre prevenția viremiei prin vaccinare și alte măsuri profilactice.

La copii, sistemul imunitar este încă în proces de maturare și de "învățare" a răspunsurilor adecvate la diferiți agenți patogeni. Această imaturitate imunologică explică de ce anumite infecții virale, precum varicelă, rujeola și oreionul, sunt mai frecvente în copilărie. Paradoxal, unele dintre aceste infecții tind să aibă o evoluție mai blândă la copii decât la adulți, deoarece răspunsul inflamator exagerat, care contribuie la severitatea simptomelor, este mai puțin pronunțat. Copiii au o capacitate remarcabilă de recuperare și de obicei se vindecă mai rapid decât adulții de infecțiile virale comune. Sistemul imunitar al copilului este extrem de adaptabil și învață rapid să recunoască și să răspundă la noi agenți patogeni.
La adulți, sistemul imunitar este complet dezvoltat și a acumulat memorie imunologică prin expunerea la numeroși agenți patogeni de-a lungul vieții. Această experiență imunologică oferă protecție împotriva multor virusuri întâlnite în copilărie. Totuși, când adulții contractează infecții virale tipice copilăriei, acestea tind să fie mai severe, cu simptome mai pronunțate și risc crescut de complicații. De exemplu, varicelă la adulți poate determina pneumonie virală sau encefalită cu o frecvență mult mai mare decât la copii. Această severitate crescută este parțial explicată de răspunsul inflamator mai intens al sistemului imunitar matur, care, deși eficient în eliminarea virusurilor, poate cauza daune tisulare semnificative.

Factorii de risc pentru complicații diferă, de asemenea, între cele două grupe de vârstă. La copii, malnutriția, prematuritatea și imunodeficiențele congenitale reprezintă factori de risc importanți. La adulți, bolile cronice precum diabetul, bolile cardiovasculare, afecțiunile pulmonare și tratamentele imunosupresoare cresc vulnerabilitatea la infecții virale severe. Vârsta înaintată este asociată cu un declin fiziologic al funcției imune, fenomen cunoscut sub numele de imunosenescență, care predispune la infecții mai severe și la recuperare mai lentă. Adulții vârstnici prezintă, de asemenea, un risc crescut de reactivare a virusurilor latente, precum virusul varicelo-zosterian care determină zona zoster. În continuare, vom discuta despre prevenția viremiei prin vaccinare și alte măsuri profilactice.
Prevenția viremiei - vaccinare și măsuri profilactice
Prevenirea infecțiilor virale care determină prezența virusurilor în circulația sanguină reprezintă o prioritate de sănătate publică, având impact major asupra morbidității și mortalității la nivel global. Strategiile preventive combină imunizarea activă prin vaccinare cu măsuri de igienă și comportamente care reduc riscul de transmitere. Investiția în prevenție este mult mai eficientă din punct de vedere al costurilor și al rezultatelor de sănătate decât tratamentul infecțiilor și al complicațiilor acestora.
Strategiile de prevenire a viremiei
Strategiile de prevenire a viremiei
- Vaccinarea conform calendarului național de imunizare
- Respectarea măsurilor de igienă personală
- Izolarea persoanelor bolnave și evitarea contactului apropiat
- Menținerea unui stil de viață sănătos pentru întărirea sistemului imunitar
- Educația sanitară și informarea corectă a populației
Vaccinarea constituie cea mai eficientă metodă de prevenire a multor infecții virale. Vaccinurile stimulează sistemul imunitar să producă anticorpi protectori și memorie imunologică fără a determina boala. Pentru bolile eruptive ale copilăriei, vaccinul ROR (rujeolă-oreion-rubeolă) oferă protecție excelentă și este recomandat în schema națională de imunizare. Vaccinul împotriva varicelei este disponibil și recomandat, prevenind atât forma acută a bolii, cât și riscul de reactivare ulterioară sub formă de zona zoster. Pentru adulții peste 50 de ani, există un vaccin specific împotriva zonei zoster care reduce semnificativ riscul de reactivare a virusului varicelo-zosterian și severitatea bolii dacă aceasta apare totuși.
Vaccinarea împotriva hepatitei B este recomandată universal pentru nou-născuți și pentru grupele cu risc crescut, prevenind o infecție care poate deveni cronică și poate duce la ciroză sau cancer hepatic. Vaccinul antigripal anual este recomandat pentru persoanele cu risc crescut de complicații, inclusiv vârstnici, gravide, persoane cu boli cronice și lucrători din sistemul sanitar. Respectarea calendarului de vaccinare și completarea tuturor dozelor recomandate este esențială pentru obținerea protecției optime. Vaccinurile moderne sunt sigure și eficiente, beneficiile lor depășind cu mult riscurile minime asociate.
Măsurile de igienă personală joacă un rol crucial în prevenirea transmiterii virusurilor. Spălarea frecventă și corectă a mâinilor cu apă și săpun, în special după contactul cu persoane bolnave, după utilizarea toaletei și înainte de mese, reduce semnificativ riscul de infecție. Utilizarea dezinfectanților pe bază de alcool este o alternativă eficientă când spălarea cu apă și săpun nu este posibilă. Evitarea atingerii feței, în special a ochilor, nasului și gurii, cu mâinile nespălate previne introducerea virusurilor în organism prin mucoasele vulnerabile. Aceste gesturi simple, practicate consecvent, pot reduce substanțial transmiterea infecțiilor virale în comunitate.
Izolarea persoanelor bolnave și evitarea contactului apropiat cu acestea protejează persoanele sănătoase de infecție. Acoperirea gurii și nasului cu batista sau cu cotul îndoit în timpul tusei sau strănutului previne răspândirea picăturilor respiratorii contaminate. Ventilarea adecvată a spațiilor închise și evitarea aglomerațiilor în perioadele de vârf ale infecțiilor virale sezoniere reduc riscul de transmitere. Menținerea unui stil de viață sănătos, cu alimentație echilibrată, activitate fizică regulată și somn suficient, întărește sistemul imunitar și crește rezistența la infecții. Gestionarea stresului și evitarea fumatului sunt, de asemenea, importante pentru menținerea unei funcții imune optime. În continuare, vom răspunde la întrebările frecvente despre viremie.
Întrebări frecvente despre viremie
- Cât timp durează prezența virusurilor în sânge? Durata variază semnificativ în funcție de tipul virusului și de răspunsul imunitar individual. În infecțiile acute, virusurile pot fi detectabile în sânge de la câteva zile până la câteva săptămâni. În infecțiile cronice, precum HIV sau hepatitele virale, virusurile pot persista în circulație pe termen lung, chiar ani de zile, dacă nu sunt tratate corespunzător. Tratamentul antiviral eficient poate reduce sau elimina complet prezența virusurilor din sânge.
- Este contagioasă o persoană cu viremie? Da, în majoritatea cazurilor prezența virusurilor în sânge corespunde perioadei de contagiozitate maximă. Totuși, unele persoane pot fi contagioase chiar înainte de apariția simptomelor sau după ce acestea s-au ameliorat, în funcție de boala specifică. De aceea, măsurile de precauție trebuie menținute pe toată durata recomandată de medicul curant. Izolarea și respectarea măsurilor de igienă sunt esențiale pentru prevenirea transmiterii către alte persoane.
- Pot fi prevenite complicațiile viremiei? Multe complicații pot fi prevenite prin diagnosticare precoce, inițierea promptă a tratamentului antiviral când este disponibil și monitorizare medicală atentă. Vaccinarea împotriva virusurilor prevenibile prin vaccinare elimină practic riscul de complicații asociate acestor infecții. Persoanele cu risc crescut de complicații ar trebui să consulte medicul la primele semne de infecție virală. Tratamentul precoce și adecvat poate preveni evoluția către forme severe și poate reduce semnificativ riscul de sechele pe termen lung.
- Cum se diferențiază o infecție virală de una bacteriană? Diferențierea clinică poate fi dificilă, deoarece multe simptome sunt comune. În general, infecțiile virale tind să aibă debut mai gradual, să fie însoțite de simptome sistemice precum oboseală și dureri musculare, și să nu răspundă la antibiotice. Pentru o înțelegere mai aprofundată a diferențelor dintre infecțiile virale și bacteriene, puteți consulta un articol dedicat. Testele de laborator, inclusiv hemoleucograma și markerii inflamatori, pot oferi indicii, dar diagnosticul cert necesită teste specifice de detectare virală sau bacteriană. Medicul evaluează tabloul clinic complet și decide necesitatea testelor suplimentare.
- Este necesară spitalizarea pentru viremie? Majoritatea infecțiilor virale cu prezență a virusurilor în sânge pot fi gestionate ambulatoriu, cu tratament simptomatic și monitorizare la domiciliu. Spitalizarea devine necesară în cazurile severe, când apar complicații, la pacienții imunocompromiși sau când starea generală se deteriorează rapid. Vârsta foarte mică, vârsta înaintată și prezența bolilor cronice pot justifica, de asemenea, internarea pentru supraveghere medicală atentă. Decizia de spitalizare se ia individual, în funcție de severitatea bolii și de factorii de risc ai pacientului.
- Cât timp după vindecare rămân anticorpii în organism? Anticorpii produși ca răspuns la infecțiile virale pot persista în organism pentru perioade variabile. Unii anticorpi rămân detectabili pe toată viața, oferind imunitate de lungă durată, în timp ce alții scad treptat în timp, necesitând reîmprospătări vaccinale pentru menținerea protecției. Testele serologice pot evalua nivelul anticorpilor și pot indica dacă este necesară revaccinarea. Memoria imunologică poate persista chiar și atunci când nivelul anticorpilor scade, oferind protecție rapidă în caz de reexpunere la virus.
Pași următori pentru gestionarea și prevenirea viremiei
Înțelegerea viremiei este esențială pentru gestionarea eficientă a infecțiilor virale și pentru minimizarea impactului acestora asupra sănătății. Pentru a reduce riscul de complicații și pentru a proteja sănătatea dumneavoastră și a celor din jur, urmați acești pași:
- Consultați medicul la primele semne de infecție virală: Diagnosticul precoce și tratamentul adecvat pot preveni evoluția către forme severe.
- Respectați schema de vaccinare recomandată: Vaccinarea este cea mai eficientă metodă de prevenire a multor infecții virale.
- Adoptați măsuri de igienă riguroase: Spălați-vă frecvent pe mâini, evitați contactul cu persoanele bolnave și acoperiți-vă gura și nasul când tușiți sau strănutați.
- Mențineți un stil de viață sănătos: Alimentația echilibrată, activitatea fizică regulată și somnul suficient întăresc sistemul imunitar.
- Informați-vă corect din surse medicale de încredere: Cunoașterea mecanismelor de transmitere și a măsurilor de prevenire vă ajută să vă protejați eficient.
Prin urmarea acestor recomandări, puteți contribui la reducerea răspândirii infecțiilor virale și la menținerea unei stări de sănătate optime. Nu uitați că prevenția este întotdeauna mai bună decât tratamentul, iar o abordare proactivă vă poate proteja de complicațiile severe ale viremiei.
Recomandare pentru teste de viremie la Gral Medical
În concluzie, identificarea și monitorizarea precisă a viremiei reprezintă un pas esențial în diagnosticul, tratamentul și prevenirea complicațiilor asociate infecțiilor virale, în special al hepatitelor cronice. Detectarea și cuantificarea ADN-ului sau ARN-ului viral permit evaluarea încărcăturii virale, stabilirea prognosticului și urmărirea eficacității tratamentului antiviral. O abordare proactivă și corectă medical este cheia unei evoluții favorabile și a protejării sănătății pe termen lung.
Testează-te la Gral Medical pentru monitorizarea viremiei!
Pentru o evaluare completă și precisă a infecțiilor virale, la Gral Medical ai acces la analize performante de biologie moleculară:
Testează-te la Gral Medical pentru monitorizarea viremiei!
Pentru o evaluare completă și precisă a infecțiilor virale, la Gral Medical ai acces la analize performante de biologie moleculară:
- ADN viral hepatita B, cantitativ (viremie)
- ARN viral hepatita C, cantitativ (viremie)
- ARN viral hepatita D, cantitativ (viremie)
Programează-te acum pentru aceste analize, fie pentru diagnostic, monitorizare sau stabilirea eficacității tratamentului antiviral. Echipa noastră de specialiști te va susține cu profesionalism și discreție pe tot parcursul procesului de testare și tratament.
Programează-te online la Gral Medical
Fii responsabil în fața infecțiilor virale: monitorizează-ți sănătatea cu ajutorul testelor de viremie de la Gral Medical!
Programează-te online la Gral Medical
Fii responsabil în fața infecțiilor virale: monitorizează-ți sănătatea cu ajutorul testelor de viremie de la Gral Medical!




