Endometrioza: cauze, simptome, tratament si impact asupra sarcinii

Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Endometrioza este o afecțiune ginecologică complexă și adesea dureroasă, care afectează un număr semnificativ de femei în întreaga lume. Se estimează că aproximativ 10% dintre femeile aflate în perioada reproductivă suferă de endometrioză, dar diagnosticarea poate fi dificilă și întârziată din cauza varietății simptomelor și a suprapunerii cu alte afecțiuni. Această afecțiune nu pune viața în pericol, dar poate afecta semnificativ calitatea vieții, fertilitatea și starea generală de bine. Înțelegerea mecanismelor de apariție, a metodelor de diagnostic și a opțiunilor de tratament este esențială pentru gestionarea eficientă a endometriozei și pentru îmbunătățirea perspectivelor pentru femeile afectate.
Endometrioza este o afecțiune cronică estrogen-dependentă în care țesut similar endometrului crește în afara uterului, generând inflamație, durere și, uneori, infertilitate. Diagnosticarea corectă și un plan terapeutic personalizat (medicamentos, chirurgical și de stil de viață) pot reduce simptomele și pot îmbunătăți fertilitatea și calitatea vieții.
Endometrioza este o afecțiune cronică estrogen-dependentă în care țesut similar endometrului crește în afara uterului, generând inflamație, durere și, uneori, infertilitate. Diagnosticarea corectă și un plan terapeutic personalizat (medicamentos, chirurgical și de stil de viață) pot reduce simptomele și pot îmbunătăți fertilitatea și calitatea vieții.
Ce este endometrioza și cum se manifestă
Endometrioza reprezintă o afecțiune ginecologică cronică în care țesut similar cu mucoasa uterină (endometrul) se dezvoltă în locații anormale, în afara cavității uterine. Acest țesut ectopic poate fi găsit pe ovare, trompe uterine, ligamentele care susțin uterul, suprafața exterioară a uterului, peritoneul pelvin și, mai rar, pe intestine, vezica urinară sau alte organe abdominale. Deși mecanismul exact prin care acest țesut ajunge în aceste locații nu este complet elucidat, consecințele sunt semnificative pentru sănătatea reproductivă și calitatea vieții.
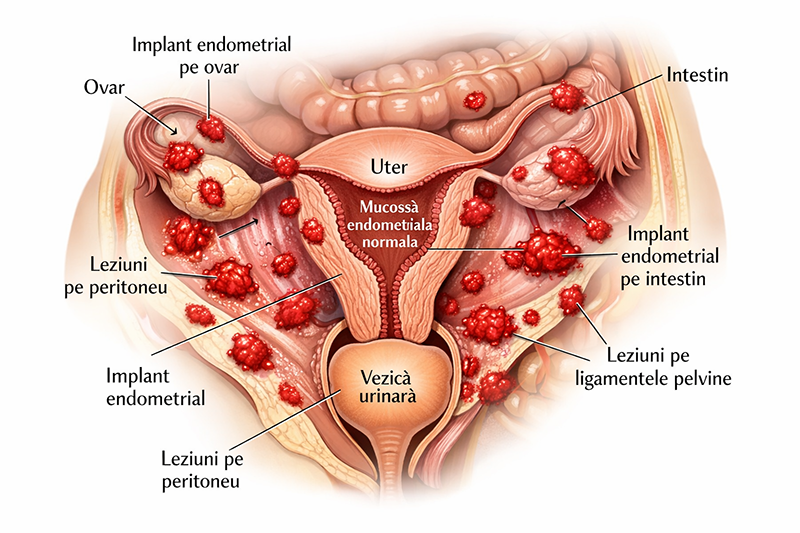
Țesutul endometrial ectopic răspunde la fluctuațiile hormonale ale ciclului menstrual în mod similar cu mucoasa uterină normală. În fiecare lună, sub influența estrogenului și progesteronului, acest țesut se îngroașă, se degradează și sângerează. Spre deosebire de menstruația normală, sângele și țesutul degradat nu au o cale de eliminare din organism. Acumularea rezultată întreține inflamația locală, generează cicatrici și aderențe între organe și stimulează rețeaua nervoasă locală, ceea ce poate cauza dureri severe, tulburări funcționale și alte complicații.
Manifestările clinice variază. Femei cu leziuni extinse pot avea simptome minime, iar altele cu focare mici pot suferi de dureri marcate. Această discrepanță între extinderea anatomică și intensitatea simptomelor explică de ce diagnosticul este adesea întârziat ani întregi de la primele semne.
Printre manifestările frecvente se află durerile pelvine ciclice sau constante, disconfortul în timpul actului sexual, balonarea, tranzitul intestinal modificat și dificultățile de concepție. Intensitatea simptomelor fluctuează în timp, influențată de statusul hormonal, inflamația activă, tratamente și stilul de viață. Endometrioza este o afecțiune estrogen-dependentă și inflamatorie, ceea ce explică atât patternul ciclic al durerii, cât și impactul sistemic (oboseală, stare generală alterată). În continuare, vom explora factorii de risc și mecanismele de apariție ale acestei afecțiuni complexe.

Țesutul endometrial ectopic răspunde la fluctuațiile hormonale ale ciclului menstrual în mod similar cu mucoasa uterină normală. În fiecare lună, sub influența estrogenului și progesteronului, acest țesut se îngroașă, se degradează și sângerează. Spre deosebire de menstruația normală, sângele și țesutul degradat nu au o cale de eliminare din organism. Acumularea rezultată întreține inflamația locală, generează cicatrici și aderențe între organe și stimulează rețeaua nervoasă locală, ceea ce poate cauza dureri severe, tulburări funcționale și alte complicații.
Manifestările clinice variază. Femei cu leziuni extinse pot avea simptome minime, iar altele cu focare mici pot suferi de dureri marcate. Această discrepanță între extinderea anatomică și intensitatea simptomelor explică de ce diagnosticul este adesea întârziat ani întregi de la primele semne.
Printre manifestările frecvente se află durerile pelvine ciclice sau constante, disconfortul în timpul actului sexual, balonarea, tranzitul intestinal modificat și dificultățile de concepție. Intensitatea simptomelor fluctuează în timp, influențată de statusul hormonal, inflamația activă, tratamente și stilul de viață. Endometrioza este o afecțiune estrogen-dependentă și inflamatorie, ceea ce explică atât patternul ciclic al durerii, cât și impactul sistemic (oboseală, stare generală alterată). În continuare, vom explora factorii de risc și mecanismele de apariție ale acestei afecțiuni complexe.
- Localizări frecvente: Ovare, trompe uterine, ligamentele care susțin uterul, peritoneul pelvin, mai rar intestine sau vezica urinară.
- Mecanism hormonal: Țesutul ectopic se îngroașă, se degradează și sângerează ciclic, întreținând inflamația și aderențele.
- Variabilitate simptomatică: Extinderea anatomică nu se corelează întotdeauna cu intensitatea durerii.
- Impact sistemic: Durere pelvină, dispareunie, simptome digestive/urinare, oboseală și afectarea fertilității.
Endometrioza cauze - factori de risc și mecanisme de apariție
Deși cercetările medicale au avansat semnificativ în ultimele decenii, cauzele exacte ale endometriozei rămân incomplet înțelese. Comunitatea științifică a propus mai multe teorii pentru a explica apariția acestei afecțiuni, fiecare având argumente solide, dar niciuna nefiind suficientă pentru a explica toate cazurile.
Teoria menstruației retrograde, propusă de Dr. John Sampson în anii 1920, sugerează că în timpul menstruației, o parte din sângele menstrual conținând celule endometriale refluează prin trompele uterine în cavitatea pelviană, în loc să fie eliminat complet prin vagin. Aceste celule se pot atașa de suprafețele organelor pelvine și pot continua să crească. Deși această teorie explică multe cazuri, ea nu justifică de ce nu toate femeile care experimentează menstruație retrogradă (un fenomen relativ comun) dezvoltă endometrioză.
O altă teorie importantă este cea a metaplaziei celomice, care presupune că anumite celule din cavitatea pelviană pot suferi transformări și pot deveni celule endometriale sub influența unor factori hormonali sau imunitari. Această teorie ar putea explica cazurile rare de endometrioză la femei care nu au avut niciodată menstruație sau chiar la bărbați care au primit tratament cu estrogen.
Factorii genetici joacă un rol semnificativ în predispoziția către această afecțiune. Studiile arată că femeile care au rude de gradul întâi diagnosticate cu endometrioză prezintă un risc de aproximativ șapte ori mai mare de a dezvolta boala. Cercetările genetice au identificat mai multe gene candidate care ar putea fi implicate în susceptibilitatea la endometrioză, deși niciuna nu a fost confirmată definitiv ca fiind cauza principală. Clusterizarea familială și asocierile cu anumite trăsături imune susțin această componentă ereditară.
Sistemul imunitar are o contribuție esențială în dezvoltarea și progresia endometriozei. În mod normal, imunitatea ar trebui să recunoască și să elimine celulele endometriale ajunse în cavitatea pelviană. La femeile cu endometrioză se observă disfuncții ale răspunsului imunitar, inclusiv modificări ale activității celulelor natural killer, macrofagelor și citokinelor proinflamatorii. Aceste alterări permit celulelor endometriale ectopice să supraviețuiască, să prolifereze și să stimuleze angiogeneza, întreținând astfel boala.
Printre factorii de risc identificați se numără vârsta primei menstruații (menarha precoce), ciclurile menstruale scurte (mai puțin de 27 de zile), durata lungă a menstruației (mai mult de 7 zile), fluxul menstrual abundent și nuliparitatea (absența sarcinilor). De asemenea, expunerea la substanțe chimice cu efect de disruptori endocrini, cum ar fi dioxinele și bifenilii policlorurați, a fost asociată cu un risc crescut, deși mecanismele exacte necesită clarificări suplimentare. Alte ipoteze includ răspândirea limfatică sau hematogenă a celulelor endometriale și transplantarea iatrogenă (de exemplu, endometrioză în cicatrici după operații). Odată ce am înțeles factorii de risc, este important să recunoaștem simptomele și semnele acestei afecțiuni.
Teoria menstruației retrograde, propusă de Dr. John Sampson în anii 1920, sugerează că în timpul menstruației, o parte din sângele menstrual conținând celule endometriale refluează prin trompele uterine în cavitatea pelviană, în loc să fie eliminat complet prin vagin. Aceste celule se pot atașa de suprafețele organelor pelvine și pot continua să crească. Deși această teorie explică multe cazuri, ea nu justifică de ce nu toate femeile care experimentează menstruație retrogradă (un fenomen relativ comun) dezvoltă endometrioză.
O altă teorie importantă este cea a metaplaziei celomice, care presupune că anumite celule din cavitatea pelviană pot suferi transformări și pot deveni celule endometriale sub influența unor factori hormonali sau imunitari. Această teorie ar putea explica cazurile rare de endometrioză la femei care nu au avut niciodată menstruație sau chiar la bărbați care au primit tratament cu estrogen.
Factorii genetici joacă un rol semnificativ în predispoziția către această afecțiune. Studiile arată că femeile care au rude de gradul întâi diagnosticate cu endometrioză prezintă un risc de aproximativ șapte ori mai mare de a dezvolta boala. Cercetările genetice au identificat mai multe gene candidate care ar putea fi implicate în susceptibilitatea la endometrioză, deși niciuna nu a fost confirmată definitiv ca fiind cauza principală. Clusterizarea familială și asocierile cu anumite trăsături imune susțin această componentă ereditară.
Sistemul imunitar are o contribuție esențială în dezvoltarea și progresia endometriozei. În mod normal, imunitatea ar trebui să recunoască și să elimine celulele endometriale ajunse în cavitatea pelviană. La femeile cu endometrioză se observă disfuncții ale răspunsului imunitar, inclusiv modificări ale activității celulelor natural killer, macrofagelor și citokinelor proinflamatorii. Aceste alterări permit celulelor endometriale ectopice să supraviețuiască, să prolifereze și să stimuleze angiogeneza, întreținând astfel boala.
Printre factorii de risc identificați se numără vârsta primei menstruații (menarha precoce), ciclurile menstruale scurte (mai puțin de 27 de zile), durata lungă a menstruației (mai mult de 7 zile), fluxul menstrual abundent și nuliparitatea (absența sarcinilor). De asemenea, expunerea la substanțe chimice cu efect de disruptori endocrini, cum ar fi dioxinele și bifenilii policlorurați, a fost asociată cu un risc crescut, deși mecanismele exacte necesită clarificări suplimentare. Alte ipoteze includ răspândirea limfatică sau hematogenă a celulelor endometriale și transplantarea iatrogenă (de exemplu, endometrioză în cicatrici după operații). Odată ce am înțeles factorii de risc, este important să recunoaștem simptomele și semnele acestei afecțiuni.
- Menstruație retrogradă: Refluxul sângelui menstrual în pelvis cu implantarea celulelor endometriale pe organe pelvine.
- Metaplazie celomică: Transformarea unor celule peritoneale în celule endometriale sub influențe hormonale/imunitare.
- Componentă genetică: Risc mult crescut la rude de gradul întâi și asocieri cu trăsături imune.
- Rol imun: Disfuncții ale celulelor NK, macrofagelor și citokinelor permit supraviețuirea și proliferarea leziunilor.
- Factori de risc personali și de mediu: Menarhă precoce, cicluri scurte, menstruație prelungită/abundentă, nuliparitate, disruptori endocrini.
- Rute de diseminare: Răspândire limfatică/hematogenă și transplantare iatrogenă în cicatrici postoperatorii.
Simptome și semne de recunoaștere ale endometriozei
Recunoașterea simptomelor poate fi dificilă, deoarece se suprapun frecvent cu alte afecțiuni ginecologice sau digestive, cum ar fi fibromul uterin. Durerea este simptomul cardinal, cu manifestări variate ca intensitate și localizare. Dismenoreea (durere menstruală severă) este adesea primul semn care determină solicitarea ajutorului medical. Spre deosebire de crampele obișnuite care răspund la analgezice simple, durerea din endometrioză poate fi intensă, prelungită și refractară, afectând activitățile zilnice.
Durerea pelviană cronică, prezentă în afara perioadei menstruale, afectează aproximativ o treime din femeile cu endometrioză. Poate fi constantă sau intermitentă, oscilând de la disconfort la episoade care necesită îngrijire medicală urgentă. Localizarea oferă indicii despre amplasarea leziunilor: durerea lombară poate sugera afectarea ligamentelor uterosacrate, iar durerea rectală poate indica implicarea septului rectovaginal.
Dispareunia (durere în timpul raporturilor sexuale) este frecventă și are impact asupra calității vieții și a relațiilor intime. Poate apărea la penetrare profundă sau poate persista ore după actul sexual, descrisă ca o durere pelvină profundă, distinctă de alte tipuri de disconfort.
Simptomele digestive includ balonare, alternanța constipației cu diareea, dureri la defecație (dischezie) și, mai rar, sângerare rectală în timpul menstruației. Sunt mai pronunțate când sunt implicate intestinul sau peritoneul adiacent. Multe paciente observă accentuarea simptomelor digestive în perioada menstruală, un indiciu util pentru orientarea diagnosticului.
Simptomele urinare pot cuprinde durere la urinare (dizurie), frecvență crescută și urgență micțională, mai ales când leziunile afectează vezica urinară sau ureterele. În forme avansate, poate apărea hematuria (sânge în urină) la menstruație.
Oboseala cronică este frecvent raportată și adesea subestimată. Nu se ameliorează prin odihnă și reflectă atât inflamația cronică și durerea persistentă, cât și încărcătura psihologică a bolii. Lipsa de energie afectează productivitatea, activitățile sociale și starea emoțională.
Absența simptomelor nu exclude diagnosticul. Unele femei descoperă endometrioza în investigațiile pentru infertilitate, fără dureri semnificative. Variabilitatea clinică subliniază importanța unei evaluări medicale complete atunci când există suspiciuni. Pentru a înțelege mai bine această afecțiune, este important să cunoaștem tipurile și stadiile de endometrioză.

Durerea pelviană cronică, prezentă în afara perioadei menstruale, afectează aproximativ o treime din femeile cu endometrioză. Poate fi constantă sau intermitentă, oscilând de la disconfort la episoade care necesită îngrijire medicală urgentă. Localizarea oferă indicii despre amplasarea leziunilor: durerea lombară poate sugera afectarea ligamentelor uterosacrate, iar durerea rectală poate indica implicarea septului rectovaginal.
Dispareunia (durere în timpul raporturilor sexuale) este frecventă și are impact asupra calității vieții și a relațiilor intime. Poate apărea la penetrare profundă sau poate persista ore după actul sexual, descrisă ca o durere pelvină profundă, distinctă de alte tipuri de disconfort.
Simptomele digestive includ balonare, alternanța constipației cu diareea, dureri la defecație (dischezie) și, mai rar, sângerare rectală în timpul menstruației. Sunt mai pronunțate când sunt implicate intestinul sau peritoneul adiacent. Multe paciente observă accentuarea simptomelor digestive în perioada menstruală, un indiciu util pentru orientarea diagnosticului.
Simptomele urinare pot cuprinde durere la urinare (dizurie), frecvență crescută și urgență micțională, mai ales când leziunile afectează vezica urinară sau ureterele. În forme avansate, poate apărea hematuria (sânge în urină) la menstruație.
Oboseala cronică este frecvent raportată și adesea subestimată. Nu se ameliorează prin odihnă și reflectă atât inflamația cronică și durerea persistentă, cât și încărcătura psihologică a bolii. Lipsa de energie afectează productivitatea, activitățile sociale și starea emoțională.
Absența simptomelor nu exclude diagnosticul. Unele femei descoperă endometrioza în investigațiile pentru infertilitate, fără dureri semnificative. Variabilitatea clinică subliniază importanța unei evaluări medicale complete atunci când există suspiciuni. Pentru a înțelege mai bine această afecțiune, este important să cunoaștem tipurile și stadiile de endometrioză.
- Dismenoree: Durere menstruală severă, prelungită și refractară la analgezice simple.
- Durere pelviană cronică: Constantă sau intermitentă, uneori cu necesar de îngrijire medicală urgentă.
- Dispareunie: Durere la penetrare profundă sau persistentă după actul sexual.
- Simptome digestive: Balonare, constipație/ diaree, dureri la defecație, sângerare rectală la menstruație.
- Simptome urinare: Dizurie, frecvență și urgență micțională, posibil hematurie la menstruație.
- Oboseală cronică: Lipsă de energie asociată inflamației, durerii și încărcăturii psihologice.
Tipuri și stadii de endometrioză
Clasificarea corectă ajută la planificarea tratamentului și estimarea prognosticului. Sistemul de clasificare cel mai utilizat este cel al Societății Americane pentru Medicină Reproductivă (rASRM), care împarte endometrioza în patru stadii pe baza unui punctaj ce evaluează numărul, dimensiunea și profunzimea implanturilor, precum și severitatea aderențelor.
- Stadiul I (minimal) se caracterizează prin implanturi superficiale izolate și aderențe minime sau absente.
- Stadiul II (ușor) include implanturi superficiale mai numeroase, dar fără aderențe semnificative.
- Stadiul III (moderat) cuprinde implanturi multiple, atât superficiale, cât și profunde, cu aderențe peritubale și periovariare.
- Stadiul IV (sever) asociază implanturi multiple și profunde, aderențe dense și extinse și endometrioame ovariene mari.
Din perspectiva localizării și histologiei, endometrioza cuprinde trei entități principale.
- Endometrioza peritoneală superficială constă în implanturi mici pe peritoneul pelvin, cu aspect roșu (activ), negru sau maro (vechi) ori alb (cicatricial), ușor de trecut cu vederea dacă nu sunt căutate sistematic.
- Endometrioamele ovariene, cunoscute ca „chisturi de ciocolată” datorită conținutului de sânge vechi și îngroșat, au dimensiuni de la câțiva milimetri la peste 10 centimetri și pot reduce rezerva ovariană, afectând calitatea ovocitelor. Aceste chisturi hematice ovariene sunt o manifestare comună a endometriozei.
- Endometrioza profund infiltrativă (DIE) este forma cea mai severă, cu leziuni ce pătrund la mai mult de 5 milimetri în profunzimea țesuturilor. Afectează frecvent ligamentele uterosacrate, septul rectovaginal, intestinul și vezica urinară. DIE se asociază cu simptome mai intense și poate necesita intervenții chirurgicale complexe. În completarea rASRM, pentru DIE se folosește frecvent o descriere detaliată a organelor implicate, iar unele echipe utilizează sisteme moderne de raportare pentru a ghida chirurgia de precizie. Odată ce am identificat tipurile și stadiile, este esențial să înțelegem cum se diagnostichează endometrioza.
Diagnostic și investigații medicale pentru endometrioză
Pași în diagnostic
- Diagnosticul începe cu anamneză detaliată și examen fizic. Medicul explorează istoricul menstrual, caracteristicile durerii, impactul asupra fertilității și prezența simptomelor asociate. Examenul ginecologic poate evidenția noduli dureroși la ligamentele uterosacrate, mase anexiale sau uter fixat în retroversie, toate sugestive pentru endometrioză.
- Ecografia transvaginală este prima investigație imagistică recomandată, fiind non-invazivă și accesibilă. Este deosebit de utilă pentru identificarea endometrioamelor ovariene, care apar ca formațiuni chistice cu conținut ecoic fin, omogen, cu „aspect de sticlă mată”. Ecografia poate surprinde și semne indirecte ale endometriozei profunde, precum noduli pe ligamentele uterosacrate sau semne de implicare intestinală. În centre cu expertiză, ecografia targetată a compartimentului posterior poate cartografia DIE cu acuratețe notabilă.
- Rezonanța magnetică nucleară (RMN) pelviană oferă o evaluare superioară a endometriozei profund infiltrative. Poate vizualiza cu precizie extinderea leziunilor, relația lor cu structurile adiacente și ghidează planificarea chirurgicală. RMN-ul este deosebit de valoros când sunt afectate intestinul, vezica urinară sau ureterele, facilitând o abordare chirurgicală multidisciplinară.
- Markerii serici, cum ar fi CA-125, pot fi ușor elevați în endometrioză, dar nu sunt suficient de specifici pentru diagnostic. Nivelurile de CA-125 pot fi crescute și în alte afecțiuni ginecologice, inclusiv în cancerul ovarian, fibroame uterine sau infecții pelvine, fiind mai utili în monitorizarea răspunsului la tratament decât în diagnosticul inițial.
- Laparoscopia diagnostică rămâne metoda de referință pentru confirmarea definitivă. Permite vizualizarea directă a cavității pelvine și abdominale, identificarea leziunilor în diverse stadii și prelevarea de biopsii pentru confirmare histopatologică. În timpul laparoscopiei, chirurgul poate observa aspecte caracteristice ale implanturilor endometriale – de la leziuni roșii (active) la leziuni negre sau maro (vechi) și cicatrici albe. Avantajul major este posibilitatea tratamentului simultan prin excizie sau ablație a leziunilor. În continuare, vom explora rolul laparoscopiei în tratamentul endometriozei.
Endometrioza laparoscopie - procedură și beneficii
Laparoscopia este atât instrument diagnostic esențial, cât și modalitate terapeutică eficientă pentru endometrioză. Această tehnică chirurgicală minim invazivă a schimbat standardul de îngrijire, oferind o alternativă superioară chirurgiei deschise tradiționale. Procedura se desfășoară sub anestezie generală și implică incizii mici, de obicei trei sau patru, prin care se introduc instrumentele și camera video.
În laparoscopia diagnostică, chirurgul examinează sistematic peritoneul, ovarele, trompele uterine, ligamentele uterosacrate, vezica urinară și intestinele pentru a identifica leziunile. Aspectul lor variază – implanturi roșii, vasculare, active; leziuni negre sau maro; cicatrici albe și aderențe dense. Experiența chirurgului în recunoașterea acestor aspecte este crucială pentru un diagnostic complet și un tratament corect.
În scop terapeutic, leziunile sunt îndepărtate prin două tehnici principale: excizia și ablația. Excizia implică îndepărtarea completă a leziunilor cu o margine de țesut sănătos, fiind frecvent preferată deoarece permite examinare histopatologică și poate reduce riscul de recidivă. Ablația folosește forme de energie (laser, electrochirurgie, plasmă de argon) pentru a distruge țesutul ectopic de la suprafață. Pentru endometrioza profund infiltrativă cu atingere intestinală sau vezicală, laparoscopia permite o abordare precisă, deseori în colaborare cu chirurgi colorectali sau urologi, cu tehnici de prezervare nervoasă și reconstrucție atentă a organelor.
În laparoscopia diagnostică, chirurgul examinează sistematic peritoneul, ovarele, trompele uterine, ligamentele uterosacrate, vezica urinară și intestinele pentru a identifica leziunile. Aspectul lor variază – implanturi roșii, vasculare, active; leziuni negre sau maro; cicatrici albe și aderențe dense. Experiența chirurgului în recunoașterea acestor aspecte este crucială pentru un diagnostic complet și un tratament corect.
În scop terapeutic, leziunile sunt îndepărtate prin două tehnici principale: excizia și ablația. Excizia implică îndepărtarea completă a leziunilor cu o margine de țesut sănătos, fiind frecvent preferată deoarece permite examinare histopatologică și poate reduce riscul de recidivă. Ablația folosește forme de energie (laser, electrochirurgie, plasmă de argon) pentru a distruge țesutul ectopic de la suprafață. Pentru endometrioza profund infiltrativă cu atingere intestinală sau vezicală, laparoscopia permite o abordare precisă, deseori în colaborare cu chirurgi colorectali sau urologi, cu tehnici de prezervare nervoasă și reconstrucție atentă a organelor.
- Beneficiile laparoscopiei sunt clare: incizii mici, cicatrici discrete, durere postoperatorie mai redusă, recuperare mai rapidă și spitalizare scurtă (externare în aceeași zi sau după o noapte de supraveghere).
- Riscul de complicații este mai mic față de chirurgia deschisă, iar vizualizarea mărită facilitează excizia completă a leziunilor.
- Pentru paciente tinere cu dorință de fertilitate, chirurgia conservatoare laparoscopică optimizează șansele de concepție, menținând integritatea ovariană și tubară pe cât posibil.
- Pe lângă laparoscopie, există și alte opțiuni de tratament pentru endometrioză.
Opțiuni de tratament pentru endometrioza
Tratamentul trebuie personalizat, în funcție de severitatea simptomelor, vârsta pacientei, dorința de fertilitate și localizarea leziunilor. Nu există o soluție unică valabilă pentru toate cazurile, iar strategia poate necesita ajustări odată cu evoluția bolii sau schimbarea obiectivelor reproductive.
Tratamentul medicamentos vizează controlul durerii și suprimarea stimulării hormonale a țesutului ectopic. Contraceptivele orale combinate sunt adesea prima linie, folosite în regim continuu pentru a suprima menstruația și a reduce stimularea estrogenică a leziunilor, cu ameliorarea dismenoreei și a durerii pelvine la multe paciente.
Progestativele, administrate oral, injectabil sau prin dispozitive intrauterine, creează un mediu hormonal nefavorabil pentru creșterea leziunilor și pot induce atrofia acestora. Sistemul intrauterin cu levonorgestrel asigură eliberare locală continuă, cu efecte sistemice minime și eficacitate ridicată în controlul simptomelor, inclusiv reducerea sângerărilor menstruale.
Agoniștii hormonului de eliberare a gonadotropinelor (GnRH) induc hipoestrogenism reversibil, suprimând funcția ovariană. Sunt eficienți în reducerea durerii și a volumului leziunilor, dar pot genera bufeuri, uscăciune vaginală și pierdere de densitate osoasă. Utilizarea este limitată la șase luni, cu opțiunea de terapie „add-back” (doze mici de estrogen și progestativ) pentru protecția osoasă și ameliorarea efectelor adverse.
Antagoniștii GnRH reprezintă o clasă mai nouă de medicamente ce blochează direct receptorii GnRH, cu control rapid al simptomelor și un profil de tolerabilitate ce permite utilizare pe termen mai lung împreună cu terapie add-back. În cazuri selectate, inhibitorii de aromatază pot fi folosiți în combinație cu progestative, sub supraveghere de specialitate.
Tratamentul chirurgical este indicat atunci când terapia medicamentoasă eșuează, când există mase ovariene mari, când sunt afectate funcțiile organelor (intestin, ureter, vezică) sau când pacienta dorește să conceapă și anatomia este distorsionată. Chirurgia conservatoare, de regulă laparoscopică, urmărește excizia completă a leziunilor, a endometrioamelor și eliberarea aderențelor, cu păstrarea organelor reproductive. Această abordare poate îmbunătăți atât durerea, cât și fertilitatea.
În cazuri severe, când alte tratamente au eșuat și nu există dorință de fertilitate, histerectomia cu sau fără ovariectomie bilaterală poate fi luată în considerare. Este o decizie majoră, ce necesită consiliere detaliată, deoarece endometrioza poate persista extrauterin dacă implanturile nu sunt complet excizate. Indiferent de opțiune, managementul durerii neuropatice asociate poate necesita adjuvanți (de exemplu, antinevralgice), fizioterapie și intervenții psihologice, ca parte a unei strategii integrate. Să vedem acum cum influențează endometrioza sarcina și fertilitatea.
Opțiuni terapeutice pe scurt
Tratamentul medicamentos vizează controlul durerii și suprimarea stimulării hormonale a țesutului ectopic. Contraceptivele orale combinate sunt adesea prima linie, folosite în regim continuu pentru a suprima menstruația și a reduce stimularea estrogenică a leziunilor, cu ameliorarea dismenoreei și a durerii pelvine la multe paciente.
Progestativele, administrate oral, injectabil sau prin dispozitive intrauterine, creează un mediu hormonal nefavorabil pentru creșterea leziunilor și pot induce atrofia acestora. Sistemul intrauterin cu levonorgestrel asigură eliberare locală continuă, cu efecte sistemice minime și eficacitate ridicată în controlul simptomelor, inclusiv reducerea sângerărilor menstruale.
Agoniștii hormonului de eliberare a gonadotropinelor (GnRH) induc hipoestrogenism reversibil, suprimând funcția ovariană. Sunt eficienți în reducerea durerii și a volumului leziunilor, dar pot genera bufeuri, uscăciune vaginală și pierdere de densitate osoasă. Utilizarea este limitată la șase luni, cu opțiunea de terapie „add-back” (doze mici de estrogen și progestativ) pentru protecția osoasă și ameliorarea efectelor adverse.
Antagoniștii GnRH reprezintă o clasă mai nouă de medicamente ce blochează direct receptorii GnRH, cu control rapid al simptomelor și un profil de tolerabilitate ce permite utilizare pe termen mai lung împreună cu terapie add-back. În cazuri selectate, inhibitorii de aromatază pot fi folosiți în combinație cu progestative, sub supraveghere de specialitate.
Tratamentul chirurgical este indicat atunci când terapia medicamentoasă eșuează, când există mase ovariene mari, când sunt afectate funcțiile organelor (intestin, ureter, vezică) sau când pacienta dorește să conceapă și anatomia este distorsionată. Chirurgia conservatoare, de regulă laparoscopică, urmărește excizia completă a leziunilor, a endometrioamelor și eliberarea aderențelor, cu păstrarea organelor reproductive. Această abordare poate îmbunătăți atât durerea, cât și fertilitatea.
În cazuri severe, când alte tratamente au eșuat și nu există dorință de fertilitate, histerectomia cu sau fără ovariectomie bilaterală poate fi luată în considerare. Este o decizie majoră, ce necesită consiliere detaliată, deoarece endometrioza poate persista extrauterin dacă implanturile nu sunt complet excizate. Indiferent de opțiune, managementul durerii neuropatice asociate poate necesita adjuvanți (de exemplu, antinevralgice), fizioterapie și intervenții psihologice, ca parte a unei strategii integrate. Să vedem acum cum influențează endometrioza sarcina și fertilitatea.
Opțiuni terapeutice pe scurt
- Contraceptive orale combinate: Suprimă menstruația și reduc stimularea estrogenică a leziunilor.
- Progestative: Induc atrofia leziunilor și reduc sângerările.
- Agoniști GnRH (+/− add-back): Hipoestrogenism reversibil cu reducerea durerii și volumului leziunilor.
- Antagoniști GnRH: Blocaj direct al receptorilor cu control rapid al simptomelor.
- Inhibitori de aromatază (selectați): Utilizați în combinație cu progestative, sub supraveghere.
- Chirurgie conservatoare laparoscopică: Excizie leziuni, tratament endometrioame și eliberare aderențe.
- Histerectomie (+/− ovariectomie): Opțiune în cazuri severe fără dorință de fertilitate.
- Management adjuvant al durerii: Adjuvanți pentru durere neuropatică, fizioterapie și suport psihologic.
Endometrioza sarcina - fertilitate și posibilități de concepție
Relația dintre endometrioză și fertilitate este complexă. Aproximativ 30-50% dintre femeile cu endometrioză întâmpină dificultăți de concepție, iar această afecțiune este identificată la aproximativ 25-50% dintre femeile investigate pentru infertilitate. Mecanismele implică distorsiunea anatomiei pelvine, aderențe care împiedică captarea ovocitului de către trompa uterină, inflamație cronică ce creează un mediu ostil pentru gameți și embrioni și alterarea funcției ovariene.

Endometrioamele ovariene pot reduce rezerva ovariană prin distrugerea țesutului sănătos și inflamația cronică asociată. Studiile arată niveluri mai scăzute ale hormonului antimüllerian (AMH) la femeile cu endometrioame, comparativ cu femeile de aceeași vârstă fără această afecțiune. Scăderea rezervei ovariene poate afecta atât concepția naturală, cât și răspunsul la stimularea ovariană în tratamentele de fertilitate.
Calitatea ovocitelor poate fi compromisă de stresul oxidativ crescut și de modificările micromediului folicular, cu impact asupra fertilizării și dezvoltării embrionare. În plus, receptivitatea endometrială poate fi redusă, scăzând șansele de implantare chiar și atunci când fertilizarea are loc.
La femeile care doresc să conceapă, alegerea strategiei depinde de vârstă, durata infertilității, severitatea endometriozei și alți factori asociați. În endometrioza minimă sau ușoară, concepția naturală este posibilă, iar tratamentul chirurgical laparoscopic poate crește șansele de sarcină spontană. Pentru endometrioza moderată sau severă, pentru vârsta maternă avansată ori în lipsa răspunsului la alte măsuri, tehnicile de reproducere asistată sunt recomandate.
Inseminarea intrauterină (IUI) poate fi utilă în endometrioza minimă sau ușoară, mai ales cu stimulare ovariană controlată. Fertilizarea in vitro (FIV) este adesea indicată în endometrioza moderată sau severă, sau după eșecul altor intervenții. Decizia privind chirurgia înainte de tratamentele de fertilitate este complexă: excizia leziunilor poate îmbunătăți anatomia și reduce inflamația, dar excizia endometrioamelor poate scădea suplimentar rezerva ovariană. Este esențială o evaluare individualizată cu specialistul în fertilitate. În situații cu risc de intervenții repetate, opțiuni precum crioprezervarea ovocitelor pot fi discutate. Este important să cunoaștem complicațiile și evoluția endometriozei netratate.

Endometrioamele ovariene pot reduce rezerva ovariană prin distrugerea țesutului sănătos și inflamația cronică asociată. Studiile arată niveluri mai scăzute ale hormonului antimüllerian (AMH) la femeile cu endometrioame, comparativ cu femeile de aceeași vârstă fără această afecțiune. Scăderea rezervei ovariene poate afecta atât concepția naturală, cât și răspunsul la stimularea ovariană în tratamentele de fertilitate.
Calitatea ovocitelor poate fi compromisă de stresul oxidativ crescut și de modificările micromediului folicular, cu impact asupra fertilizării și dezvoltării embrionare. În plus, receptivitatea endometrială poate fi redusă, scăzând șansele de implantare chiar și atunci când fertilizarea are loc.
La femeile care doresc să conceapă, alegerea strategiei depinde de vârstă, durata infertilității, severitatea endometriozei și alți factori asociați. În endometrioza minimă sau ușoară, concepția naturală este posibilă, iar tratamentul chirurgical laparoscopic poate crește șansele de sarcină spontană. Pentru endometrioza moderată sau severă, pentru vârsta maternă avansată ori în lipsa răspunsului la alte măsuri, tehnicile de reproducere asistată sunt recomandate.
Inseminarea intrauterină (IUI) poate fi utilă în endometrioza minimă sau ușoară, mai ales cu stimulare ovariană controlată. Fertilizarea in vitro (FIV) este adesea indicată în endometrioza moderată sau severă, sau după eșecul altor intervenții. Decizia privind chirurgia înainte de tratamentele de fertilitate este complexă: excizia leziunilor poate îmbunătăți anatomia și reduce inflamația, dar excizia endometrioamelor poate scădea suplimentar rezerva ovariană. Este esențială o evaluare individualizată cu specialistul în fertilitate. În situații cu risc de intervenții repetate, opțiuni precum crioprezervarea ovocitelor pot fi discutate. Este important să cunoaștem complicațiile și evoluția endometriozei netratate.
- Impact mecanic și inflamator: Aderențe, distorsiuni anatomice și mediu ostil pentru gamete/embrioni.
- Rezervă ovariană și calitate ovocitară: Endometrioamele pot reduce AMH și afecta răspunsul la stimulare.
- Concepție naturală: Posibilă în stadii minime/ușoare; chirurgia poate crește șansele.
- IUI: Utilă în forme minime/ușoare cu stimulare ovariană controlată.
- FIV: Recomandată în forme moderate/severe sau după eșecul altor intervenții.
- Strategii personalizate: Decizia chirurgicală vs. reproducere asistată se ia individualizat; se poate discuta crioprezervarea ovocitelor.
Complicații și evoluția endometriozei netratate
Fără tratament adecvat, endometrioza poate progresa, cu complicații ce afectează calitatea vieții și sănătatea reproductivă. Infertilitatea este una dintre cele mai greu de gestionat consecințe, cu impact emoțional și social major.
- Durerea pelviană cronică poate deveni mai severă și refractară. În timp, se poate instala sensibilizarea centrală – sistemul nervos devine hipersensibil la stimuli, astfel că durerea persistă chiar și după tratarea leziunilor. Impactul psihologic include depresie, anxietate și izolare socială.
- Aderențele sunt frecvente și problematice. Aceste bande de țesut cicatricial pot lipi organele pelvine, distorsionând anatomia și generând durere cronică, obstrucție intestinală sau dificultăți urinare. De asemenea, complică intervențiile chirurgicale ulterioare.
- Endometrioamele ovariene netratate pot crește și pot afecta funcția ovariană, crescând riscul de torsiune ovariană – o urgență chirurgicală. Deși riscul de transformare malignă este scăzut, unele studii sugerează o asociere cu anumite tipuri de cancer ovarian, în special carcinomul cu celule clare și carcinomul endometrioid.
- Când este implicat intestinul, pot apărea obstrucții parțiale sau complete, sângerări digestive și, rar, perforații. Afectarea vezicii sau a ureterelor poate duce la hidronefroză și alterarea funcției renale dacă nu este diagnosticată și tratată la timp. Endometrioza diafragmatică sau toracică, mai rară, poate genera dureri scapulare sau toracice ciclice și, ocazional, manifestări respiratorii în timpul menstruației. Pentru a îmbunătăți calitatea vieții, este important să gestionăm durerea asociată cu endometrioza.
Gestionarea durerii și îmbunătățirea calității vieții
Un management eficient al durerii cronice asociate endometriozei presupune o abordare multimodală, nu doar medicație. Înțelegerea tipului de durere (inflamatorie, nociceptivă, neuropatică) ajută la alegerea corectă a terapiilor și la stabilirea unor obiective realiste.
Medicamentele antiinflamatoare nesteroidiene (AINS) rămân importante, reducând inflamația și disconfortul. Administrarea cu câteva zile înainte de menstruație poate preveni exacerbările. Pentru durere severă refractară, analgezicele mai puternice pot fi necesare pe termen scurt; utilizarea prelungită a opioidelor se evită datorită riscurilor.
Fizioterapia pelviană oferă beneficii consistente. Relaxarea și reeducarea mușchilor planșeului pelvin – adesea tensionați din cauza durerii cronice – reduc hipertonusul și disconfortul. Tehnicile includ masaj intern/extern, exerciții de stretching, biofeedback și educație privind postura și mecanica corporală. Rezultatele includ scăderea durerii, îmbunătățirea funcției sexuale și a calității vieții.
Terapiile complementare pot completa tratamentele medicale. Acupunctura poate reduce durerea pelvină și dismenoreea în unele cazuri. Yoga, meditația și tehnicile de respirație pot scădea stresul și tensiunea musculară. Modificările dietetice orientate spre un profil antiinflamator (mai multe legume, fructe, cereale integrale, pește gras bogat în omega-3; aport redus de carne roșie și alimente procesate) pot contribui la diminuarea inflamației sistemice. La femeile cu simptome digestive predominante, adaptări alimentare țintite pot fi utile în suprapunerea cu sindromul de intestin iritabil.
Suportul psihologic este esențial. Terapia cognitiv-comportamentală ajută la dezvoltarea strategiilor de coping, reduce anxietatea și depresia asociate durerii și îmbunătățește funcționarea zilnică. Grupurile de suport oferă validare și schimb de experiențe. Un jurnal al simptomelor poate identifica triggerii individuali și poate ghida ajustările terapeutice.
Stilul de viață influențează simptomele. Activitatea fizică moderată eliberează endorfine și îmbunătățește circulația, reducând durerea. Somnul adecvat și managementul stresului sunt piloni de bază. Tehnologiile de neuromodulare la domiciliu (de exemplu, stimularea electrică transcutanată – TENS) și aplicarea căldurii locale pot aduce un plus de confort. Pentru a clarifica și mai mult această afecțiune, vom răspunde la cele mai frecvente întrebări despre endometrioză.
Intervenții cheie pentru gestionarea durerii
Medicamentele antiinflamatoare nesteroidiene (AINS) rămân importante, reducând inflamația și disconfortul. Administrarea cu câteva zile înainte de menstruație poate preveni exacerbările. Pentru durere severă refractară, analgezicele mai puternice pot fi necesare pe termen scurt; utilizarea prelungită a opioidelor se evită datorită riscurilor.
Fizioterapia pelviană oferă beneficii consistente. Relaxarea și reeducarea mușchilor planșeului pelvin – adesea tensionați din cauza durerii cronice – reduc hipertonusul și disconfortul. Tehnicile includ masaj intern/extern, exerciții de stretching, biofeedback și educație privind postura și mecanica corporală. Rezultatele includ scăderea durerii, îmbunătățirea funcției sexuale și a calității vieții.
Terapiile complementare pot completa tratamentele medicale. Acupunctura poate reduce durerea pelvină și dismenoreea în unele cazuri. Yoga, meditația și tehnicile de respirație pot scădea stresul și tensiunea musculară. Modificările dietetice orientate spre un profil antiinflamator (mai multe legume, fructe, cereale integrale, pește gras bogat în omega-3; aport redus de carne roșie și alimente procesate) pot contribui la diminuarea inflamației sistemice. La femeile cu simptome digestive predominante, adaptări alimentare țintite pot fi utile în suprapunerea cu sindromul de intestin iritabil.
Suportul psihologic este esențial. Terapia cognitiv-comportamentală ajută la dezvoltarea strategiilor de coping, reduce anxietatea și depresia asociate durerii și îmbunătățește funcționarea zilnică. Grupurile de suport oferă validare și schimb de experiențe. Un jurnal al simptomelor poate identifica triggerii individuali și poate ghida ajustările terapeutice.
Stilul de viață influențează simptomele. Activitatea fizică moderată eliberează endorfine și îmbunătățește circulația, reducând durerea. Somnul adecvat și managementul stresului sunt piloni de bază. Tehnologiile de neuromodulare la domiciliu (de exemplu, stimularea electrică transcutanată – TENS) și aplicarea căldurii locale pot aduce un plus de confort. Pentru a clarifica și mai mult această afecțiune, vom răspunde la cele mai frecvente întrebări despre endometrioză.
Intervenții cheie pentru gestionarea durerii
- AINS și analgezice: Reduc inflamația și disconfortul; evitarea utilizării prelungite a opioidelor.
- Fizioterapie pelviană: Relaxare/reeducare planșeu pelvin, biofeedback, reducerea hipertonusului și a durerii.
- Terapii complementare: Acupunctură, yoga, meditație și respirație pentru scăderea stresului și tensiunii.
- Dietă antiinflamatoare: Mai multe legume, fructe, cereale integrale, pește gras; reducerea cărnii roșii și a alimentelor procesate.
- Suport psihologic: TCC, grupuri de suport și jurnal al simptomelor pentru coping și ajustări terapeutice.
- Stil de viață și dispozitive: Activitate fizică moderată, somn adecvat, TENS și căldură locală.
Întrebări frecvente despre endometrioză
- Poate endometrioza să dispară de la sine? Endometrioza este o afecțiune cronică care rareori se rezolvă spontan. Deși simptomele pot fluctua în intensitate și pot ameliora temporar, leziunile endometriale persistă de obicei până la menopauză, când nivelurile scăzute de estrogen pot determina atrofia acestora. Tratamentul este necesar pentru controlul simptomelor și prevenirea complicațiilor.
- Cât timp durează recuperarea după o laparoscopie pentru endometrioză? Recuperarea variază după extinderea procedurii, dar majoritatea femeilor revin la activități ușoare în 1-2 săptămâni și la activități normale în 4-6 săptămâni. Durerea postoperatorie este de obicei ușoară până la moderată și se controlează cu analgezice. Urmați recomandările medicului privind restricțiile și raportați prompt simptomele neobișnuite.
- Endometrioza poate afecta și alte organe în afara sistemului reproductiv? Da, deși mai rar, poate afecta intestinele, vezica urinară, ureterele, diafragma și, în cazuri excepționale, plămânii sau alte organe îndepărtate. Aceste localizări extragenitale produc simptome specifice organului implicat și impun adesea o abordare multidisciplinară.
- Există o dietă specială care poate ajuta la gestionarea endometriozei? Nu există o dietă „miraculoasă”, dar unele modificări alimentare pot reduce inflamația și simptomele. Se recomandă mai multe fructe, legume, cereale integrale și pește gras bogat în omega-3, cu reducerea cărnii roșii, alimentelor procesate și a alcoolului. Unele femei raportează ameliorări după eliminarea glutenului sau a lactatelor, deși dovezile sunt limitate.
- Care este riscul de recidivă după tratamentul chirurgical? Rata de recidivă după chirurgia conservatoare variază, dar studiile sugerează că aproximativ 20-40% dintre femei pot experimenta reapariția simptomelor în 5 ani de la intervenție. Riscul poate fi redus prin terapie hormonală postoperatorie și monitorizare regulată. Chirurgia radicală (histerectomie cu ovariectomie bilaterală) are rate de recidivă mult mai scăzute, dar nu este o opțiune pentru femeile care doresc să păstreze fertilitatea.
- Pot rămâne însărcinată natural dacă am endometrioză? Da, multe femei pot concepe natural, mai ales în stadii incipiente. Șansele depind de severitatea bolii, vârsta și alți factori de infertilitate. Dacă există dificultăți, opțiunile de reproducere asistată pot crește semnificativ probabilitatea de succes.
- Endometrioza poate afecta sarcina dacă reușesc să concep? Poate exista un risc ușor crescut de sarcină ectopică, naștere prematură și placentă praevia. Cu toate acestea, majoritatea femeilor cu endometrioză au sarcini normale și sănătoase. Este recomandată monitorizarea atentă pe parcursul sarcinii.
- Tratamentul hormonal pentru endometrioză poate afecta sănătatea osoasă? Anumite tratamente, în special agoniștii GnRH, pot reduce densitatea osoasă din cauza hipoestrogenismului indus. Din acest motiv, utilizarea se limitează la 6 luni, cu posibilitatea de terapie „add-back” pentru protecția osoasă. Contraceptivele orale sau progestativele au impact minim asupra osului.
- Endometrioza este același lucru cu adenomioza? Nu. Endometrioza implică țesut similar endometrului în afara uterului, în timp ce adenomioza presupune prezența țesutului endometrial în grosimea peretelui uterin. Se pot asocia și pot avea simptome similare (dismenoree, sângerări), dar managementul poate diferi.
- Pot folosi un dispozitiv intrauterin (DIU) dacă am endometrioză? Sistemul intrauterin cu levonorgestrel este frecvent utilizat în endometrioză pentru controlul durerii și reducerea sângerărilor. DIU cu cupru nu conține hormoni și nu oferă aceleași beneficii asupra simptomelor, dar poate fi o opțiune contraceptivă pentru unele paciente. Decizia se ia împreună cu medicul, în funcție de profilul simptomatic.
Pași următori pentru gestionarea endometriozei
Gestionarea endometriozei necesită o abordare complexă și personalizată, adaptată nevoilor și obiectivelor fiecărei femei. Este esențial să discutați cu medicul dumneavoastră despre simptomele, opțiunile de tratament și impactul asupra fertilității și calității vieții. Pentru evaluarea și gestionarea endometriozei, adresați-vă unui medic ginecolog sau unui medic specialist în chirurgie generală cu experiență în patologia endometriozei.
Pentru consult specializat și opțiuni avansate de tratament, puteți apela la echipa de medici de la GRAL Medical, unde găsiți atât medici specialiști în chirurgie generală cât și medici ginecologi cu experiență în endometrioză.
Monitorizarea regulată și ajustarea tratamentului sunt cruciale pentru a menține simptomele sub control și a preveni complicațiile.
În plus, adoptarea unui stil de viață sănătos, cu o dietă echilibrată, exerciții fizice regulate și gestionarea stresului, poate contribui semnificativ la îmbunătățirea calității vieții. Nu ezitați să căutați sprijin psihologic și să vă alăturați grupurilor de suport pentru a împărtăși experiențe și a primi încurajare. Prin înțelegere, tratament adecvat și sprijin, femeile cu endometrioză pot duce o viață activă și împlinită.
Pentru consult specializat și opțiuni avansate de tratament, puteți apela la echipa de medici de la GRAL Medical, unde găsiți atât medici specialiști în chirurgie generală cât și medici ginecologi cu experiență în endometrioză.
Monitorizarea regulată și ajustarea tratamentului sunt cruciale pentru a menține simptomele sub control și a preveni complicațiile.
În plus, adoptarea unui stil de viață sănătos, cu o dietă echilibrată, exerciții fizice regulate și gestionarea stresului, poate contribui semnificativ la îmbunătățirea calității vieții. Nu ezitați să căutați sprijin psihologic și să vă alăturați grupurilor de suport pentru a împărtăși experiențe și a primi încurajare. Prin înțelegere, tratament adecvat și sprijin, femeile cu endometrioză pot duce o viață activă și împlinită.


 Solicita programare
Solicita programare

