Semne de alarma in sarcina: crampe, dureri pelvine si durerile de burta - cand trebuie sa te ingrijorezi

Doresc sa aflu mai multe detalii
Camp Obligatoriu
Camp Obligatoriu
Camp Obligatoriu
Eroare procesare - ReCaptcha nu a fost validat
This site is protected by reCAPTCHA and the Google
Privacy Policy and
Terms of Service apply.
Aproximativ 15% din sarcinile confirmate clinic prezintă complicații care necesită intervenție medicală urgentă, iar diferența dintre o evoluție favorabilă și consecințe grave depinde adesea de recunoașterea timpurie a semnelor de alarmă. Multe femei confundă simptomele normale ale sarcinii cu manifestări patologice sau, dimpotrivă, minimalizează semne care ar trebui evaluate imediat. Această incertitudine poate întârzia diagnosticul și tratamentul unor afecțiuni precum preeclampsia sau travaliul prematur, care evoluează rapid și pot pune în pericol viața mamei și a copilului.
Ce sunt semnele de alarmă în sarcină și de ce sunt importante
Sarcina reprezintă o perioadă de transformări profunde pentru corpul femeii, iar recunoașterea semnelor de alarmă poate face diferența între o sarcină sănătoasă și complicații grave. Aceste semne de alarmă sunt simptome sau modificări care indică posibile probleme medicale ce necesită evaluare și intervenție promptă din partea specialiștilor.
Importanța identificării timpurii a acestor semne nu poate fi subestimată. Multe complicații ale sarcinii pot evolua rapid și pot pune în pericol atât sănătatea mamei, cât și a copilului. De exemplu, simptomele preeclampsiei pot apărea brusc și pot progresa către forme severe în câteva ore sau zile, motiv pentru care monitorizarea atentă și cunoașterea semnelor de alarmă sunt esențiale.
Femeile însărcinate trebuie să înțeleagă că nu toate disconforturile sunt normale și că unele modificări ale stării de sănătate necesită atenție medicală imediată. Educația privind aceste aspecte permite o reacție rapidă și adecvată, reducând riscul de complicații grave și îmbunătățind prognosticul atât pentru mamă, cât și pentru făt. Cunoașterea diferenței dintre modificările fiziologice normale și semnele patologice oferă femeilor încrederea de a lua decizii informate privind momentul în care trebuie să solicite ajutor medical.
Controalele prenatale regulate joacă un rol fundamental în detectarea precoce a problemelor, dar vigilența zilnică a femeii însărcinate rămâne la fel de importantă. Multe situații de urgență apar între vizitele programate, iar capacitatea de a recunoaște rapid semnele de alarmă poate preveni consecințe grave pentru sănătatea maternă și fetală. Înțelegerea acestor aspecte devine și mai relevantă când vorbim despre manifestări specifice fiecărui trimestru de sarcină.
Importanța identificării timpurii a acestor semne nu poate fi subestimată. Multe complicații ale sarcinii pot evolua rapid și pot pune în pericol atât sănătatea mamei, cât și a copilului. De exemplu, simptomele preeclampsiei pot apărea brusc și pot progresa către forme severe în câteva ore sau zile, motiv pentru care monitorizarea atentă și cunoașterea semnelor de alarmă sunt esențiale.
Femeile însărcinate trebuie să înțeleagă că nu toate disconforturile sunt normale și că unele modificări ale stării de sănătate necesită atenție medicală imediată. Educația privind aceste aspecte permite o reacție rapidă și adecvată, reducând riscul de complicații grave și îmbunătățind prognosticul atât pentru mamă, cât și pentru făt. Cunoașterea diferenței dintre modificările fiziologice normale și semnele patologice oferă femeilor încrederea de a lua decizii informate privind momentul în care trebuie să solicite ajutor medical.
Controalele prenatale regulate joacă un rol fundamental în detectarea precoce a problemelor, dar vigilența zilnică a femeii însărcinate rămâne la fel de importantă. Multe situații de urgență apar între vizitele programate, iar capacitatea de a recunoaște rapid semnele de alarmă poate preveni consecințe grave pentru sănătatea maternă și fetală. Înțelegerea acestor aspecte devine și mai relevantă când vorbim despre manifestări specifice fiecărui trimestru de sarcină.
Durerile de burtă în sarcină trimestrul 1 - când sunt normale și când devin îngrijorătoare
Primul trimestru de sarcină aduce cu sine numeroase modificări hormonale și fizice care pot provoca diverse tipuri de disconfort abdominal. Multe femei experimentează dureri de burtă la începutul sarcinii, iar unele pot avea senzația că le doare burta ca la menstruație, chiar dacă sunt însărcinate. Această similitudine cu durerile menstruale poate crea confuzie și îngrijorare, mai ales pentru femeile care trăiesc prima sarcină.

Durerile normale din primul trimestru sunt de obicei ușoare până la moderate și pot fi cauzate de implantarea embrionului în peretele uterin, modificările hormonale sau adaptarea uterului la noua stare. Aceste dureri sunt adesea intermitente, nu se agravează progresiv și nu sunt însoțite de alte simptome alarmante. Implantarea embrionului, care are loc aproximativ la 6-12 zile după fertilizare, poate provoca crampe ușoare și uneori sângerări minime, cunoscute sub numele de sângerare de implantare.
Hormonul progesteronul, care crește semnificativ în primele săptămâni de sarcină, relaxează musculatura netedă din tot corpul, inclusiv din tractul gastrointestinal. Această relaxare poate încetini digestia și poate provoca balonare, gaze și crampe abdominale care amintesc de disconfortul premenstrual. De asemenea, uterul începe să se extindă chiar din primele săptămâni, iar ligamentele care îl susțin se întind, provocând senzații de tragere sau crampe în zona abdominală inferioară.
Totuși, există situații când durerile abdominale din primul trimestru necesită atenție medicală urgentă. Durerea severă, localizată într-o parte a abdomenului, poate indica o sarcină ectopică, o complicație gravă care necesită intervenție medicală imediată. Sarcina ectopică apare când embrionul se implantează în afara uterului, cel mai frecvent în trompele uterine, și poate provoca ruptura trompei cu hemoragie internă gravă dacă nu este diagnosticată și tratată la timp.
Durerile intense însoțite de sângerări abundente pot sugera un avort spontan în curs de desfășurare. Aproximativ 10-20% din sarcinile confirmate clinic se termină prin avort spontan, majoritatea în primul trimestru. Semnele includ crampe severe, sângerare cu cheaguri și eliminarea de țesut. Alte semne de alarmă includ durerile care se intensifică progresiv, sunt însoțite de febră, frisoane, vărsături severe sau amețeli.
Durerile care interferă cu activitățile zilnice normale sau care nu răspund la odihnă și măsuri simple de confort trebuie evaluate de un specialist. Este important ca femeile să înțeleagă că, deși multe dureri din primul trimestru sunt normale, orice îngrijorare justifică o consultație medicală. Medicul poate evalua simptomele în contextul istoricului medical individual și poate efectua investigații suplimentare, cum ar fi ecografia transvaginală sau dozarea hormonului beta-hCG, pentru a exclude complicațiile grave. Pe măsură ce sarcina avansează către al doilea trimestru, natura și localizarea disconfortului abdominal se modifică, reflectând creșterea continuă a uterului și dezvoltarea complexă a fătului.

Durerile normale din primul trimestru sunt de obicei ușoare până la moderate și pot fi cauzate de implantarea embrionului în peretele uterin, modificările hormonale sau adaptarea uterului la noua stare. Aceste dureri sunt adesea intermitente, nu se agravează progresiv și nu sunt însoțite de alte simptome alarmante. Implantarea embrionului, care are loc aproximativ la 6-12 zile după fertilizare, poate provoca crampe ușoare și uneori sângerări minime, cunoscute sub numele de sângerare de implantare.
Hormonul progesteronul, care crește semnificativ în primele săptămâni de sarcină, relaxează musculatura netedă din tot corpul, inclusiv din tractul gastrointestinal. Această relaxare poate încetini digestia și poate provoca balonare, gaze și crampe abdominale care amintesc de disconfortul premenstrual. De asemenea, uterul începe să se extindă chiar din primele săptămâni, iar ligamentele care îl susțin se întind, provocând senzații de tragere sau crampe în zona abdominală inferioară.
Totuși, există situații când durerile abdominale din primul trimestru necesită atenție medicală urgentă. Durerea severă, localizată într-o parte a abdomenului, poate indica o sarcină ectopică, o complicație gravă care necesită intervenție medicală imediată. Sarcina ectopică apare când embrionul se implantează în afara uterului, cel mai frecvent în trompele uterine, și poate provoca ruptura trompei cu hemoragie internă gravă dacă nu este diagnosticată și tratată la timp.
Durerile intense însoțite de sângerări abundente pot sugera un avort spontan în curs de desfășurare. Aproximativ 10-20% din sarcinile confirmate clinic se termină prin avort spontan, majoritatea în primul trimestru. Semnele includ crampe severe, sângerare cu cheaguri și eliminarea de țesut. Alte semne de alarmă includ durerile care se intensifică progresiv, sunt însoțite de febră, frisoane, vărsături severe sau amețeli.
Durerile care interferă cu activitățile zilnice normale sau care nu răspund la odihnă și măsuri simple de confort trebuie evaluate de un specialist. Este important ca femeile să înțeleagă că, deși multe dureri din primul trimestru sunt normale, orice îngrijorare justifică o consultație medicală. Medicul poate evalua simptomele în contextul istoricului medical individual și poate efectua investigații suplimentare, cum ar fi ecografia transvaginală sau dozarea hormonului beta-hCG, pentru a exclude complicațiile grave. Pe măsură ce sarcina avansează către al doilea trimestru, natura și localizarea disconfortului abdominal se modifică, reflectând creșterea continuă a uterului și dezvoltarea complexă a fătului.
Înțepături burtă sarcină trimestrul 2 și modificările normale ale corpului
Al doilea trimestru de sarcină este adesea considerat cel mai confortabil, însă multe femei continuă să experimenteze diverse senzații abdominale, inclusiv înțepături în zona burtei. Aceste senzații sunt de obicei rezultatul modificărilor normale care apar pe măsură ce sarcina progresează și corpul se adaptează la creșterea fătului. Între săptămânile 13 și 27, uterul se extinde rapid, trecând din cavitatea pelviană în cavitatea abdominală, ceea ce provoacă diverse senzații fizice.
Una dintre cauzele principale ale înțepăturilor din al doilea trimestru este întinderea ligamentelor rotunde care susțin uterul. Aceste ligamente, care se extind de la colțurile superioare ale uterului până în zona inghinală, se întind și se adaptează pe măsură ce uterul crește în dimensiuni. Această întindere poate provoca dureri ascuțite sau senzații de înțepătură, mai ales când femeia se ridică brusc, tușește, râde sau își schimbă poziția rapid. Durerea ligamentelor rotunde este de obicei scurtă, localizată în una sau ambele părți ale abdomenului inferior și se ameliorează cu odihnă.
Mișcările fătului reprezintă o altă cauză comună a senzațiilor de înțepătură în al doilea trimestru. Multe femei încep să simtă primele mișcări fetale între săptămânile 18 și 22, deși femeile care au mai fost însărcinate pot percepe aceste mișcări mai devreme. Aceste senzații pot fi percepute ca fluturări, înțepături ușoare sau chiar lovituri mici. Pe măsură ce fătul crește și devine mai activ, mișcările devin mai evidente și mai puternice, putând provoca uneori senzații neașteptate sau chiar ușor inconfortabile.
Contracțiile Braxton Hicks pot apărea și în al doilea trimestru, provocând senzații de strângere sau înțepătură în abdomen. Aceste contracții, numite și contracții false sau de pregătire, sunt neregulate, de obicei nedureroase și servesc la pregătirea uterului pentru naștere. Ele se diferențiază de contracțiile reale prin faptul că nu devin mai frecvente sau mai intense în timp și de obicei dispar când femeia își schimbă poziția sau se odihnește.
Presiunea exercitată de uterul în creștere asupra organelor digestive poate provoca și ea diverse senzații abdominale. Stomacul, intestinele și vezica urinară sunt împinse din pozițiile lor normale, ceea ce poate cauza balonare, crampe digestive și senzații de presiune sau înțepătură. Aceste simptome sunt mai pronunțate după mese copioase sau când femeia stă în anumite poziții.
Cu toate acestea, există situații când înțepăturile sau durerea sub burtă în sarcină pot indica probleme medicale, inclusiv anomalii tardive specifice trimestrului II de sarcină. Durerea severă, persistentă sau care se agravează progresiv necesită evaluare medicală. De asemenea, înțepăturile însoțite de sângerări, febră, amețeli sau modificări ale mișcărilor fetale trebuie raportate imediat medicului. Durerea intensă localizată într-o anumită zonă, însoțită de rigiditate abdominală, poate indica probleme grave care necesită intervenție urgentă. Aceste manifestări abdominale sunt strâns legate de modificările care apar și în zona pelviană, unde presiunea crescândă a uterului generează propriile sale provocări.
Una dintre cauzele principale ale înțepăturilor din al doilea trimestru este întinderea ligamentelor rotunde care susțin uterul. Aceste ligamente, care se extind de la colțurile superioare ale uterului până în zona inghinală, se întind și se adaptează pe măsură ce uterul crește în dimensiuni. Această întindere poate provoca dureri ascuțite sau senzații de înțepătură, mai ales când femeia se ridică brusc, tușește, râde sau își schimbă poziția rapid. Durerea ligamentelor rotunde este de obicei scurtă, localizată în una sau ambele părți ale abdomenului inferior și se ameliorează cu odihnă.
Mișcările fătului reprezintă o altă cauză comună a senzațiilor de înțepătură în al doilea trimestru. Multe femei încep să simtă primele mișcări fetale între săptămânile 18 și 22, deși femeile care au mai fost însărcinate pot percepe aceste mișcări mai devreme. Aceste senzații pot fi percepute ca fluturări, înțepături ușoare sau chiar lovituri mici. Pe măsură ce fătul crește și devine mai activ, mișcările devin mai evidente și mai puternice, putând provoca uneori senzații neașteptate sau chiar ușor inconfortabile.
Contracțiile Braxton Hicks pot apărea și în al doilea trimestru, provocând senzații de strângere sau înțepătură în abdomen. Aceste contracții, numite și contracții false sau de pregătire, sunt neregulate, de obicei nedureroase și servesc la pregătirea uterului pentru naștere. Ele se diferențiază de contracțiile reale prin faptul că nu devin mai frecvente sau mai intense în timp și de obicei dispar când femeia își schimbă poziția sau se odihnește.
Presiunea exercitată de uterul în creștere asupra organelor digestive poate provoca și ea diverse senzații abdominale. Stomacul, intestinele și vezica urinară sunt împinse din pozițiile lor normale, ceea ce poate cauza balonare, crampe digestive și senzații de presiune sau înțepătură. Aceste simptome sunt mai pronunțate după mese copioase sau când femeia stă în anumite poziții.
Cu toate acestea, există situații când înțepăturile sau durerea sub burtă în sarcină pot indica probleme medicale, inclusiv anomalii tardive specifice trimestrului II de sarcină. Durerea severă, persistentă sau care se agravează progresiv necesită evaluare medicală. De asemenea, înțepăturile însoțite de sângerări, febră, amețeli sau modificări ale mișcărilor fetale trebuie raportate imediat medicului. Durerea intensă localizată într-o anumită zonă, însoțită de rigiditate abdominală, poate indica probleme grave care necesită intervenție urgentă. Aceste manifestări abdominale sunt strâns legate de modificările care apar și în zona pelviană, unde presiunea crescândă a uterului generează propriile sale provocări.
Durerea pelviană în sarcină și crampele - cauze și semne de alertă
Durerea pelvină reprezintă una dintre plângerile frecvente în timpul sarcinii, putând avea multiple cauze, de la modificări normale ale corpului până la complicații grave care necesită intervenție medicală urgentă. Înțelegerea diferenței între durerile normale și cele patologice este crucială pentru sănătatea mamei și a copilului. Zona pelviană suferă transformări semnificative pe parcursul sarcinii, iar aceste modificări pot genera diverse tipuri de disconfort.
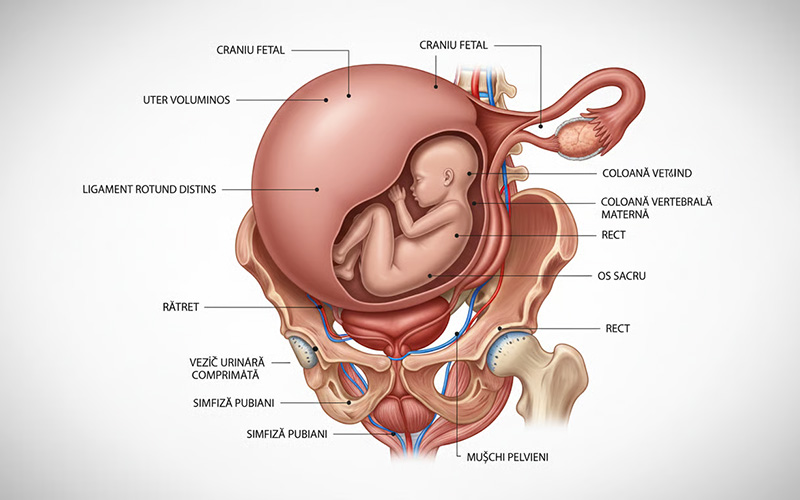
Cauzele benigne ale durerii pelvine includ întinderea ligamentelor și mușchilor din zona pelviană pe măsură ce uterul crește. Presiunea exercitată de uterul în expansiune asupra organelor din jur poate provoca disconfort și dureri ușoare până la moderate. Simfiza pubiană, articulația care unește cele două jumătăți ale bazinului în partea anterioară, poate deveni mai mobilă din cauza hormonilor sarcinii, provocând o afecțiune numită disfuncție de simfiză pubiană, caracterizată prin durere în zona pubisului care se intensifică la mers sau la schimbarea poziției.
Crampele în sarcină pot fi cauzate de factori digestivi, cum ar fi constipația sau gazele intestinale, probleme frecvente în timpul sarcinii din cauza modificărilor hormonale care încetinesc tranzitul intestinal. Progesteron relaxează musculatura netedă intestinală, iar presiunea uterului asupra intestinelor agravează această situație. Aceste crampe sunt de obicei temporare și se ameliorează cu măsuri simple de confort, precum hidratarea adecvată, consumul de fibre și activitatea fizică moderată.
Unele femei pot experimenta dureri care amintesc de durerea de ovare în sarcină, deși ovulația nu mai are loc în această perioadă. Aceste senzații pot fi cauzate de întinderea ligamentelor ovariene sau de modificările vasculare din zona pelviană. Ovarele rămân active în timpul sarcinii, producând hormoni esențiali, și pot fi deplasate din poziția lor normală de către uterul în creștere, provocând senzații neobișnuite.
Infecțiile tractului urinar sunt frecvente în timpul sarcinii și pot provoca durere pelviană, însoțită de arsuri la urinare, urgență urinară frecventă și uneori febră. Modificările anatomice și hormonale din timpul sarcinii cresc susceptibilitatea la aceste infecții, care trebuie tratate prompt pentru a preveni complicațiile renale și nașterea prematură.
Totuși, durerea pelviană severă poate indica complicații grave. Sarcina ectopică, deși mai frecventă în primul trimestru, poate provoca dureri pelvine intense. Dezlipirea de placentă, o situație în care placenta se desprinde prematur de peretele uterin, poate cauza durere abdominală sau pelviană severă, însoțită de sângerare și poate pune în pericol viața mamei și a fătului.
Semnele de alarmă includ durerea pelviană severă care nu răspunde la odihnă, durerea însoțită de sângerări vaginale, febră, frisoane sau modificări ale mișcărilor fetale. Crampele regulate și dureroase care apar la intervale regulate pot indica contracții premature și necesită evaluare medicală urgentă. Durerea pelviană acută, unilaterală, poate sugera torsiunea unui chist ovarian sau alte probleme care necesită intervenție chirurgicală. Aceste manifestări locale pot fi însoțite de simptome sistemice care afectează întregul organism și necesită o atenție deosebită.

Cauzele benigne ale durerii pelvine includ întinderea ligamentelor și mușchilor din zona pelviană pe măsură ce uterul crește. Presiunea exercitată de uterul în expansiune asupra organelor din jur poate provoca disconfort și dureri ușoare până la moderate. Simfiza pubiană, articulația care unește cele două jumătăți ale bazinului în partea anterioară, poate deveni mai mobilă din cauza hormonilor sarcinii, provocând o afecțiune numită disfuncție de simfiză pubiană, caracterizată prin durere în zona pubisului care se intensifică la mers sau la schimbarea poziției.
Crampele în sarcină pot fi cauzate de factori digestivi, cum ar fi constipația sau gazele intestinale, probleme frecvente în timpul sarcinii din cauza modificărilor hormonale care încetinesc tranzitul intestinal. Progesteron relaxează musculatura netedă intestinală, iar presiunea uterului asupra intestinelor agravează această situație. Aceste crampe sunt de obicei temporare și se ameliorează cu măsuri simple de confort, precum hidratarea adecvată, consumul de fibre și activitatea fizică moderată.
Unele femei pot experimenta dureri care amintesc de durerea de ovare în sarcină, deși ovulația nu mai are loc în această perioadă. Aceste senzații pot fi cauzate de întinderea ligamentelor ovariene sau de modificările vasculare din zona pelviană. Ovarele rămân active în timpul sarcinii, producând hormoni esențiali, și pot fi deplasate din poziția lor normală de către uterul în creștere, provocând senzații neobișnuite.
Infecțiile tractului urinar sunt frecvente în timpul sarcinii și pot provoca durere pelviană, însoțită de arsuri la urinare, urgență urinară frecventă și uneori febră. Modificările anatomice și hormonale din timpul sarcinii cresc susceptibilitatea la aceste infecții, care trebuie tratate prompt pentru a preveni complicațiile renale și nașterea prematură.
Totuși, durerea pelviană severă poate indica complicații grave. Sarcina ectopică, deși mai frecventă în primul trimestru, poate provoca dureri pelvine intense. Dezlipirea de placentă, o situație în care placenta se desprinde prematur de peretele uterin, poate cauza durere abdominală sau pelviană severă, însoțită de sângerare și poate pune în pericol viața mamei și a fătului.
Semnele de alarmă includ durerea pelviană severă care nu răspunde la odihnă, durerea însoțită de sângerări vaginale, febră, frisoane sau modificări ale mișcărilor fetale. Crampele regulate și dureroase care apar la intervale regulate pot indica contracții premature și necesită evaluare medicală urgentă. Durerea pelviană acută, unilaterală, poate sugera torsiunea unui chist ovarian sau alte probleme care necesită intervenție chirurgicală. Aceste manifestări locale pot fi însoțite de simptome sistemice care afectează întregul organism și necesită o atenție deosebită.
Febra în sarcină și alte simptome sistemice de alarmă
Febra în timpul sarcinii reprezintă întotdeauna un semnal de alarmă care necesită atenție medicală promptă, deoarece poate indica prezența unei infecții care poate afecta atât mama, cât și fătul. Sistemul imunitar al femeii însărcinate suferă modificări pentru a permite tolerarea fătului, ceea ce poate crește susceptibilitatea la anumite infecții. Temperatura corporală normală poate fi ușor crescută în timpul sarcinii, dar orice temperatură peste 38°C trebuie considerată febră și evaluată medical.
Infecțiile urinare sunt frecvente în timpul sarcinii și pot provoca febră, însoțită de dureri la urinare, urgență urinară sau dureri în zona lombară. Netratate, aceste infecții pot progresa către pielonefrită, o infecție renală gravă care poate provoca nașterea prematură, sepsis matern sau alte complicații severe. Modificările anatomice ale tractului urinar în timpul sarcinii, inclusiv dilatarea ureterelor și staza urinară, favorizează dezvoltarea infecțiilor.
Infecțiile respiratorii, inclusiv gripa sau pneumonia, pot fi mai severe la femeile însărcinate și pot necesita tratament specific. Modificările respiratorii din timpul sarcinii, cum ar fi creșterea consumului de oxigen și reducerea capacității pulmonare din cauza presiunii exercitate de uterul mărit, pot agrava aceste infecții. Febra înaltă poate afecta dezvoltarea fătului, mai ales în primul trimestru, când organele se formează, crescând riscul de defecte congenitale.
Listerioza, o infecție bacteriană transmisă prin alimente contaminate, poate provoca simptome asemănătoare gripei, inclusiv febră, dureri musculare și oboseală. Femeile însărcinate sunt de aproximativ 10 ori mai susceptibile la această infecție decât populația generală, iar consecințele pot include avort spontan, naștere prematură sau infecție neonatală gravă.
Simptomele preeclampsiei pot include febră, dar sunt mai frecvent caracterizate de hipertensiune arterială, proteine în urină și edeme. Alte simptome sistemice de alarmă ale preeclampsiei includ dureri de cap severe și persistente, tulburări de vedere precum vederea încețoșată sau apariția de pete luminoase, dureri abdominale intense în partea superioară și vărsături persistente. Umflarea bruscă și severă a feței, mâinilor sau picioarelor poate indica retenție de lichide asociată cu preeclampsia.
Scăderea bruscă a cantității de urină sau modificări ale culorii urinei sunt de asemenea semne de alarmă care necesită evaluare medicală imediată. Orice febră în sarcină, indiferent de cauză, trebuie evaluată de un medic pentru a determina tratamentul adecvat și pentru a preveni complicațiile. Automedicația cu antipiretice fără consultul medical nu este recomandată în timpul sarcinii, deoarece unele medicamente pot afecta dezvoltarea fetală. Aceste manifestări sistemice pot fi însoțite de modificări ale activității uterine care semnalează riscul de naștere prematură.
Infecțiile urinare sunt frecvente în timpul sarcinii și pot provoca febră, însoțită de dureri la urinare, urgență urinară sau dureri în zona lombară. Netratate, aceste infecții pot progresa către pielonefrită, o infecție renală gravă care poate provoca nașterea prematură, sepsis matern sau alte complicații severe. Modificările anatomice ale tractului urinar în timpul sarcinii, inclusiv dilatarea ureterelor și staza urinară, favorizează dezvoltarea infecțiilor.
Infecțiile respiratorii, inclusiv gripa sau pneumonia, pot fi mai severe la femeile însărcinate și pot necesita tratament specific. Modificările respiratorii din timpul sarcinii, cum ar fi creșterea consumului de oxigen și reducerea capacității pulmonare din cauza presiunii exercitate de uterul mărit, pot agrava aceste infecții. Febra înaltă poate afecta dezvoltarea fătului, mai ales în primul trimestru, când organele se formează, crescând riscul de defecte congenitale.
Listerioza, o infecție bacteriană transmisă prin alimente contaminate, poate provoca simptome asemănătoare gripei, inclusiv febră, dureri musculare și oboseală. Femeile însărcinate sunt de aproximativ 10 ori mai susceptibile la această infecție decât populația generală, iar consecințele pot include avort spontan, naștere prematură sau infecție neonatală gravă.
Simptomele preeclampsiei pot include febră, dar sunt mai frecvent caracterizate de hipertensiune arterială, proteine în urină și edeme. Alte simptome sistemice de alarmă ale preeclampsiei includ dureri de cap severe și persistente, tulburări de vedere precum vederea încețoșată sau apariția de pete luminoase, dureri abdominale intense în partea superioară și vărsături persistente. Umflarea bruscă și severă a feței, mâinilor sau picioarelor poate indica retenție de lichide asociată cu preeclampsia.
Scăderea bruscă a cantității de urină sau modificări ale culorii urinei sunt de asemenea semne de alarmă care necesită evaluare medicală imediată. Orice febră în sarcină, indiferent de cauză, trebuie evaluată de un medic pentru a determina tratamentul adecvat și pentru a preveni complicațiile. Automedicația cu antipiretice fără consultul medical nu este recomandată în timpul sarcinii, deoarece unele medicamente pot afecta dezvoltarea fetală. Aceste manifestări sistemice pot fi însoțite de modificări ale activității uterine care semnalează riscul de naștere prematură.
Contracții premature și semne de naștere prematură
Recunoașterea contracțiilor premature este esențială pentru prevenirea nașterii premature, definită ca nașterea care are loc înainte de săptămâna 37 de sarcină. Diferențierea între contracțiile Braxton Hicks, care sunt normale, și contracțiile premature reale poate fi provocatoare, dar este crucială pentru luarea măsurilor adecvate. Aproximativ 10% din nașterile din România sunt premature, iar identificarea timpurie a semnelor poate permite intervenții medicale care să prelungească sarcina.

Contracțiile premature sunt caracterizate prin regularitate și intensitate crescândă. Spre deosebire de contracțiile Braxton Hicks, care sunt neregulate și nu se intensifică, contracțiile premature apar la intervale regulate de 10 minute sau mai puțin și devin progresiv mai dureroase și mai frecvente. Aceste contracții provoacă modificări ale colului uterin - scurtare și dilatare - care pot fi detectate prin examinare vaginală sau ecografie transvaginală.
Crampele abdominale similare celor menstruale, dar mai intense și regulate, pot indica începutul travaliului prematur. Aceste crampe sunt adesea însoțite de o senzație de presiune în zona pelviană, ca și cum bebelușul ar împinge în jos, și pot fi asociate cu dureri lombare constante și surde care nu se ameliorează cu schimbarea poziției sau cu odihnă. Unele femei descriu această durere ca fiind similară cu durerile menstruale severe sau cu durerile intestinale.
Modificările secrețiilor vaginale reprezintă un alt semn important de alertă. Apariția unor scurgeri vaginale de lichid clar sau sângeros poate indica ruperea prematură a membranelor sau începutul travaliului. Orice modificare semnificativă a aspectului, cantității sau mirosului secrețiilor vaginale trebuie raportată medicului. Scurgerea de lichid amniotic poate fi abundentă sau poate apărea ca o scurgere continuă de lichid clar, diferită de urinare involuntară.
Factorii de risc pentru nașterea prematură includ antecedentele de naștere prematură, sarcina multiplă, infecțiile, inclusiv bolile cu transmitere sexuală, stresul sever, fumatul și anumite afecțiuni medicale precum diabetul sau hipertensiunea. Colul uterin scurt sau incompetența cervicală, anomaliile uterine și anumite proceduri chirurgicale anterioare cresc de asemenea riscul. Femeile cu factori de risc trebuie să fie deosebit de atente la semnele de alarmă și să mențină o comunicare strânsă cu echipa medicală.
Intervenția medicală promptă poate uneori întârzia sau preveni nașterea prematură prin administrarea de medicamente tocolitice care relaxează uterul, corticosteroizi pentru accelerarea maturării pulmonare fetale sau prin cerclaj cervical în cazurile de incompetență cervicală. De aceea, contactarea imediată a medicului la apariția semnelor de alarmă este esențială. Repausul la pat, hidratarea adecvată și reducerea activității fizice pot fi de asemenea recomandate pentru prelungirea sarcinii. Printre complicațiile care pot declanșa travaliul prematur, preeclampsia ocupă un loc aparte prin gravitatea sa și necesitatea monitorizării atente.

Contracțiile premature sunt caracterizate prin regularitate și intensitate crescândă. Spre deosebire de contracțiile Braxton Hicks, care sunt neregulate și nu se intensifică, contracțiile premature apar la intervale regulate de 10 minute sau mai puțin și devin progresiv mai dureroase și mai frecvente. Aceste contracții provoacă modificări ale colului uterin - scurtare și dilatare - care pot fi detectate prin examinare vaginală sau ecografie transvaginală.
Crampele abdominale similare celor menstruale, dar mai intense și regulate, pot indica începutul travaliului prematur. Aceste crampe sunt adesea însoțite de o senzație de presiune în zona pelviană, ca și cum bebelușul ar împinge în jos, și pot fi asociate cu dureri lombare constante și surde care nu se ameliorează cu schimbarea poziției sau cu odihnă. Unele femei descriu această durere ca fiind similară cu durerile menstruale severe sau cu durerile intestinale.
Modificările secrețiilor vaginale reprezintă un alt semn important de alertă. Apariția unor scurgeri vaginale de lichid clar sau sângeros poate indica ruperea prematură a membranelor sau începutul travaliului. Orice modificare semnificativă a aspectului, cantității sau mirosului secrețiilor vaginale trebuie raportată medicului. Scurgerea de lichid amniotic poate fi abundentă sau poate apărea ca o scurgere continuă de lichid clar, diferită de urinare involuntară.
Factorii de risc pentru nașterea prematură includ antecedentele de naștere prematură, sarcina multiplă, infecțiile, inclusiv bolile cu transmitere sexuală, stresul sever, fumatul și anumite afecțiuni medicale precum diabetul sau hipertensiunea. Colul uterin scurt sau incompetența cervicală, anomaliile uterine și anumite proceduri chirurgicale anterioare cresc de asemenea riscul. Femeile cu factori de risc trebuie să fie deosebit de atente la semnele de alarmă și să mențină o comunicare strânsă cu echipa medicală.
Intervenția medicală promptă poate uneori întârzia sau preveni nașterea prematură prin administrarea de medicamente tocolitice care relaxează uterul, corticosteroizi pentru accelerarea maturării pulmonare fetale sau prin cerclaj cervical în cazurile de incompetență cervicală. De aceea, contactarea imediată a medicului la apariția semnelor de alarmă este esențială. Repausul la pat, hidratarea adecvată și reducerea activității fizice pot fi de asemenea recomandate pentru prelungirea sarcinii. Printre complicațiile care pot declanșa travaliul prematur, preeclampsia ocupă un loc aparte prin gravitatea sa și necesitatea monitorizării atente.
Preeclampsie și hipertensiunea în sarcină - simptome și factori de risc
Preeclampsia reprezintă una dintre cele mai grave complicații ale sarcinii, caracterizată prin hipertensiune arterială și prezența proteinelor în urină după săptămâna 20 de sarcină. Această afecțiune poate evolua rapid și poate pune în pericol viața atât a mamei, cât și a fătului, motiv pentru care recunoașterea timpurie a simptomelor este vitală. Preeclampsia afectează aproximativ 3-5% din sarcinile din România și rămâne o cauză importantă de morbiditate și mortalitate maternă și fetală.
Simptomele preeclampsiei pot fi subtile la început, dar pot progresa rapid către forme severe. Hipertensiunea arterială este semnul cardinal, definită ca o tensiune arterială sistolică de 140 mmHg sau mai mare și/sau o tensiune diastolică de 90 mmHg sau mai mare, măsurată la două ocazii diferite, la interval de cel puțin 4 ore. Multe femei nu observă acest simptom deoarece nu își monitorizează regulat tensiunea arterială. De aceea, controalele prenatale regulate sunt esențiale pentru detectarea precoce.
Durerea de cap severă și persistentă, care nu răspunde la analgezice obișnuite, este unul dintre simptomele neurologice ale preeclampsiei. Această durere este adesea descrisă ca fiind diferită de durerile de cap obișnuite și poate fi însoțită de sensibilitate la lumină sau la zgomot. Mecanismul acestei dureri implică vasospasmul cerebral și edemul cerebral, care pot progresa către complicații grave precum eclampsia - apariția convulsiilor.
Tulburările de vedere reprezintă un alt simptom neurologic important, incluzând vederea încețoșată, apariția de pete luminoase, scintilații sau chiar pierderea temporară a vederii. Aceste simptome indică afectarea sistemului nervos central și necesită intervenție medicală urgentă. Modificările vizuale sunt cauzate de vasospasmul retinian și edemul cerebral la nivelul cortexului occipital.
Durerea abdominală intensă, localizată în partea superioară a abdomenului sau sub coaste în partea dreaptă, poate indica afectarea ficatului, o complicație gravă a preeclampsiei cunoscută sub numele de sindrom HELLP (hemoliză, enzime hepatice crescute, trombocitopenie scăzută). Această durere poate fi însoțită de greață și vărsături severe și reprezintă o urgență medicală care poate necesita nașterea imediată a copilului.
Edemul generalizat, deși frecvent în sarcina normală, devine îngrijorător când apare brusc și este sever, afectând fața, mâinile și picioarele. Creșterea rapidă în greutate - mai mult de 1 kg pe săptămână în al doilea sau al treilea trimestru - poate indica retenție severă de lichide asociată cu preeclampsia.
Factorii de risc pentru preeclampsia includ antecedentele personale sau familiale de preeclampsia, hipertensiunea arterială cronică, diabetul, afecțiunile renale, obezitatea și vârsta maternă peste 35 de ani. Sarcina multiplă și prima sarcină cresc de asemenea riscul de dezvoltare a acestei complicații. Manifestările clinice ale hipotiroidiei în sarcină, intervalul lung între sarcini, schimbarea partenerului și anumite afecțiuni autoimune precum lupusul eritematos sistemic sunt alți factori de risc importanți.
Monitorizarea atentă a femeilor cu factori de risc și educația privind simptomele de alarmă sunt esențiale pentru managementul adecvat al preeclampsiei și prevenirea complicațiilor grave. Administrarea profilactică de aspirină în doze mici, începând din primul trimestru, poate reduce riscul de preeclampsia la femeile cu risc crescut. Cunoașterea acestor semne specifice trebuie completată cu înțelegerea clară a momentului când trebuie solicitat ajutor medical.
Simptomele preeclampsiei pot fi subtile la început, dar pot progresa rapid către forme severe. Hipertensiunea arterială este semnul cardinal, definită ca o tensiune arterială sistolică de 140 mmHg sau mai mare și/sau o tensiune diastolică de 90 mmHg sau mai mare, măsurată la două ocazii diferite, la interval de cel puțin 4 ore. Multe femei nu observă acest simptom deoarece nu își monitorizează regulat tensiunea arterială. De aceea, controalele prenatale regulate sunt esențiale pentru detectarea precoce.
Durerea de cap severă și persistentă, care nu răspunde la analgezice obișnuite, este unul dintre simptomele neurologice ale preeclampsiei. Această durere este adesea descrisă ca fiind diferită de durerile de cap obișnuite și poate fi însoțită de sensibilitate la lumină sau la zgomot. Mecanismul acestei dureri implică vasospasmul cerebral și edemul cerebral, care pot progresa către complicații grave precum eclampsia - apariția convulsiilor.
Tulburările de vedere reprezintă un alt simptom neurologic important, incluzând vederea încețoșată, apariția de pete luminoase, scintilații sau chiar pierderea temporară a vederii. Aceste simptome indică afectarea sistemului nervos central și necesită intervenție medicală urgentă. Modificările vizuale sunt cauzate de vasospasmul retinian și edemul cerebral la nivelul cortexului occipital.
Durerea abdominală intensă, localizată în partea superioară a abdomenului sau sub coaste în partea dreaptă, poate indica afectarea ficatului, o complicație gravă a preeclampsiei cunoscută sub numele de sindrom HELLP (hemoliză, enzime hepatice crescute, trombocitopenie scăzută). Această durere poate fi însoțită de greață și vărsături severe și reprezintă o urgență medicală care poate necesita nașterea imediată a copilului.
Edemul generalizat, deși frecvent în sarcina normală, devine îngrijorător când apare brusc și este sever, afectând fața, mâinile și picioarele. Creșterea rapidă în greutate - mai mult de 1 kg pe săptămână în al doilea sau al treilea trimestru - poate indica retenție severă de lichide asociată cu preeclampsia.
Factorii de risc pentru preeclampsia includ antecedentele personale sau familiale de preeclampsia, hipertensiunea arterială cronică, diabetul, afecțiunile renale, obezitatea și vârsta maternă peste 35 de ani. Sarcina multiplă și prima sarcină cresc de asemenea riscul de dezvoltare a acestei complicații. Manifestările clinice ale hipotiroidiei în sarcină, intervalul lung între sarcini, schimbarea partenerului și anumite afecțiuni autoimune precum lupusul eritematos sistemic sunt alți factori de risc importanți.
Monitorizarea atentă a femeilor cu factori de risc și educația privind simptomele de alarmă sunt esențiale pentru managementul adecvat al preeclampsiei și prevenirea complicațiilor grave. Administrarea profilactică de aspirină în doze mici, începând din primul trimestru, poate reduce riscul de preeclampsia la femeile cu risc crescut. Cunoașterea acestor semne specifice trebuie completată cu înțelegerea clară a momentului când trebuie solicitat ajutor medical.
Când să contactezi medicul - ghid practic pentru situații de urgență
Cunoașterea momentului potrivit pentru a contacta medicul poate face diferența între o intervenție medicală eficientă și complicații grave. Femeile însărcinate trebuie să înțeleagă că este întotdeauna mai bine să fie precaute și să solicite sfatul medical când au îndoieli privind simptomele pe care le experimentează. Medicii preferă să fie contactați pentru o îngrijorare care se dovedește a fi neîntemeiată decât să fie chemați prea târziu pentru o complicație gravă.

Durerea pelviană severă sau care se agravează progresiv necesită evaluare medicală imediată, indiferent de trimestrul de sarcină. Această durere poate indica complicații grave precum sarcina ectopică, dezlipirea de placentă sau alte probleme care pun în pericol sarcina. Durerea care nu răspunde la odihnă sau la măsuri simple de confort trebuie raportată urgent. Dacă durerea este însoțită de sângerare, amețeli, leșin sau febră, prezentarea la serviciul de urgență este necesară.
Febra în timpul sarcinii, mai ales dacă depășește 38°C, necesită atenție medicală promptă. Febra poate indica prezența unei infecții care poate afecta dezvoltarea fătului sau poate provoca complicații materne grave. Chiar și febra ușoară însoțită de alte simptome precum frisoane, dureri musculare sau modificări ale stării generale trebuie evaluată de un specialist. Nu luați medicamente antipiretice fără consultul medical, deoarece unele pot fi contraindicate în sarcină.
Sângerările vaginale, indiferent de cantitate, trebuie raportate imediat medicului. Sângerarea abundentă însoțită de crampe sau dureri poate indica un avort spontan sau alte complicații grave. Chiar și sângerarea ușoară poate fi semnificativă și necesită evaluare medicală pentru a determina cauza și a lua măsurile adecvate. Sângerarea în al doilea sau al treilea trimestru poate indica placenta praevia sau dezlipire de placentă, ambele situații potențial periculoase pentru viață.
Contracțiile regulate și dureroase înainte de săptămâna 37 de sarcină pot indica travaliul prematur și necesită intervenție medicală urgentă. Dacă aveți mai mult de patru contracții pe oră sau contracții la intervale regulate de 10 minute sau mai puțin, contactați imediat medicul. Orice modificare a ritmului sau intensității contracțiilor trebuie monitorizată atent și raportată medicului.
Scăderea semnificativă sau absența mișcărilor fetale timp de mai multe ore consecutive reprezintă o urgență medicală care necesită evaluare imediată prin monitorizarea fetală. După săptămâna 28 de sarcină, femeile ar trebui să fie atente la mișcările bebelușului și să raporteze orice modificare semnificativă. O metodă simplă de monitorizare este numărarea loviturilor - ar trebui să simțiți cel puțin 10 mișcări în 2 ore când bebelușul este activ.
Scurgerea de lichid din vagin, care poate indica ruperea membranelor, necesită evaluare medicală imediată, indiferent de vârsta gestațională. Ruptura prematură a membranelor crește riscul de infecție și poate necesita nașterea bebelușului. Tulburările de vedere severe, durerile de cap intense care nu răspund la tratament, umflarea bruscă a feței sau mâinilor și durerea abdominală severă în partea superioară sunt semne ale preeclampsiei severe și necesită prezentare urgentă la spital.
În situații de urgență, nu ezitați să contactați serviciile de urgență sau să vă prezentați la cea mai apropiată unitate medicală. Sănătatea dumneavoastră și a copilului este prioritatea principală, iar intervenția medicală promptă poate preveni complicațiile grave și poate salva vieți. Păstrați întotdeauna la îndemână numerele de telefon ale medicului dumneavoastră, ale spitalului unde plănuiți să naști și ale serviciilor de urgență.

Durerea pelviană severă sau care se agravează progresiv necesită evaluare medicală imediată, indiferent de trimestrul de sarcină. Această durere poate indica complicații grave precum sarcina ectopică, dezlipirea de placentă sau alte probleme care pun în pericol sarcina. Durerea care nu răspunde la odihnă sau la măsuri simple de confort trebuie raportată urgent. Dacă durerea este însoțită de sângerare, amețeli, leșin sau febră, prezentarea la serviciul de urgență este necesară.
Febra în timpul sarcinii, mai ales dacă depășește 38°C, necesită atenție medicală promptă. Febra poate indica prezența unei infecții care poate afecta dezvoltarea fătului sau poate provoca complicații materne grave. Chiar și febra ușoară însoțită de alte simptome precum frisoane, dureri musculare sau modificări ale stării generale trebuie evaluată de un specialist. Nu luați medicamente antipiretice fără consultul medical, deoarece unele pot fi contraindicate în sarcină.
Sângerările vaginale, indiferent de cantitate, trebuie raportate imediat medicului. Sângerarea abundentă însoțită de crampe sau dureri poate indica un avort spontan sau alte complicații grave. Chiar și sângerarea ușoară poate fi semnificativă și necesită evaluare medicală pentru a determina cauza și a lua măsurile adecvate. Sângerarea în al doilea sau al treilea trimestru poate indica placenta praevia sau dezlipire de placentă, ambele situații potențial periculoase pentru viață.
Contracțiile regulate și dureroase înainte de săptămâna 37 de sarcină pot indica travaliul prematur și necesită intervenție medicală urgentă. Dacă aveți mai mult de patru contracții pe oră sau contracții la intervale regulate de 10 minute sau mai puțin, contactați imediat medicul. Orice modificare a ritmului sau intensității contracțiilor trebuie monitorizată atent și raportată medicului.
Scăderea semnificativă sau absența mișcărilor fetale timp de mai multe ore consecutive reprezintă o urgență medicală care necesită evaluare imediată prin monitorizarea fetală. După săptămâna 28 de sarcină, femeile ar trebui să fie atente la mișcările bebelușului și să raporteze orice modificare semnificativă. O metodă simplă de monitorizare este numărarea loviturilor - ar trebui să simțiți cel puțin 10 mișcări în 2 ore când bebelușul este activ.
Scurgerea de lichid din vagin, care poate indica ruperea membranelor, necesită evaluare medicală imediată, indiferent de vârsta gestațională. Ruptura prematură a membranelor crește riscul de infecție și poate necesita nașterea bebelușului. Tulburările de vedere severe, durerile de cap intense care nu răspund la tratament, umflarea bruscă a feței sau mâinilor și durerea abdominală severă în partea superioară sunt semne ale preeclampsiei severe și necesită prezentare urgentă la spital.
În situații de urgență, nu ezitați să contactați serviciile de urgență sau să vă prezentați la cea mai apropiată unitate medicală. Sănătatea dumneavoastră și a copilului este prioritatea principală, iar intervenția medicală promptă poate preveni complicațiile grave și poate salva vieți. Păstrați întotdeauna la îndemână numerele de telefon ale medicului dumneavoastră, ale spitalului unde plănuiți să naști și ale serviciilor de urgență.
Protejarea sarcinii prin vigilență și comunicare medicală constantă
Recunoașterea semnelor de alarmă în sarcină reprezintă o responsabilitate partajată între femeile însărcinate și echipa medicală care le îngrijește.
Educația continuă privind simptomele care necesită atenție imediată, combinată cu controalele prenatale regulate, formează baza unei sarcini sănătoase și sigure. Fiecare femeie trebuie să dezvolte o înțelegere clară a modificărilor normale ale corpului său și să recunoască rapid abaterile care pot semnala complicații.
Comunicarea deschisă cu medicul ginecolog elimină ezitările în raportarea simptomelor și permite intervenții medicale la momentul potrivit. Documentarea simptomelor - intensitatea durerii, frecvența contracțiilor, modificările mișcărilor fetale - oferă medicului informații valoroase pentru evaluarea corectă a situației. Tehnologia modernă facilitează această comunicare prin aplicații de monitorizare a sarcinii și platforme de telemedicină care permit consultații rapide.
Femeile cu factori de risc identificați trebuie să mențină o vigilență sporită și să respecte cu strictețe recomandările medicale privind monitorizarea suplimentară. Măsurarea regulată a tensiunii arteriale la domiciliu, monitorizarea mișcărilor fetale și respectarea programului de controale prenatale pot detecta precoce complicații precum preeclampsia sau restricția de creștere intrauterină. Investiția în educație prenatală și participarea la cursuri pentru părinți oferă cunoștințele necesare pentru gestionarea eficientă a sarcinii.
Creați un plan de urgență care include numerele de telefon ale medicului, spitalului și serviciilor de urgență, precum și o listă clară a semnelor care necesită prezentare imediată la spital. Discutați cu partenerul sau familia despre acest plan pentru a asigura o reacție rapidă în situații critice. Pregătirea psihologică pentru posibile complicații reduce anxietatea și permite decizii rapide și informate când apar semnele de alarmă.
Te confrunți cu simptome îngrijorătoare sau ai nevoie de un sfat medical specializat în timpul sarcinii?
Nu amâna! Solicită o consultație la medicii specialiști de la GRAL Medical pentru evaluare și îndrumare profesionistă.
În prezența semnelor de alarmă în sarcină, adresează-te de urgență specialiștilor în Obstetrică-Ginecologie din centrele GRAL Medical. Sănătatea ta și a bebelușului tău contează!
Educația continuă privind simptomele care necesită atenție imediată, combinată cu controalele prenatale regulate, formează baza unei sarcini sănătoase și sigure. Fiecare femeie trebuie să dezvolte o înțelegere clară a modificărilor normale ale corpului său și să recunoască rapid abaterile care pot semnala complicații.
Comunicarea deschisă cu medicul ginecolog elimină ezitările în raportarea simptomelor și permite intervenții medicale la momentul potrivit. Documentarea simptomelor - intensitatea durerii, frecvența contracțiilor, modificările mișcărilor fetale - oferă medicului informații valoroase pentru evaluarea corectă a situației. Tehnologia modernă facilitează această comunicare prin aplicații de monitorizare a sarcinii și platforme de telemedicină care permit consultații rapide.
Femeile cu factori de risc identificați trebuie să mențină o vigilență sporită și să respecte cu strictețe recomandările medicale privind monitorizarea suplimentară. Măsurarea regulată a tensiunii arteriale la domiciliu, monitorizarea mișcărilor fetale și respectarea programului de controale prenatale pot detecta precoce complicații precum preeclampsia sau restricția de creștere intrauterină. Investiția în educație prenatală și participarea la cursuri pentru părinți oferă cunoștințele necesare pentru gestionarea eficientă a sarcinii.
Creați un plan de urgență care include numerele de telefon ale medicului, spitalului și serviciilor de urgență, precum și o listă clară a semnelor care necesită prezentare imediată la spital. Discutați cu partenerul sau familia despre acest plan pentru a asigura o reacție rapidă în situații critice. Pregătirea psihologică pentru posibile complicații reduce anxietatea și permite decizii rapide și informate când apar semnele de alarmă.
Te confrunți cu simptome îngrijorătoare sau ai nevoie de un sfat medical specializat în timpul sarcinii?
Nu amâna! Solicită o consultație la medicii specialiști de la GRAL Medical pentru evaluare și îndrumare profesionistă.
În prezența semnelor de alarmă în sarcină, adresează-te de urgență specialiștilor în Obstetrică-Ginecologie din centrele GRAL Medical. Sănătatea ta și a bebelușului tău contează!


 Solicita programare
Solicita programare

